2. 云南省禄丰县新型农村合作医疗管理办公室 云南禄丰 651200
2. Lufeng New Rural Cooperative Medical Service Mamagement office of Yunnan Province, Yunnan Lufeng 651200, China
支付方式改革是控制医疗费用上涨的重要手段。在住院疾病的支付方式改革方面,目前大多数地区主要实行按项目付费,部分地区进行了单病种付费的探索,但由于其不能覆盖全部病种,控费效果有限。云南省禄丰县作为全国第一批新型农村合作医疗综合试点县,在住院支付方式上经历了按项目付费和按病种付费后,于2007年8月开始实施用一种支付方式覆盖全部病种的按床日付费制度,取得了较好的效果。
在吸取了按项目付费、按病种付费的经验和教训后,禄丰县在新农合住院支付方式改革中认识到,尽管 疾病诊断相关分类(Diagnosis Related Groups, DRGs) 支付方式是费用控制较为有效的方法,但是由于疾病个体差异性和多变性,过分精细化的测算和支付会导致监管难度加大,同时容易导致医疗机构对疾病进行费用分解和诊断升级等问题。[1]鉴于当前中国农村医疗卫生信息化管理程度和新农合经办机构有限的管理能力,应该深入探索适应我国现阶段农村卫生服务水平和管理能力的支付方式,以控制医疗费用的过快增长,实现医疗机构的规范管理。
根据中国农村卫生服务提供的实际,精细化的DRGs行不通,实行预付制的按单元付费方式较为有效。按床日付费的付费单元是住院床日(或疾病的不同发展阶段),所有疾病根据严重程度进行了分类,根据不同疾病类型严重程度的不同,限定了每床日费用的标准。[2]依据疾病类型和住院天数就可以测算出一个病人的总体费用。在确定了费用总额后,在合理的额度激励下,给医疗机构调整诊疗行为的空间,这样可以建立医疗机构的自我约束机制。
在探索按病种付费的过程中,我们发现,越精细越不能适应当前的农村卫生服务提供现状,因为不能实现所有疾病的全部覆盖,控费效果有限。因此在按床日付费制定的过程中,应避免对病种进行过度精细的分类,应把所有疾病按照影响费用的主要类型(如疾病严重程度)进行大致的划分。同时,按床日付费标准覆盖所有疾病,任何疾病在这个支付体系下都能找到相对合理的标准。这样在同一种支付方式下进行操作,既便于管理部门操作,对医疗机构诊疗行为造成的影响也不大,从而达到费用控制的目的。
按住院床日付费又称按床日标准付费,即医疗保险机构预先确定每一住院床日偿付标准,然后根据实际住院总床日数,按照每一床日的费用偿付标准支付费用。通过对2006年不同医 疗机构病历的抽查,统计不同机构的次均住院费用、住院天数和每床日费用水平。根据病历分析并参照专家意见,对疾病进行分类,按不同医疗机构进行分级,同时根据不同疾病的住院天数进行分段,最终确定禄丰县按床日付费制度的付费标准。付费标准的制定流程见图1,付费标准见表1。

|
图1 按床日付费制度付费标准制定流程 |
| 表1 禄丰县新型农村合作医疗住院床日付费标准(元/天) |
禄丰县的按床日付费制度发展经历了从与按病种付费并存,到覆盖所有病种的过程。2007年8月,禄丰县仅对单病种以外的其他疾病实行按床日付费。2008年1月,通过对半年来的实施情况进行评价,发现对其他非单病种疾病的按床日付费标准同样适用于单病种付费的疾病,因此,把按床日付费的支付方式扩展到了所有病种,实现了以一种支付方式覆盖所有疾病的目标。
按床日付费制度具有预付制性质[3],受到机构级别、疾病类型和住院天数的限制,与开展何种诊疗方法以及用药行为关系不大,仅对每日的付费总额做了限定。因此,医生施治过程中不会受到诊疗和用药目录的限制,病人付费时全部诊疗和用药都纳入补偿范围,这样医疗机构易操作、住院病人易接受,监管过程中也避免了因为诊疗和用药标准的问题与医生产生矛盾。在全覆盖和易操作这两点上,按床日付费制度比较符合当前农村卫生服务和管理水平的现状。
按床日付费制补偿费用采取“结余留用、超支不补”的原则,在一年或一个月的周期内,医疗机构只能在这一可支付总额的平均范围内调整其诊疗行为,这样就激励医疗机构实行自我监督和约束,提高收益,减少不必要的损失。事实也证明,医疗机构的收入增长是通过增加病人数量和尽可能缩短住院床日、提高病床使用率和周转次数来实现的,医疗机构行为逐步规范。实行按床日付费制度以来,县医院住院业务收入上涨了54.7%,住院人次增加了34.3%,次均住院费用上涨了15.2%,医疗机构住院业务的上涨主要依靠人次的增加(图2)。分解住院率和重复住院率分别从2006年的0.15%和2.3%下降到2009年的0.07%和1.6%。
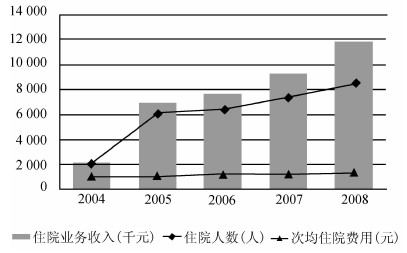
|
图2 禄丰县县医院近年来住院业务收入、住院人次和平均住院费用的变化 数据来源:禄丰县县医院统计数据 |
按床日付费制度实施以来,禄丰县县内医疗机构的住院床日略有增加,但增幅不大。医疗机构收治疾病的构成顺位变化不大,疾病的严重程度虽逐年有所降低,但县外住院病人的疾病严重程度也在降低,这说明按床日付费并未造成疾病构成顺位的变化和医疗严重程度的降低。一月内重复住院率明显下降和县外就诊率逐年降低,说明按床日付费的实施并未带来服务质量的下降,不同医疗机构住院病人分流的变化不大也说明医疗机构没有出现推诿病人的现象。[4]因此,各种指标综合分析发现,按床日付费制度实施以来,降低了医疗机构的不规范医疗行为,也未出现实施前预计可能出现的降低医疗服务质量和推诿重患等弊端,效果较好。
按床日付费制度在实施过程中操作简便,新农合经办部门和医疗机构都可以在支付标准下根据住院天数和疾病类型计算出可支付的费用金额和补偿金额,因此,监管部门和医疗机构的监管矛盾明显减少,降低了管理成本,受到了医疗机构和合管办的欢迎。
根据医疗机构业务收入情况分析也发现新农合支付费用略高于医疗机构的实际补偿费用,2008年3个县级医院共结余8万元,14个乡镇卫生院共结余22.56万元(图3),并未出现亏损,医疗机构也在此制度中受益。
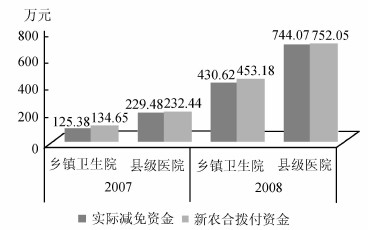
|
图3 医疗机构实际减免费用与新农合支付补偿费用比较 数据来源:禄丰县新农合支付信息统计 |
对于参合农民来讲,所有住院费用都纳入补偿范围,消除了目录外用药和诊疗的繁琐审批过程,同时降低了自付费用,提高了实际补偿比(图4、图5),因此也得到了广大参合农民的拥护,满意度较高。

|
图4 2006—2008年禄丰县与云南省、西部地区和全国县级医院住院实际补偿比 数据来源:禄丰县合管办、云南省卫生厅和全国新农合管理中心统计报表 |

|
图5 2006—2008年禄丰县与云南省、西部地区乡镇卫生院住院实际补偿比 数据来源:禄丰县合管办、云南省卫生厅和全国新农合管理中心统计报表 |
总的来讲,按床日付费制度实现了新农合经办机构、医疗机构和住院病人的三赢。
按床日付费制度实施的关键是确定住院床日支付标准,这需要对不同医疗机构、不同病种和近年来数据进行分析和测算。同时,对医疗机构行为有效监管也是按床日付费制度顺利实施的保障。由于本制度仅实施两年,在当地合管办管理能力有限的情况下,按床日付费制度在实际操作过程中也出现了一些问题。
套用按床日付费标准对危急重症疾病和手术疾病的费用估计发现,合管办可支付的费用与实际发生的费用差距较大,其中县医院危急重症疾病的支付费用标准高出实际次均费用的17.6%,手术疾病支付标准仅是实际发生费用的74%,不能弥补成本。支付标准的不准确可能导致医疗机构更多的收治有利可图的疾病,而尽量少收治治疗成本高的疾病。导致这两类疾病支付标准不合理的原因可能是分段计费标准测算不精确,如危急重症疾病的特级护理、一级护理费用标准是否过高,二级护理的费用标准是否与一级护理差距过大,这都可能影响到危急重症疾病的费用情况。而手术治疗中手术前的治疗和手术费用标准可能过低,因此需要继续进行测算和调整。
按床日付费制度根据病程进展实行分段计费,如对危急重症疾病按照护理级别确定支付标准,对其他住院病人根据住院时间分段计费。在分段计费标准制定时,如不同医疗机构护理级别标准的确定,目前国家仅制订了综合医院的护理分级标准和部分病种的诊疗标准[5],对乡镇卫生院的诊疗规范没有做出明确规定,乡镇卫生院的护理级别、诊疗范围内能做哪些事情,只能根据综合医院和当地卫生院的服务能力进行大概的判断。因此对乡镇卫生院的费用标准可能存在一定人为因素,影响了乡镇卫生院费用标准的科学性,造成支付标准偏高,控费效果不佳。2006—2009年,禄丰县中心卫生院次均住院费用增长幅度最大,从2006年的740.77元上涨到2009年的1 220.22元,年平均上涨近12%(图6),远高于其他医疗机构的费用上涨速度。
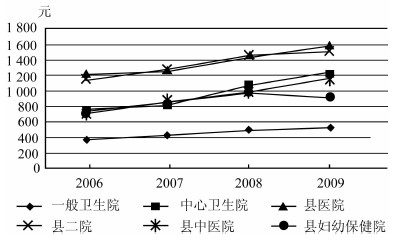
|
图6 2006—2009年禄丰县不同医疗机构次均住院费用变化情况 数据来源:禄丰县新农合补偿信息系统数据库 |
根据当前的付费标准,对非危急重症疾病和儿科疾病都按照住院天数来分段,其中第一个时间段是1~2天,付费标准相应较高,第二个时间段是3~12天。平均住院天数为7天左右,非危急重症疾病的平均住院天数是6.97天,也就是说大多数病人均在第7天就可以康复出院。如果把第二个时间段定为3~12天,就有可能出现医疗机构为了增加业务收入,延长非危急重症疾病住院天数的现象。2006—2009年非危急重症疾病的平均住院天数从6.13天上涨到7.14天就说明了对非危急重症疾病的住院费用分段不够合理。
按床日付费制度存在的一个明显问题是对医疗机构的支付和农民的自付费用采取双重标准。在实际操作中,对医疗机构实行定额支付有利于保证新农合基金的平稳安全运行,对农民实行按比例减免也有利于农民理解新农合补偿政策,对医疗机构节约成本也有一定的激励效果,从这个角度上来说,对医疗机构和农民的双重支付标准有助于激励医疗机构积极进行费用控制,降低不必要的诊疗项目,节约成本,提高经济效益。
在信息严重不对称的农村地区,医疗机构行为极大的影响了农民的就医行为,对于医疗机构的诱导需求农民是没有能力判断和拒绝的。[2]在2009年全国新农合实际补偿比仅为41.45%的前提下,尽管2009年禄丰县住院实际补偿比已达到43.16%,农民个人自付费用仍然占更大的比例。如果仅把新农合基金补偿这一头控制住,对农民自付部分不予以限制,医疗机构在新农合基金补偿上损失的资金会更倾向于通过农民自付补回来。因此,仅对医疗机构实行按床日费用标准支付,对费用的控制效果还比较有限。
在按床日付费实施过程中,非危急重症疾病和儿科疾病所有费用都包含在了床日付费标准中,因此对非危急重症疾病和儿科疾病的费用控制比较严格。但对于危急重症和手术,仅对治疗费、床位费、检查费等常规费用进行了控制,而对手术费、输血费和麻醉费等另外计算,实行按项目付费的形式,可能使得医疗机构在手术费、输血费和麻醉费等项目上进行诱导,或者没有采取控制措施,导致了住院费用的上涨。危急重症疾病和手术疾病的规定支付费用和实际发生费用之间差异较大,也可能是这个原因造成的。
运行效果显示,危急重症疾病和手术疾病的支付标准不合理。数据也显示,2009年,按床日付费制度运行效果逐步显现出来,并且医疗机构开始对每床日的费用情况有了相应的记录。因此,应对2009年数据进行整理和分析,统计危急重症疾病在不同级别医疗机构的特级护理、一级护理、二级护理和三级护理的费用、天数和相应比例,以及手术疾病术前、术中和术后的天数和费用,在邀请专家对病历合理性进行分析的基础上,剔除不合理诊疗项目,重新测算这两类疾病的支付标准。
按床日付费制度实施以来,县医院在费用控制、平均住院天数和诊疗行为上都较为规范,基本实现了通过按床日付费对医疗机构自我约束、控制费用的目的,因此县医院的数据较为合理和真实。在目前没有乡镇卫生院护理级别标准和明确诊疗规范的情况下,难以得到乡镇卫生院真实合理费用水平的数据。而近年来受到支付方式的影响,乡镇卫生院费用控制效果不佳,同时存在病历信息不完全的现象。因此,对乡镇卫生院的病历分析的工作量太大,难 度也很大。在对乡镇卫生院各类疾病不同时间段费用标准的确定上,宜以县医院为标准,以2006年未实施按床日付费制度为基准,计算中心和一般乡镇卫生院的次均费用、住院床日分别占县医院的比例,找到权重后,按比例确定不同时间段的支付费用。
在目前还难以实行统一支付方式的情况下,可以通过对不同医疗机构月平均实际补偿比的控制和考核措施来尽可能的减少医疗机构的逐利行为。如2009年县医院实际补偿比为45%,如果规定补偿比不变,次均住院费用允许在7%范围内增幅,测算2010年实际补偿比为45.39%,则将实际补偿比纳入对县医院考核中,如低于这一标准即予以处罚。
目前对危急重症疾病中的手术费、输血费和材料费另计,形成一定的费用控制漏洞。比较危急重症病人、手术病人按标准进行支付的费用和实际费用,可以发现,手术治疗的输血费、材料费和手术费以及危急重症疾病费用的均值是可得的,说明对这两类疾病可以进行深入细化的费用统计,将所有可能发生的费用都进行定额量化,这样就可以最大可能的减少费用控制漏洞。
对实施效果的考核是每项制度实施的重要保障。目前禄丰县制订了按床日付费制度的考核办法,考核指标主要针对实行按床日付费后可能出现的弊端,如连续住院率、延长住院床日、放宽住院标准等[6],但针对按床日付费实施后的机构服务效率、费用控制、住 院床日、转变诊疗行为,形成自我约束机制以及提高实际补偿比等效果指标的考核较少,即使有,权重也不大。因此,应完善考核办法,补充考核指标,纳入费用控制、平均住院床日、机构服务效率等目标性指标,并调整各指标权重,考核结果和偿付费用的拨付相结合,形成医疗机构的自我约束机制。
| [1] | 高广颖. 支付方式决定行为方式[J]. 当代医学, 2005(9): 88-89. |
| [2] | 程晓明. 卫生经济学[M]. 北京: 人民卫生出版社, 2003. |
| [3] | 卢祖洵.社会医疗保险学[M]. 北京:人民卫生出版社, 2003. |
| [4] | 关于印发城镇职工基本医疗保险定点医疗机构医疗服务协议文本要点的通知 [Z]. 2004. |
| [5] | 卫生部关于印发《综合医院分级护理指导原则(试行)》的通知 [Z]. 2009. |
| [6] | 陈琳. 不同定额结算模式下住院医疗费用的变化[J]. 医学研究生报, 2008, 21(5): 519-522. |
(编辑 田晓晓)




