2009年3月,中共中央、国务院《关于深化医药卫生体制改革的意见》指出,“公立医院要遵循公益性质和社会效益原则”。所谓公益,通常是指公共利益,即有利于实现多数人的、符合最大多数人的福利。而要实现公立医院公益性的目标,保证全体公民的基本健康权,就需要明确规范我国公立医院医疗服务的提供范围 [1],尤其是在政府财政投入有限的情形下。
然而,我国公立医院在医药卫生体制中的定位尚不够明确,对公立医院自身的定位、职能划分也不够清楚。[2]作为我国医疗卫生服务最重要的供给者,公立医院形成了大而全的体系,公立医院提供的医疗服务的种类和数量,即横向规模范围广泛。[3]公立医院所提供的医疗卫生服务既包括公共卫生服务、基本医疗服务,也包括特需医疗服务。在医疗服务总量增加较少的情况下,医院通过细化医疗服务的结构,扩大公立医院的横向规模来提高就医病人的服务强度。有些医院在资金和技术条件尚不具备的情况下,竞相购置大型、昂贵医疗设备开拓医疗服务内容,致使常规的医疗设备得不到及时引进,资源浪费现象严重,医疗成本激增,不利于公立医院公益性目标的实现。
本文根据公立医院的产权性质,提出政府补偿有限的情况下,确定公立医院横向规模的一个标准。
已有的研究尚不足以明确社会福利最大化的公立医院横向规模。孙菁、孙逊、郭强提出用规模经济和范围经济来研究公立医院的横向规模,认为公立医院的规模边界与医院自身生产能力和医疗市场有关,规模不是静态的,而是逐步优化的动态过程。[2]丁淑娟强调公立医院供给的医疗服务应该综合考虑宏观、中观和微观情况:宏观层面关注政府对居民健康政策和医疗政策目标的取向;中观层面则看国家的财政结构和承受能力,社会疾病规律和卫生资源配置等;微观层面联系居民可支配收入和医疗费用承担等。[4]苏红、陈楚杰、胡善联等将公立医院提供的医疗服务内容与公立医院应承担的社会责任放在一起研究。[5, 6, 7]奚松从公立医院承担社会责任的角度提出,公立医院服务能力是有限的,不可能承担社会卫生产品和卫生服务无限的供给责任,只能承担基本的医疗保障和公共卫生服务供给的责任。[8]刘肖虹也以社会责任作为切入点,认为公立医院基本的社会责任是最大限度地满足患者的医疗保健需求,同时公立医院也是政府处置突发公共卫生事件的主要依靠力量。[9]
研究医疗服务供给方式的另一个切入点是医疗服务属性。陈文辉认为医疗卫生服务的属性为公共产品(纯公共产品和准公共产品),公立医院应该保证公共卫生产品的足额供给和医疗服务准公共产品的有效供给。[10]张清慧提出公立医院主要提供公共卫生服务,剩下的医疗服务可以通过市场提供。[11]封进、张涛认为由公立医院作为基本医疗服务的提供者有利于提高社会福利。[12]莫京梁和翟东华分析了医疗保健的福利经济特性和公共经济特性,指出我国医疗福利的社会价值判断标准应该是满足大多数人能获得基本的医疗保健服务,政府是获得这一基本医疗服务的必要保证。[13]而对于特需医疗、美容等其他医疗服务,由于它本身就是随着公众收入水平提高而产生的额外需求,因此其供给就可以完全推向市场。饶克勤认为政府应该主导公共物品和准公共产品的供给,并对医疗服务领域中政府和市场的功能进行了划分(图1)。[14]
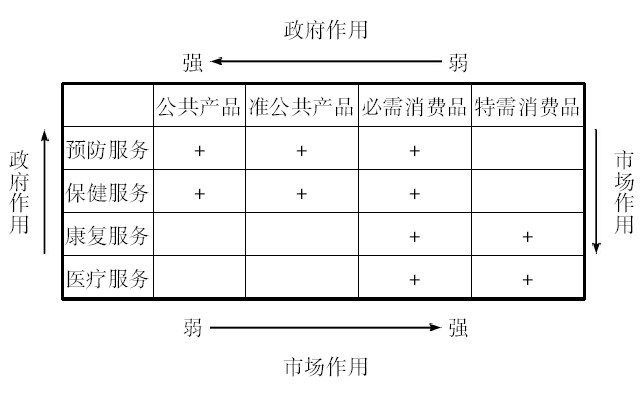
|
图1 政府与市场在卫生服务中的作用 |
有的研究则主张让市场来确定公立医院的横向规模。社科院课题组认为,只要有健全的体制和政府监管,公立机构和私立机构都可以实现社会公益目标。公立机构并不比私立机构具有必然的优越性。[15]白崇恩、汪德华、张琼在综述已有研究文献的基础上给出了同样的结论。[16]梁鸿和褚亮比较了发达国家各种模式的医疗制度后指出,利用市场机制配置医疗资源是提高效率的好办法,但是需要政府的调控。[17]
产权经济学认为,不同的产权配置会影响产权主体的行为选择。不同产权主体生产出来的产品的成本质量组合可能有较大差别。而社会福利目标的最终实现可能需要不同的成本质量组合[18],比如医疗市场。有的医疗服务必须保证一定的投入才能达到社会福利满意的医疗服务质量;而有的医疗服务的质量不会随成本的降低而同比例下降,成本降低不会损害社会福利。本文以此为出发点,借鉴Hart, Shleifer and Vishny提出的分析思路[18],给出一个简单的产权模型,分析不同产权主体的医疗服务供给方式,并提出有利于社会福利最大化的医疗主体服务供给范围。在这里,公立医院和私立医院都是单一所有权主体,不考虑政府和私人混合所有的形式。
假设政府是中间政府,代表了全体人民的利益。不考虑医疗保险和委托代理问题。医疗服务的供给机构可以为公立医院,政府享有公立医院的剩余所有权。该供给机构也可以是由医院管理者所有的私立机构。限于政府规制,私立机构的管理者对其提供的医疗服务实际上没有定价权。本文没有考虑固定成本,管理者付出努力成本(Co)维持公立医院基本运营获得薪酬(Po),Po为医疗服务供给价格。此时,整个社会因为医疗机构提供服务的获益为Bo,Po<Bo。
管理者除了需要付出必要的努力维持医院的日常运营外,还可以进行创新——付出努力改善医疗服务质量或降低医疗服务成本。提升质量的努力有时会带来成本提升,降低管理者收益。只有该行为能够提升社会净福利,乃至管理者个人利益时,该行为才会出现。因此,在这里,我们在模型中只考虑质量改善增加的社会净福利。我们把管理者改善医疗质量付出的努力记为Eq,相应提高的社会净福利记为Bq(Eq)。假定对任何大于等于0的Eq,均有Bq(0)=0,Bq对Eq一阶导数大于等于0,二阶导数小于等于0,Bq′(∞)=0,Bq′(0)=∞。并假设私有机构管理者和社会公众平均分配Bq(Eq);公立医院的管理者和社会公众对Bq(Eq)的分配比例分别为α/2,(1-α/2)且0≤α<1。公立机构的管理者获得的分配比例小于私立机构管理者的分配比例。因为私立机构的管理者获得私立机构的剩余所有权,而公立机构管理者不享有公立机构的剩余所有权。由于契约的不完全,政府可以解雇现在的管理者,并另雇其他管理者继续执行原先管理者改进质量或降低成本的措施,来侵占原先管理者的利益,所以我们认为公立机构的管理者获得的分配比例小于私立机构管理者的分配比例。
当医院管理者降低医院运营成本时,我们假设管理者因此付出的努力为Ec,该努力带来成本降低的同时,往往会造成质量下降,前者会提升社会福利,将该值记为Bc(Ec),而后者会引起社会福利降低,其绝对值记为BQ(Ec)。两者的程度可能是不一致的。假定对任何大于等于0的Ec均有Bc(0)=0,Bc对Ec的一阶导数和二阶导数均大于0;BQ(0)=0,BQ(Ec)对Ec的一阶导数大于等于0,二阶导数小于等于0,BQ′(∞)=0,BQ′(0)=∞,Bc′(∞)=0,Bc′(0)=∞。本模型延续了Hart, Shleifer and Vishny关于降低成本导致的质量下降的损失小于成本下降的好处的假设,即BQ′≤Bc′。
私立医院可以完全享有降低成本的好处,却只承担降低成本导致的质量下降的部分社会福利的损失,剩下的损失转嫁给社会公众,将私立医院承担的部分损失的比例设定为1/2;公立医院的管理者和社会公众对社会净福利[Bc(Ec)-BQ(Ec)]的分配比例仍为α/2,(1-α/2)且0≤α<1。
在最优的情况下,我们不考虑医院的所有制,管理者选择适当的努力程度来最大化社会总剩余。此时的目标函数为:
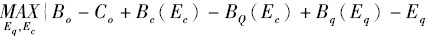
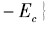
由假设条件可知,该问题存在均衡解Eq*、Ec*,且一阶条件满足:
Bq′(Eq*)=1,
Bc′(Ec*)-BQ′(Ec*)=1
管理者的目标是最优化个人利益。管理者和社会公众平分质量改善增加的社会净福利。私立机构完全享有由于成本降低带来的好处,却只承担部分质量降低带来的损失,将一部分损失转嫁给社会公众承担。此时管理者的目标函数为:
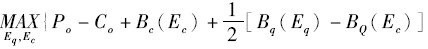 的一阶条件为:
的一阶条件为:
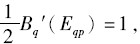
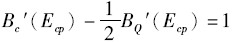
与最优情形相比,私立机构提供最优医疗服务的一阶均衡条件有两点不同:首先,私立机构管理者一定程度上忽视了降低成本的努力带来的质量恶化,用于降低成本的努力超过了社会福利最优水平。其次,管理者从质量改善中得到的好处仅是社会总福利上升的一半,因此,私立机构管理者缺乏足够的激励去推动医疗服务质量改善。根据假设条件,可以得到Eqp<Eq*,Ecp>Ec*。管理者致力于改善医疗服务质量的努力程度低于社会福利最优情况。私立医院降低成本的激励高于社会福利最优情形, 可能会导致其过分追求降低成本而损害医疗服务质量。
公立医院的管理者根据自己获得的报酬确定自身为改善质量、降低成本而付出的努力程度。在契约不完全的情况下,公立医院管理者最大化其支付的函数为:
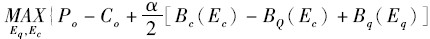
 ,均衡解Eqg、Ecg满足的一阶条件为:
,均衡解Eqg、Ecg满足的一阶条件为:
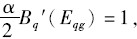
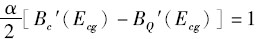
即:
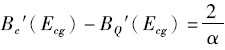
由于0≤α<1,因此2/α>2,公立医院用于改善质量和降低成本的努力均小于最优情形,这与公立医院管理者只获得小部分努力成果相关。与私立医院相比,尽管公立医院在质量改善方面的努力程度较低,但公立医院在降低成本时会考虑该行为对质量的影响,避免了过分注重成本而导致质量受损的情况。
由假设和上述结论可得,Eqg<Eqp<Eq* ,Ecg>Ec*>Ecg。无论公立医院还是私立医院,管理者致力于改善医疗服务质量的努力程度均低于社会福利最优情况。不过相对公立医院,私立医院在质量改善方面的表现相对较好,私立医院着重于生产对质量改善要求较高的医疗产品能够提升社会福利。公立医院的管理者致力于成本降低的努力小于最优情形,也小于私立机构。与私立机构提供医疗服务相比,公立医院的管理者在改善质量和降低医疗成本后所得的支付比例更小,所以公立医院缺乏付出额外努力的激励。私立医院降低成本的激励高于社会最优情形,由此导致质量降低幅度过大。如果降低成本的措施带来的质量降低对整个社会福利而言意义重大,此时尽管公立医院成本高于私立机构,但公立医院能够更好的平衡质量与成本的关系,因此公立医院提供这种类型的医疗产品有利于实现社会福利目标。
但当降低成本的举措导致医疗水平的下降对社会福利的影响极小时,我们可能会得出与上述结论不同的观点。我们可以用γBQ(Ec)代替BQ(Ec)表示医疗服务的提供者降低成本的举措带来的质量下降对整个社会福利的影响程度,当γ足够小时,该医疗产品质量的下降对社会福利的影响极小,我们可以忽略不计。代入上述模型,可知私立医院成为这种类型的医疗服务最优提供者。
医疗服务的可及性、成本和质量形成了医疗服务体系的平衡三角,任何一边的缺失都会破坏医疗体系的效率。但社会福利对不同医疗服务的成本和质量的要求是不一致的,我们对成本和质量关注的程度也是不同的。当社会福利目标尤其关注产品质量改善,且能够接受随之而来的成本上升时,私立机构提供该项医疗服务就是合适的。若需要综合考虑成本和质量以实现社会福利目标,且成本降低时对应的质量下降不容社会福利忽视,此时,公立机构提供该项医疗服务比较合适。但成本下降带来的质量下降对社会福利负面影响极小时,私立机构可成为该项医疗服务的替代提供者。
我们把卫生服务简单划分为特需医疗服务和基本卫生服务。特需医疗,多指医院在保证基本医疗需求的基础上,为满足部分高收入人群对医疗保健高层次的特殊需要而提供的多样化、高层次的全程优质医疗保健服务。特需医疗在诊疗设施条件、医疗人员安排、医疗服务等方面的条件都较优,对特殊医疗的需求实际上就是以成本为代价获得高质量服务的私人医疗产品,因此,对最优社会福利而言,私立机构是特需医疗服务合适的提供者。根据2009年公布的《医药卫生体制改革近期重点实施方案(2009—2011年)》,公立医院提供特需服务的比例不超过全部医疗服务的10%。这意味着国家把特需医疗服务的主要提供者设定为私立机构。但该条规定也意味着给公立医院提供特需医疗服务留了口子,允许公立医院搞创收。因而,要警惕可能会出现的“一放就松”的弊病,避免公立医院资源配置失衡,违背公立医院公益性的本质。
新医改方案将公立医院视为基本卫生服务的主导供给方。清楚界定基本卫生服务的内容有利于明确公立医院的责任,更好实现公益性目标。基本卫生服务在保证一定质量的基础上追求成本的最小化,需要综合考量成本和质量,其物化形式就是基本卫生服务包。基本卫生服务包括一揽子的基本预防和医疗服务,分为公共卫生服务和基本医疗服务两部分。[19]基本医疗服务包和公共卫生服务包涵盖的医疗服务的边界尚无明确标准。各国确定的服务包内容差异很大 。[20]各国在制定服务包的时候,主要根据成本效益、服务提供能力、公平性等原则 。[21]除此之外,根据产权配置效率,我们应该确保会因成本降低出现质量下降且社会福利意义重大的基本医疗产品被纳入基本医疗服务包,而成本下降带来的质量下降和社会危害极小的基本医疗产品可由私立机构供给,尤其是在财政能力有限的情况下。
只有合理控制公立医院的服务范围,公立医院才能够集中优势资源更好的服务于社会福利目标。当然,这仅是分析该问题的一个角度,还需要全方面的考虑其他医疗条件,最终实现公立医院公益性目标。
| [1] | 李玲, 陈秋霖, 张维, 等. 公立医院的公益性及保障措施[J]. 中国卫生政策研究, 2010, 3(5): 7-11. |
| [2] | 李玲, 江宇, 王敏瑶, 等. 我国公立医院管理与考核的现状、问题及政策建议[J]. 中国卫生政策研究, 2010, 3(5): 12-16. |
| [3] | 孙菁, 孙逊, 郭强. 医院规模的理论分析[J]. 解放军医院管理杂志, 2009, 16(8): 763-766. |
| [4] | 丁淑娟. 基本医疗服务的界定与政府责任——兼评“把基本医疗卫生制度作为公共产品向全民提供[J]. 广西经济管理干部学院学报, 2009, 21(4): 62-65. |
| [5] | 苏红. 公立医院与社会责任[J]. 卫生经济研究, 2008(7): 6-7. |
| [6] | 陈楚杰, 潘华峰, 朱静. 公立医院公益性质淡定的现状与研究[J]. 卫生软科学, 2008, 22(4): 4-7. |
| [7] | 胡善联. 公立医院的社会责任[N]. 医药经济报, 2006-02-13. |
| [8] | 奚松. 公立医院社会责任研究—以苏州大学第一附属医院为例[D]. 苏州大学, 2009. |
| [9] | 刘肖虹. 公立医院社会责任的研究[D]. 青岛大学, 2009. |
| [10] | 陈文辉. 论医疗卫生的公共产品特性及其实现形式[J]. 宁波大学学报:理工版, 2007, 20(2): 268-273. |
| [11] | 张清慧. 基本医疗卫生制度的公共产品属性及供应方式分析[J]. 财会研究, 2009(11): 12-15. |
| [12] | 封进, 张涛. 医疗服务体系中多元所有制模式比较及中国的选择[J]. 江海学刊, 2009(6): 74-79. |
| [13] | 莫京梁, 翟东华. 医疗保健的公平与效率分析[J]. 经济研究, 1997(5): 56-60. |
| [14] | 饶克勤. 深化卫生改革的几点思考[J]. 卫生经济研究, 2002(12): 3-5. |
| [15] | 中国社会科学院医疗体制改革课题组.中国医疗改革问题研究[R]. 2008. |
| [16] | 白重恩, 汪德华, 张琼. 发达市场经济国家医疗体制改革的经验[J]. 比较, 2007(32): 57-77. |
| [17] | 梁鸿, 褚亮. 试论政府在医疗卫生市场中的作用[J]. 复旦学报:社会科学版, 2005(6): 91-98. |
| [18] | Hart O, shleifer A, Vishiny R W. The Proper Scope of Government: Theory and an Application to Prisons[J]. The Quarterly Journal of Economics, 1997, 112(4): 1127-1161. |
| [19] | WHO. Primary health care: report of the International Conference on Primary Health Care, Alma-Ata 1978[R]. Geneva: WHO, 1978. |
| [20] | 杨莉, 王静, 曹志辉, 等. 国外基本卫生服务内涵、服务包与遴选原则研究[J]. 中国循证医学杂志, 2009, 9(6): 599-609. |
| [21] | World Bank. Investing in health: world development report 2003[M]. New York: Oxford University Press, 2003. |
(编辑 薛 云)




