2. 北京协和医学院医学信息研究所 北京 100020
2. Institute of Medical Information, Peking Union Medical College, Beijing 100730, China
很多欧洲国家均依靠国家健康保险制度实现全民覆盖,但是荷兰的全民覆盖主要通过私立健康保险实现。荷兰健康保险制度改革的主要特点是建立基于管理竞争的强制性私立健康保险。[1]荷兰的改革经验表明,在政府管制背景下,通过竞争和私营为基础的保险也可以实现全民覆盖。本文分析了荷兰健康保险制度的改革历程,总结其经验和特点,以期为我国健康保险制度的进一步完善提供借鉴。
历史上荷兰卫生保健系统都是私立的,医生可以自由开设诊所,并设定所提供服务的价格。荷兰目前绝大多数医院仍然是私立非营利性机构。尽管私有制是主流模式,但是荷兰政府对卫生系统有强大的管制,比如制定法律严格管理医院的服务能力,规定医院建立之前必须获得政府执照等。[2, 3]
荷兰主要由私立卫生服务机构提供卫生保健服务。卫生保健可以分为预防保健、初级保健、二级保健、长期保健。预防保健主要由公共卫生服务机构提供。全科医生是提供初级保健的主要力量。荷兰执行严格的“守门人”制度,医院和专科服务(急诊除外)需要全科医生转诊,所有居民必须选择全科医生并登记。全科医生除按服务人头收取一定费用外,每次为患者提供的咨询服务也要收取一定费用。[4]二级保健服务由医院的专科医生提供。荷兰2/3的专科医生是 自我雇佣的,与医院是合作关系,剩余的1/3是工资制的雇员。[5]长期保健服务包括机构保健和社区保健(家庭保健)。长期保健是卫生系统的重要组成部分,其费用支出约占卫生总费用的38%。
1904年,荷兰就开始了关于建立全民健康保险制度的辩论,经过一个多世纪的政治博弈,终于在2006年建立了强制性的全民健康保险(图1)。
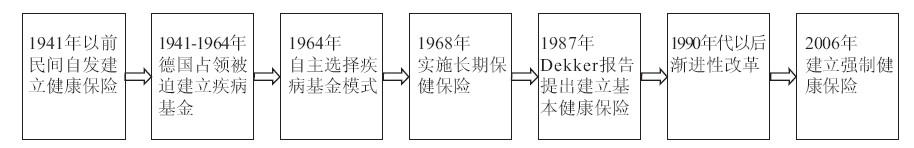
|
图1 荷兰健康保险制度发展的历史进程 |
荷兰健康保险制度的发展历史很长,通过保险覆盖卫生保健费用是最古老的模式之一。早在中世纪晚期,基于支付能力缴纳一定费用且自愿参加的保险系统已经存在,这主要起源于同业公会系统(system of guilds)。同业公会系统内部成员缴纳一定的费用建立基金,用于支付医疗费用。这种形式的保险在1798年废除同业公会后仍然存在。19世纪中期,城市穷人的艰难处境促使医生在一些较大城市建立疾病基金。19世纪末期,随着工业资本化的发展,很多新的基金建立起来,比如工会组织建立的基金,负责支持无产阶级患病时的需要。后来随着工会运动的发展,这种自愿 形式的保险制度逐渐扩 展到整个国家。
尽管中央的权力不断扩大,荷兰自由不受干预的传统还是阻碍了政府对健康保险的干预。[3]但从20世纪开始,形势发生了变化,政府渐渐参与解决健康等社会问题。1901年通过的《事故法案》,可以看作是荷兰建立社会保险系统的第一步。[6, 7]1913年通过的《疾病法案》,标志着完全自主的疾病基金模式已经结束,政府开始干预健康保险。但是政府干预遇到很多问题,如1913年通过的《疾病法案》,直到1930年才正式执行。[8]而且法案只覆盖因病不能工作而发放的救济金,并未覆盖医疗费用。1940年,荷兰约有几百个健康保险组织,健康保险购买是完全自愿的。截至1941年,荷兰建立强制健康保险系统的努力都失败了。
1941年,在德国占领当局的压力下,荷兰通过疾病基金法令,建立疾病基金(sickness fund),开始在工人中实施“俾斯麦模式”的强制健康保险。健康保险以收入为基础筹资,保费由雇员和雇主按相同的比例共同承担。[9]未受雇佣人群(包括自由职业者和退休人员)可以自愿参加一种疾病基金。另外,强制健康保险只覆盖中低收入人群,禁止富人(年收入高于一定标准,不同年份标准有所变化)及其家属参加,富人需要自行购买私立健康保险。因此,1941年的疾病基金法令建立的健康保险分为私立和公共社会健康保险,包括3个亚市场:(1)覆盖雇佣人群和他们家属的强制性社会健康保险;(2)覆盖自由职业人群的自愿社会健康保险;(3)覆盖其他人群的私立健康保险。[10]
1964年10月15日荷兰通过新的疾病基金法案(或称强制健康保险法案),并于1966年1月正式实施。[11]新法案基本保持了1941年法令中建立的三个亚市场结构,建立了三种保险,即强制健康保险、老人健康保险和自愿健康保险。三种健康保险制度的参加资格都与收入水平有关,而且均规定不能排斥风险较大的人群。尽管禁止老人健康保险和自愿健康保险排斥风险较大的人群,但是随着时间的推移,风险状况较好的人群都转为参加费用较低的私立保险。因此,老人健康保险和自愿健康保险面临严重的筹资问题,最终导致两种保险制度于1986年4月1日正式废除。老人以及自愿健康保险的参保人只能参加普通强制健康保险,强制健康保险制度中老年人比例也就越来越高。另外,废除老人和自愿健康保险还意味着以前被这两种保险覆盖的人群可能被迫参加私立保险。但是私立保险的保费与收入不相关,老人只有微薄的退休金,很难支付高额的保费,导致不能获得健康保险等问题。[12]
同期,长期保健保险制度建立并发展起来。1968年1月1日,额外医疗支出法案(Exceptional Medical Expenses Act, AWBZ)开始实施,建立强制性长期保健保险制度,独立于强制健康保险之外。长期保健保险的保费以收入为基础收缴,覆盖的服务逐渐扩大到长期保健、老人保健、精神卫生服务、部分药品服务、康复和家庭保健服务。另外,居民还可以自愿购买补充健康保险覆盖未被强制健康保险包括的服务,比如成人口腔服务、眼镜服务、美容手术等。补充健康保险方可以根据风险水平收取保费,也可以拒绝申请者。荷兰大约90%的人口会购买补充健康保险。[13]
1973年的石油危机促使政荷兰政府深化卫生系统改革,控制迅速上涨的卫生费用。1974年,荷兰卫生部副部长Hendriks 提出建立统一的公共健康保险制度白皮书,表达了政府对卫生费用迅速上涨的关心,这是卫生部门第一次统一认识,但是这个提案并没有转变为具体的法案。[14]
1987年发表的Dekker 报告——《改变的意愿》(Willingness to change)中提出为所有居民建立统一的健康保险制度[15],这是里程碑性的事件。Dekker委员会同时还设计了另一个提案,就是引入管制的市场竞争。[16]Dekker报告成为1992年卫生部副部长Hans Simon提出荷兰健康保险改革方案的基础。但是在当时的政治环境中,不同的利益群体有不同的担心,雇主担心新系统的成本,雇员担心会影响工资,保险方担心政府对保险业的干预,还有对管制竞争是否适合卫生保健的担心,Hans的保险方案最终并没有通过。[3, 17]
20世纪90年代,荷兰健康保险制度没有根本性改革,但是有很多渐进性变化,比如在保费中引入象征性费用(nominal fee)(与工资不相关),废除疾病基金必须与所有服务提供者签约的规定,风险均等化制度进一步发展等,这些对健康保险制度改革都有深刻的影响,也为将来建立以市场为基础的强制健康保险铺平了道路。
2000年,荷兰政府提出新方案,即通过立法建立基于管制(管理)竞争的强制健康保险。经过多年的政治讨论后,2003年政府成功动员国会大多数成员同意在2006年重新建立强制健康保险。
2005年,荷兰只有1.5%的人口没有参加任何健康保险。显然改革的目的并不是为了实现更全面的覆盖,而是为了控制费用,提供更高质量的保健服务,同时提高健康保险的稳定性。
因为保险方、雇主和医生等利益团体的强烈反对,荷兰早在20世纪90年代整合健康保险制度的努力均失败了。但是20世纪90年代出现的很多细微改革,为2006年的彻底改革奠定了基础。2006年新的健康保险法案实施,荷兰卫生系统进行改革,引入强制性私立健康保险制度,公立和私立健康保险并行的制度从此成为历史。[18]
2006年1月,荷兰健康保险法案实施。新法案建立的健康保险系统既有公共属性(目标是公共的,为所有人提供支付得起的卫生服务),又有私立属性(由私立部门来运作)。新健康保险法案要求所有居民必须通过私立保险公司购买基本健康保险;保险公司不能拒绝任何申请人;保险方可以与任意提供者签约。
健康保险制度改革后,保险方法律上有义务接受所有申请者,政府对卫生系统进行管制,并给穷人和高风险人群提供补贴,但是政府既不是主要提供者,也不是主要筹资者。荷兰卫生改革产生了两个主要结果:第一,通过赋予患者更多选择权,患者地位明显提升;第二,保险方的角色发生变化,开始与提供者谈判,因此,改革重新调整了保险方和提供方的关系。荷兰新健康保险制度的假设是更多的保险方案选择有利于改进质量并减少成本。[19]
为了保证全民覆盖,健康保险基本服务包有一些附加条款:(1)所有人必须购买覆盖基本服务包的健康保险,否则就面临相当于130%保费的罚款;(2)保险方必须接受所有的申请人,不能拒绝高风险个体;(3)减税使得低收入人群有能力购买保险;(4)18岁以下未成年人免费参保。
| 表1 2006年前后荷兰健康保险系统结构
|
改革后的健康保险制度的保费由两部分组成,一部分是保险方设定的象征性费用,参保人直接缴纳给保险方。因为政府假定高象征性费用让居民更加关心成本,健康保险制度改革后,象征性费用明显上涨(低收入人群增长的象征性费用由政府补贴)。另一部分是所有个体必须向税收征缴方缴纳收入相关的保费,税收征缴方将这些保费转移到风险均等化基金,然后根据参保人群的风险状况将基金分配给不同的保险方。法律上雇主有义务补偿雇员缴纳的保费,而不管雇员选择何种保险方案。健康保险法案规定,与收入相关的保费占保险方所有收入的50%。政府为18岁以下未成年人提供保费,并对低收入人群提供保费补贴。[12]
荷兰健康保险制度改革后,建立以病人为中心的竞争性保险市场,私立保险方竞争参保人,实现全民覆盖。政府职能从直接运行健康保险系统转变为保证健康保险市场合理运营。
改革后的健康保险制度要求所有荷兰居民必须购买一种基本健康保险(覆盖基本服务包),但是可以自由选择购买补充保险。保险方和参保人建立一年的合同关系,保险方不能单方面终止保险关系,除非参保人未遵循相应的法律规定。这种机制目的是希望通过人群“用脚投票”来降低成本,提高卫生服务质量和效率,而不损害可及性。[20]
新制度下,保险方被赋予更大权力,不再被迫与所有提供者签订合同,还可以使用竞争性竞价。换句话说,保险方可以基于价格、数量和质量与提供方谈判,比如等候时间、服务水平和临床质量,而且保险方可以自由决定保险计划覆盖的服务在哪里提供,由谁提供,比如糖尿病服务可以由专业护士提供而不是医生。但基本健康保险服务包必须覆盖政府规定的基本卫生保健服务。为了吸引和留住参保人,保险方有动力代表参保人作为细心的服务购买者,并跟服务提供者就价格和质量进行谈判,有利于提高效率和质量。
当然,公众有能力做出正确选择的前提是能够充分获得卫生服务价格和质量的信息。为了帮助参保人获得足够的信息,很多网站和其他相关设施建立起来,提供关于保险方案和提供者绩效的对比性信息。[21]
荷兰健康保险改革的另一个特点是政府定义的“公共限制(public constrains)”,即保险方必须接受所有申请人,不允许根据以前的健康状况拒绝任何申请人,这在一定程度上可以减少道德风险。另外,保费与收入相关而与健康状况无关,能够保证高风险人群获得支付得起的健康保险。但这些措施给保险方带来了经济风险,不同保险方之间由于覆盖人群的风险状况不同而导致风险分布不均衡。为此,荷兰建立了风险均等化制度来促进公平竞争,提高效率和质量。基于参保人的年龄、性别、药品费用和主要诊断组等风险特征因素,保险方可从风险均等化基金得到或需要向其支付不同的风险调整费用。[22]对于高风险的参保人,保险方可以从风险均等化基金得到更多的支付;而对于低风险的参保人,保险方必须支付一定的风险均等化资金。风险均等化基金来自于基于收入征收的保险费和政府为18岁以下人群缴纳的保费。公共限制和风险均等化制度有利于保障每个人有同等的权利享有医疗保健。
2006年改革前荷兰私立和公立健康保险制度并行,而且私立保险可以自由设定保费并选择参保人。因此,高风险和低收入人群要缴纳高额保费或被排除在保险之外。改革后,荷兰建立的强制私立健康保险制度,政府对低收入人群有补贴,而且不同保险方案之间通过风险均等化基金进行风险调整,可以保证人人享有公平的医疗保障服务。
我国目前三大健康保险制度并行,城镇居民医保和新型农村合作医疗的筹资和保障水平相当,但是两者与城镇职工医保的筹资和保障水平相距甚远。根据一致性原则,随着社会经济的进一步发展,逐步缩小三种保险制度参保人受益水平的差距是大势所趋。现在各地已在逐步探索新农合和城镇居民医保制度的统筹。荷兰的经验表明,要最终实现人人公平享有医疗保障,由政府对低收入人群进行补贴,同时在不同的保险方案之间进行风险调整是可行之路。
荷兰由私立保险公司管理健康保险,不同保险公司有不同的保险方案,参保人可以自由选择保险公司和保险方案,但是保险公司不可以拒绝申请者,因此,不同保险方案保障人群的风险状况存在很大差异。为了减小不同保险方承受风险的差异,荷兰建立了风险均等化制度,即通过建立风险均等化基金,根据各个基金池参保人群的风险特征对保险方进行补贴。
目前,我国三大健康保险制度并存,不同保险制度的基金池相互独立。城乡居民根据各自的户籍属性或是否正规就业参加健康保险。由于我国独特的城乡二元结构特征,农村青壮年多到城市就业,新农合的参保人多是老人和儿童。因此,导致各基金池所保障人群的风险特征有明显差异,如新农合保障人群的年龄结构不合理,基金风险较大。我国目前尚未建立不同基金池间进行资源重新配置的机制。根据荷兰的经验,建立不同基金池间的风险调节机制有助于降低保险方的风险,我国可逐步探索适合国情的风险调节制度。
荷兰的健康保险全部由私立保险机构经办,政府只负责监管。荷兰模式的成功之处在于管理竞争。保险公司通过制定不同的保险方案、选择优秀的提供者等措施竞争参保人,参保人可以自由选择保险方。另外,建立完善的信息系统保证参保人获得充分信息是商业机构参与经办健康保险的前提。
2009—2011年医改五项重点工作中提出,鼓励有条件的地方逐步整合基本医疗保障经办管理资源,探索委托具有资质的商业保险机构经办各类医疗保障管理服务。但是,我国目前私立保险公司参与管理健康保险的进展还比较缓慢,对私立保险公司参与经办社会保险的认识还存在很多差异,只有少部分地区在探索。荷兰的经验表明,私立保险公司完全可以参与医保管理,政府做好监管工作及信息充分公开是关键。
荷兰卫生改革后,保险公司必须与所有卫生服务提供者签约的规定被废除,保险公司可以自由选择提供方签约。为了吸引更多的参保人,保险公司有动力作为细心的卫生服务购买者,对供方的服务效率、质量等进行监督和制约。
我国目前保险机构对医疗机构也有一定的监管,主要在费用层面,如设定保险对医疗机构每年的支付总额来防止过度医疗等行为,但是对医疗质量和效率的监督不到位。我国的医疗资源主要集中在公立医院,保险机构选择签约医院时存在很多限制,这也导致了监督不力。荷兰的经验表明,鼓励社会资本办医,打破医疗资源的垄断性,建立竞争机制,有助于医保第三方对卫生服务提供机构的监督和制约。
| [1] | Enthoven A C. Consumer-Choice Health Plan: A National-Health-Insurance Proposal Based on Regulated Competition in the Private Sector[J]. New England Journal of Medicine, 1978, 298(13): 709-720. |
| [2] | De Folter R J. Medical specialists and hospitals- Living apart, together[M]. // van Rooj E et al., eds. Health and health care in the Netherlands. A critical self-assessment by Dutch experts in the medical and health services. Maarssen, Elsevier/De Tijdstroom, 2002. |
| [3] | Den Exter A. Health care systems in transition: Netherlands[R]. Copenhagen: WHO Regional Office for Europe on behalf of the European Observatory on Health Systems and Policies, 2004. |
| [4] | Boot J M, Knapen MHJM. Dutch health care[R]. 2005. |
| [5] | Companje K P.Between health insurance and free market: insurance of care on the edge of social insurance and health care 1880-2006[R]. Amsterdam: Aksant, 2008. |
| [6] | De Swaan A. Zorg en de Staat [In care of the state] [R]. Amsterdam: Bert Bakker, 1989. |
| [7] | Two centuries of solidarity: Dutch, Belgian and German sickness funds during the 19th and 20th century[R]. Amsterdam: Aksant, 2002. |
| [8] | Boot J M, Knapen MHJM . Handboek Nederlandse gezondheidszorg [Handbook of Dutch health care] [M]. 7th edn. Houten: Bohn Stafleu van Loghum, 2001. |
| [9] | Laurene A, Graig. Health of Nations: An International Perspective on U.S. Health Care Reform[M]. Third Edition. Congressional Quarterly: Washington, DC, 1999. |
| [10] | Kappelhof T . Onderzoeksgids Zorgverzekeraars 1870-1968 [Research paper on health insurers 1870-1968][R]. The Hague: Instituut voor Nederlandse Geschiedenis, 2005. |
| [11] | Sickness Fund Act. Bulletin of acts and decrees, No. 392[S]. 1964. |
| [12] | Schäfer W, Kroneman M, Boerma W, et al. The Netherlands: Health system review[R]. Health Systems in Transition, 2010. |
| [13] | Van de Ven W P, Schut F T. Universal mandatory health insurance with managed competition in the Netherlands: A model for the USA?[J]. Health Affairs, 2008, 27 (3): 771-781. |
| [14] | Hendriks J P M. Structuurnota Gezondheidszorg [White paper on health care structure][R]. 13.012 nr. 2. 1974. Kamerstukken II, Vergaderjaar, 1973-1974. |
| [15] | Dekker Commission. Bereidheid tot Verandering (Willingness to Change) [R]. The Hague: Dekker Commission, 1987. |
| [16] | 徐巍巍, 费南德·冯·德凡, 董朝晖. 荷兰卫生体系管理竞争改革的经验及对我国的启示[J]. 中国卫生政策研究, 2011, 4(7): 65-70. |
| [17] | Helderman J, Schut F, Van der Grinten T, et al. Market-oriented health care reforms and policy learning in the Netherlands[J]. Journal of Health Politics, Policy and Law, 2005, 30 (1-2): 189-209. |
| [18] | Maarse H. Health insurance reform (again) in The Netherlands : will it succeed? [J]. European Observatory, 2002, 4(3): 1-8. |
| [19] | Cunningham P J, Denk C, Sinclair M. Do consumers know how their health plan works? [J]. Health Affairs, 2001, 20(2):159-166. |
| [20] | Maarse H, Ter Meulen R. Consumer choice in Dutch health insurance after reform[J]. Health Care Analysis, 2006, 14(1): 37-49. |
| [21] | Yvette Bartholomée, Hans Maarse. Health insurance reform in the Netherlands[J]. Eurohealth, 2006, 12 (2): 7-9. |
| [22] | Van Kleef, Richard C, Wynand P M M, et al. A Voluntary Deductible in Social Health Insurance with Risk Equalization: Community-Rated or Risk-Rated Premium Rebate?[J]. The Journal of Risk and Insurance, 2006, 73(3): 529-550. |
(编辑 薛 云)





