医疗保险支付方式主要包括总额预付制、按病种付费、按人头付费、按床日付费、按服务项目付费。已有研究大多从费用控制、质量影响、管理难易程度等方面对支付方式进行分析,多数认为以按服务项目付费为代表的后付制效率较低,将逐渐被以DRGs和按人头付费为主的预付制代替。然而,支付方式作为直接影响到市场各方利益的重要制度,各个国家在进行支付方式改革时,一般会考虑到来自社会习俗、政治因素、卫生系统等因素的影响。[1]
国内很多研究者针对当前费用上涨过快问题,也提出了由后付制向预付制转变的建议。同时国内不同地区正在进行支付方式改革,主要方式为DRGs、按人头付费、总额预付制等。然而,由于各地的社会、政治等因素的不同,导致改革效果存在较大差异。本研究选取德国DRGs、英国按人头付费和台湾总额预付制作为研究对象,试图探究不同国家社会历史背景对此支付方式改革的影响,并采用这些影响因素推演我国支付方式改革可能的发展走向。
根据卫生政策改革的循环(图1),政策形成过程中会受到来自政治、伦理等外部环境的影响,因此支付制度的确立也必然会受到来自政治及社会伦理的影响,同时也会受到卫生体系的影响。此外,支付制度实施的历史习惯也是影响支付制度改革的纵向因素。因此本研究将社会历史因素界定为三个方面,外因主要包括政治因素、社会伦理问题,内因主要包括卫生系统特征,纵向因素主要是指支付制度的历史习惯等方面。
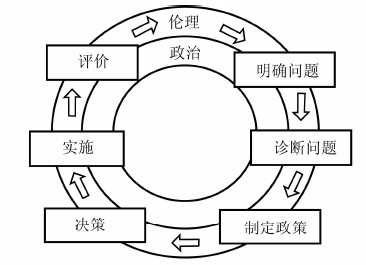
|
图1 卫生政策改革的循环过程 资料来源:Roberts M J,Hsiao W C,Berman P,et al.Getting Health Reform Right:A Guide to Improving Performance and Equity [M] . Oxford:Oxford Vniversity,2001 |
德国医院协会和疾病基金会于2000年11月研发出德国的DRGs(German Diagnosis Related Groups, G-DRGs)系统,之后开始逐步推开。德国DRG规定全国使用统一的DRG编码,且付费标准一致;DRG系统覆盖大多数住院病人,并覆盖了除精神病以外的所有病种。
德国是典型的社会医疗保险国家,其法定医疗保险(Statutory Health Insurance,SHI)覆盖总人口的85%。[2]德国医院多为非营利性医院,其建设性投资主要来自政府,而运行费用主要来自保险基金支付和个人支付。[3]早期德国的医院主要由政府进行政策调控,市场反应性差,竞争性低,效率相对低下。此外,由于缺乏竞争与监管,导致不同医院所提供的服务差异明显。因此,德国的支付方式改革一方面旨在控制费用,另一方面则希望增加服务和费用的透明性,促进医院间竞争,以提高效率。
在支付方式改革之前,德国一直实施按床日付费,保险基金根据签约病人的住院时间进行支付,政府对医院的补偿也是随着医院净收益的增长而增长。[4]1996年,由于按床日付费导致医疗费用快速增长,保险基金于1996年开始针对住院病人实施混合支付的方式,即按床日付费和按病种付费(只针对部分需要特殊诊断或治疗措施的病人)相结合,其中按病种付费的病例占25%。[5]由于按病种付费缺乏针对不同病例的诊疗规范以及被医院反对,最终没有得以实施[6],但这已经部分改变了德国原有的支付制度理念,为后续的改革奠定基础。
此后,政府开始把按病种付费转变为独立、自治并且能在全国范围推广的支付方式,即DRGs。20世纪末,德国当时的执政党力主通过强化市场机制以提高卫生服务效率。DRGs明确支付价格,一定程度上减少了信息缺陷,这与执政党的初衷相一致。部分专家考察美国DRGs后向政府提出效仿建议,但在20世纪80年代初施行的DRGs改革试点结果并不令人满意,之后政府开始实施病人管理分类法(Patient Management Categories, PMCs),逐渐形成了FP/SE (Flat Case Rates and Special Fees)支付制度,并于 1993年写入法律。然而,随着1998年执政党的更迭,新政府需要进一步提高医院绩效和成本透明度、加强对医院的监督,并尽可能减少按床日付费带来的住院时间的延长。因此,FP/SE制度被废除,政府开始探索并最终全面推广DRG系统 。[1]
理论层面,针对当时德国支付方式改革的目的,可以选择总额预付制或DRGs,总额预付制虽然有利于减少住院费用,但对于提高医疗服务公开透明性作用有限。DRGs则能够量化服务的内容,促进医院医疗服务规范化,进而提高医院绩效、增加成本的透明度并减少住院时间,符合德国支付制度改革的目的。
改革之初,政府部门认为总额预付与DRGs相结合能够相互弥补不足,从而完善德国的支付制度。然而德国上议院否决了政府同时采用总额预算制与DRGs的提议,仅通过了DRGs支付方式改革[6],再加上市场化倾向的中右派政党的支持,为推进DRGs的实施提供了政治环境。
社会支持也是DRGs得以实施的重要原因,一方面保险基金要缩减住院时间、提高医疗质量,另一方面医院要压缩住院病人成本、最大程度的获得利益[6],而德国保险基金协会、医院协会为二者的谈判提供了良好的平台[7],最终决定采用最大程度满足两者诉求的DRGs支付方式。此后,完善的社会组织为DRGs的运行提供了良好支持,各种独立学会、行业协会等组织通过职能整合,承担了DRGs的开发、完善及监管工作,有效减轻了政府负担。[8]
英国推行国家卫生服务体系 (National Health Service,NHS),90%的卫生费用来自政府预算,其中初级保健服务由初级卫生保健信托基金(Primary Care Trusts, PCTs)按照社区人口数,采用合同方式向全科医师购买适宜的卫生服务。[2]按人头付费则更加强调家庭医生对社区人群健康的关注,这种价值观与NHS更为相符。
18世纪,英国医生采用按服务项目收费的方式向病人收取费用。19世纪初,在友好协会(Friendly societies)、医药俱乐部(Medical Clubs)等初级医疗组织里,会员缴纳一定费用后,便可以获得免费医疗,按人头付费制度初步开始形成。[9] 20世纪初,大多数医生仍然延续了这一方式,对每个社区人口收取固定的费用,而也有一部分医生仍然采用按服务项目收费的方式。1911年的国家保险法案中,政府引入了一种强制性保险,该保险只针对雇员人群,由雇员、雇主、州政府进行筹资,保险内容仅覆盖全科医生的保健服务、处方费以及结核病治疗的费用。[10]尽管只针对雇员,但该保险覆盖了三分之一的人群。之后劳工党政府于1946年顺利通过了全民健康保险法案。[12]
1948年政府开始购买初级卫生保健服务,对全科医生统一采用按人头付费的方式[13],但随着医疗服务过程中各种弊端的出现,英国对全科医生的支付制度逐渐转变为按人头付费为主的复合型支付方式,并综合了按达标付费(1990年引入)、月薪以及按绩效付费等方式[9]。英国政府分别于1974年和1978年进行了两次卫生改革,然而改革并没有从根本上解决NHS费用较高的问题。1979年保守党开始执政,大幅度削减政府支出,而教育和卫生成为削减政府开支的主要目标。在卫生领域的改革主要是建立了全科医生基金持有模式,按人头付费占全科医生收入比例由改革前的46%提高到60%。1997年工党执政后废止了这一模式,建立了初级保健小组,但全科医生收入中按人头付费所占比例仍逐渐提高。目前全科医生的收入中,按人头付费占75%,绩效收入占20%, 其他特殊服务占5%。[14]政党的更迭虽然影响了支付方式的推行,但按人头付费在初级保健中发挥了越来越重要的作用。
英国是世界首个工业化国家,工业化带来的种种弊端促使了医疗卫生等一系列社会福利政策的出台,经历了五次卫生改革运动后,英国社会普遍达成一致意见,认为政府有责任为公众提供健康服务,因此形成了国家卫生服务体系。[16]1948年英国开始实行全民健康保险[17],而如何保障全体公民获得健康保险的公平性成为当时选择支付方式的重要参考。[18]
按人头付费与全科医生制度支撑了英国的初级保健服务体系,而之后按人头付费的弊端不断出现时,想要彻底改变这一支付方式已不现实。因此,之后20世纪60年支付方式改革的重点则是弥补按人头付费的弊端,通过引进竞争机制,英国逐渐建立起了包含按达标付费、按绩效付费在内的复合型支付制度,逐步提高了全科医生的服务效率,这也与英国近年来进行的卫生体系改革的目标(引入市场机制)相符。[15]
1995年,台湾地区废除了原来的劳工保险、政府公务员保险以及农民保险等各类保险,强制推行全民健康保险(National Health Insurance,NHI),人群受益率由57%提高到98%[19],保费由投保人、雇主、政府共同承担,并通过特约方式,由公立、民营医院及诊所来提供服务[20]。改革后,台湾地区针对医院的支付方式主要为总额预付和按服务项目付费,同时有53%的手术治疗采用按病种付费[21],而总额预付制在保障医疗保险费用收支平衡方面发挥了重要作用。
1995年台湾开始实施全民健康保险,其支付方式采用按服务项目付费的形式,但随着医疗费用过快上涨,政府开始采取控费措施。1998年,全民健康保险局首先在牙医门诊试点总额预付制,2000年,卫生署开始在中医门诊中实施,2001年在西医门诊实施,2002年开始在医院实施。[22, 23, 24]
1986年民进党正式建立,并对执政党施加压力,国民党为了获得民众支持,不得不进行卫生体制改革。为了免于民进党对医疗费用上涨、医保费用入不敷出的批判,政府必须采用强有力的措施控制费用的上涨,而总额预付制的控费效果最有效。
纵观三个国家或地区的改革背景(表1)发现,德国为解决医院卫生服务提供不透明、保险基金对医院卫生服务内容缺乏有效监管等问题,在一定历史渊源基础上采取了DRGs支付方式。英国初级卫生保健中的按人头付费,主要延续了传统的支付方式,也遵循了注重群体健康和保障公平性的原则,而后续的改革则着重于弥补按人头付费的缺点;台湾地区选择总额预付制则是为了控制医疗费用的快速上涨,除此以外,政权更迭在支付制度改革中发挥了催化剂作用,由于医疗支付与民众利益关系极为密切,而且存在问题较多,比较容易成为新政党执政后改革的目标。
|
|
表1 三个国家(地区)支付方式改革的社会历史背景 |
我国保险体系的筹资方式与德国相似,医疗服务体系与台湾地区相似,而部分地区正在试行的家庭医生制度又与英国相似。若单纯的叠加组合三种支付方式作为我国的支付体系,其可行性较差[30, 31],应根据我国复杂的社会历史背景,综合考虑各方面的因素,选择适合我国国情的支付方式。
影响我国支付方式改革的因素错综复杂。首先,我国是一党制国家,政党对卫生和支付的影响主要体现为执政理念的改变。在当前关注民生的执政理念下,强行改变按项目付费势必会引起既得利益者的反对,政府改革受阻较大。其次,我国支付方式一直以来是按服务项目付费,因此后续支付方式改革应是在按服务项目付费的基础之上,可以学习台湾地区的总额预付制。此外,我们国家实行的是社会基本医疗保险体系,医疗费用的支付方是政府,医疗服务的提供方也是政府,因此,DRGs可以作为一种能理清医疗费用流向的有力途径,但DRGs的基础医疗信息技术在我国发展还存在局限性,因此推广DRGs尚存在一定的困难。 综上所述,本文认为我国未来支付方式改革的途径需要经过总额预付制的过渡过程,并在此期间完善信息支持,最终会走向DRGs方式。
| [1] | Schmid A, Gtze R. Cross-national policy learning in health system reform: The case of Diagnosis Related Groups[J]. International Social Security Review, 2009, 62(4): 21-40. |
| [2] | Thomson S, Osborn R, Squires D, et al. International profiles of health care systems 2011[R]. The Commonwealth Fund, 2011. |
| [3] | Quentin W, Geissler A, Scheller-Kreinsen D. DRG-type hospital payment in Germany: The G-DRG system[R]. EuroDRG report, 2011. |
| [4] | Busse R, Riesberg A. Health care systems in transition: Germany[R]. Copenhagen: WHO Regional Office for Europe, 2004. |
| [5] | Kyburg L, Stuker H. DRG System as cost containment method——Medical Insurance Scheme in China[R]. EU-China Social Security Reform Co-operation Project Feasibility Study, 2007. |
| [6] | Lungen M, Lapsley I. The reform of hospital financing in Germany: an international solution?[J]. Journal of Health Organization and Management, 2003, 17(5): 360-372. |
| [7] | Arnighausen T, Sauerborn R. One hundred and eighteen years of the German health insurance system: are there any lessons for middle- and low-income countries?[J]. Social Science & Medicine, 2002, 54 (10): 1559-1587. |
| [8] | Saltman R B. The context for health reform in the United Kingdom, Sweden, Germany, and the United States[J]. Health Policy, 1997, 41 (suppl): s9-s26. |
| [9] | 王青, 刘丽杭. 英国全科医师支付方式的改革与发展趋势[J]. 中国卫生经济, 2008, 27(12): 82-85. |
| [10] | Boyle S. Health care systems in transition: United Kingdom[R]. WHO Regional Office for Europe, 2011. |
| [11] | Beveridge W. Social insurance and allied services. 1942[J]. Bull World Health Organ, 2000, 78(6): 847-855. |
| [12] | Musgrove P. Health insurance: the influence of the Beveridge Report[J]. Bulletin of the World Health Organization, 2000, 78 (6):845-846. |
| [13] | Webster C. The National Health Service:A Political history[M]. Oxford: Oxford University Press,1998. |
| [14] | Roland M, Guthrie B, Thomé D C. Primary Medical Care in the United Kingdom[J]. The Journal of the American Board of Family Medicine, 2012, 25 (Suppl1): s6-s11. |
| [15] | 汤晓莉. 英国国家卫生服务制度的起源及几次重大改革[J]. 中国卫生资源, 2001, 4(6): 280-282. |
| [16] | 刘继同. 英国医疗卫生改革运动的历史经验与核心争论[J]. 人文杂志, 2005(2): 145-153. |
| [17] | 张江. 英国卫生体制改革之路[J]. 中国科技财富, 2006(11): 69-71. |
| [18] | 郑炳生. 英国的社区卫生服务与全科医生[J]. 浙江中医学院学报, 25(2): 62-63. |
| [19] | Davis K, Huang, A T. Learning from Taiwan: Experience with Universal Health Insurance[J]. American College of Physicians, 2008, 148(4):313-314. |
| [20] | 鲍勇, 王倩, 梁颖. 台湾全民健康保险发展的现状与问题[J]. 中国卫生政策研究, 2011, 4(1): 42-45. |
| [21] | Cheng T. Lessons From Taiwan's Universal National Health Insurance: A Conversation With Taiwan's Health Minister Ching-Chuan Yeh[J]. Health Affairs, 2009. 28(4):1035-1044. |
| [22] | 吴俊泉,肖林榕. 台湾地区全民健保总额支付制度的实施与变革[J]. 卫生经济研究, 2011(6): 44-46. [23 Rachel Lu J F, Chiang T L. Evolution of Taiwan's Healthcare System[J]. Health Economics, 2011, 6(1): 85-107. |
| [24] | 林雨静. 全民健保制度制度的改革—总额预算, [R]. 2001. |
| [23] | Rachel Lu J F, Chiang T L. Evolution of Taiwan's Healthcare System[J]. Health Economics, 2011, 6(1): 85-107. |
| [25] | Lu J R, Hsiao W C. Does Universal Health Insurance Make Health Care Unaffordable? Lessons From Taiwan[J]. Health Affair, 2003, 22(3): 77-88. |
| [26] | 吴俊泉,肖林榕. 台湾地区全民健保总额支付制度的实施与变革[J]. 卫生经济研究, 2011(6): 44-46. |
| [27] | 刘娟, 李系仁,周士金, 等. 中国台湾地区全民健康保险制度运行16年的经验及启示[J]. 卫生软科学, 2012, 26(2): 104-107. |
| [28] | Cheng T. Taiwan's New National Health Insurance Program: Genesis And Experience So Far[J]. Health Affair, 2003, 22(3): 61-76. |
| [29] | 刘丽伟. 台湾医务行政管理体制及其发展简史[J]. 中华医史杂志, 2005, 35(1): 17-22. |
| [30] | 郑大喜. 医疗保险费用支付方式的比较及其选择[J]. 中国初级卫生保健, 2005, 19(6): 6-9. |
| [31] | 艾自胜, 高歌, 潘军燕. 国际医疗保险支付制度理论研究及对我国的借鉴作用[J]. 中国农村卫生事业管理, 2001, 21(1): 40-43. |
(编辑 赵晓娟)





