2. 布里斯托大学 英国布里斯托
2. University of Bristol, Bristol, UK
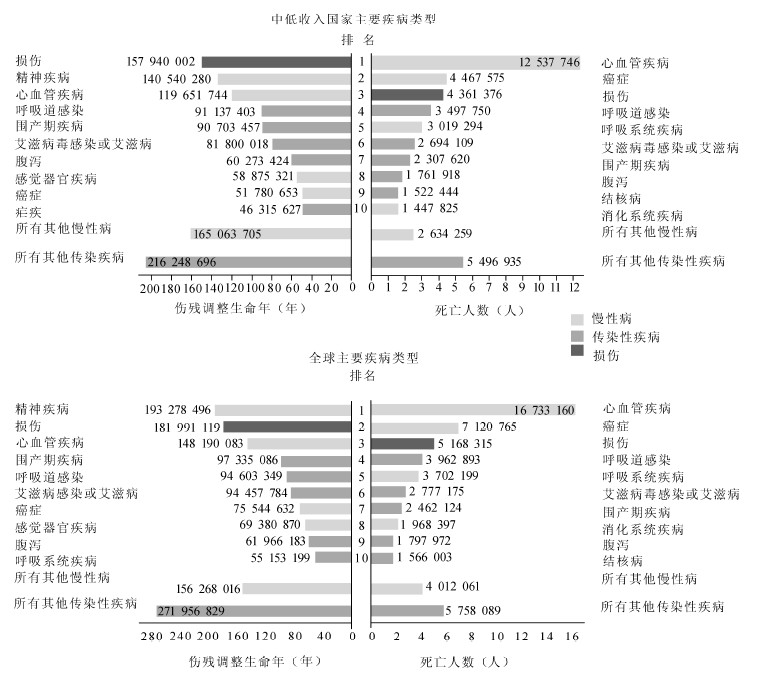
中低收入国家慢性病的流行趋势不容忽视,已经影响到传染病防治。[1, 2]关于全球疾病负担的报告 中,进一步强调了慢性病问题[3, 4, 5, 6]及其所产生的经济影响[7]。直至近期,传染病一直是全球卫生策略的重点。但按照伤残调整寿命年或者死亡率指标进行计算,除撒哈拉以南的非洲地区外,传染病并不是构成疾病负担的主要因素。[8, 9] 除南亚和撒哈拉以南的非洲地区外,慢性病已经造成了全球15~59岁人群过半数死亡,相对而言,这些地区的艾滋病等传染性疾病所导致的人群死亡数只占1/3~2/3。[10]然而,在撒哈拉以南的非洲地区,慢性病也正日益成为主要的疾病负担。[11]2001年全球疾病负担研究报告显示,该地区20%的死亡是由慢性 病导致的。[12]图1显示了中低收入国家导致伤残和死亡 的前十种疾病类型,排名前三位的分别是心血管疾病、癌症和损伤。[5, 13]80%的慢性病死亡发生在中低收入国家,这不仅反 映出这些国家的人口规模,也反映出流行病学模式正在从传染病向慢性病转变。[5]在撒哈拉以南的非洲地区,心血管疾病不仅是慢性病和伤残的主要原因,也是成年人死亡的第二大原因。心血管疾病死亡人数中约有半数是30~69岁的成年人,人群年龄结构比发达国家小10岁,甚至 更多。[11]最近的全球和地区疾病 负担分析报告显示,中低收入国家超过半数的疾病负担来源于慢性病,与1990年相比增长了10%。1990—2001年,撒哈拉以南的非洲地区、欧洲和中亚地区的中低收入国家人均疾病负担均有所增加。[12]2005年世界卫生报告显示,5 800万死亡人口 中,约有60%死于慢性病,是传染病死亡人数的2倍(如艾滋病、结核病和疟疾等)。在中低收入国家,约有53.8%的死亡归因于慢性病,而传染病致死率约为36.4%。[12]与高收入国家相比,中低收入国家流行病学模式的转变呈现了更短的周期。此外,发展中国家不仅要解决传染病负担和运行较差的卫生体系,还要面临日益沉重的慢性病负担[14, 15, 16],整体来说陷入了“与时间赛跑”的局面[3]。
|
图1 不同疾病类型的伤残调整生命年和死亡人
注:围产期疾病状况包括新生儿体重过低、早产、新生儿窒息、分娩损伤。 资料来源:Anderson G F, Chu E.Expanding priorities-confronting chronic disease in countries with low income[J]. New England Journal of Medicine, 2007, 356(3): 209-211. |
“非传染性疾病”一词可与“慢性病”互用,是指心血管疾病、糖尿病、慢性呼吸系统疾病、癌症、精神疾病和损伤。由于心血管疾病是全球范围内致死的主要病因,2005年占总死亡人数的30%[4],因此本文将着重探讨中低收入国家心血管疾病的防治前景。
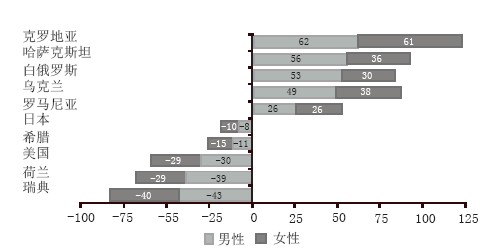
图2描述了1988—1998年部分国家缺血性心脏病死亡率变化情况。各国之间的情况明显不同,表明不同的环境因素是造成同一时期内缺血性心脏病死亡率高低的主要原因。要理解中低收入国家慢性病的发展状况以及相应的疾病负担,应根据不同的环境状况进行相应的背景分析。
|
图2 1988—1998年部分国家35~74岁人群缺血性心脏病死亡率变化情况(%) 资料来源:Mackay J, Mensah. The Atlas of Heart Disease and Strok[R]. Geneva: World Health Organization & Centers for DiseaseControl and Prevention, 2004. |
在评价中低收入国家的营养转型时,已有专家就对慢性病负担的理解以及相关背景提出了一系列问题。Popkin曾经质疑:“ 在中低收入国家发生的肥胖、营养过剩等慢性病与西欧国家、美国和日本以及同等经济发展水平的国家之间存在差异吗? [21]”答案倾向于:中低收入国家的经历与发达国家存在很大差异,其中最为明显的是由于出生率和死亡率的快速下降,中低收入国家面临更加迅速的人口老龄化,这是其他高收入国家不曾经历的,也间接造成人群患慢性病的风险增加。[22, 23]此外,中低收入国家城市化和现代化进程的不断加快,以及经济发展水平的巨大差异,使其与19世纪发达国家慢性病的发展趋势有所不同。更好地理解这些主要因素所发挥的作用将有助于制定基于本地实际情况的卫生策略,从而更好地实现中低收入国家慢性病防控的目标。
就不同国家、不同时期影响慢性病的背景因素,目前已存在一些观点。[21]首先,这种变化所呈现出的独特性主要归因于经济、技术和社会的快速转型。其次,有关营养缺乏和过剩问题,能在同一家庭里同时找到营养不良和营养过剩的病例,足以说明不同人群所面临的压力以及社会转变过程中的复杂性。[24, 25]同时,各国的政治环境也影响其防控慢性病的能力。[21]
这一分析应基于中低收入国家目前普遍的实际情况,即城市化进程不断加快,并伴随着高度的城市贫困化[26, 27, 28],而农村贫困人口却被日益边缘化。目前,慢性病的社会危险因素正从富裕人群向贫困人群扩展。[29]在西非,进口小麦和大米已经取代了当地的粗加工谷物(小米和高粱),甚至坦桑尼亚地区的
土著马赛人也经历了饮食习惯上的迅速转变,导致血液胆固醇增高。[30]在排除血脂和血压等生物风险因素的情况下,与慢性病有关的健康行为呈现出不同形态,如吸烟行为因国家不同而明显不同。因此各中低收入国家的慢性病患病率和致死率也存在明显差异。[31]强大的慢性病社会模式促使我们超越单一和个人的危险因素来寻求预防性措施。
慢性病的危险因素包括社会经济因素、可修正的行为因素和遗传因素,在动脉粥样硬化、糖尿病等疾病中,不同的中间性病理生理学途径都会对危险因素产生影响。这些近端和远端危险因素之间的关系十分复杂,包括风险链、风险因素聚集以及一种风险因素(遗传或非遗传)对另一种风险因素(遗传或非遗传)所造成的效应修正。总之,这些进程会贯穿整个人类的生命历程,并对疾病风险产生影响。[32]传统的有关慢性病“衰退性”假说有利于成功确定成年人的近端病因(如吸烟与肺癌),但慢性疾病的“发展性”假说却很少受到关注,特别是在发展中国家。有效的慢性病防控措施需要厘清国家、社区、家庭和个人等各方面危险因素的因果关系。
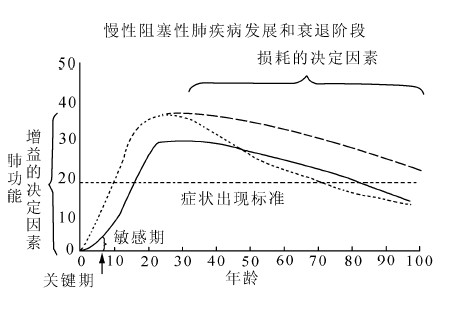
慢性病病因学模型倾向于“衰退”进程。[33]慢性阻塞性肺疾病(COPD)即是最好的证据,越来越多的环境(吸烟、职业辐射)和遗传因素(阿尔法-1抗胰蛋白酶突变)导致成年人肺功能下降,慢性阻塞性肺疾病的风险上升(图3)。[34]
|
图3 慢性病因果关系的生命历程模式 资料来源:Strachan D P, Sheikh A. A life course approach to respiratory and allergic diseases[M]. 11 Kuh D, Ben-shlomo Y. A Life Course Approach to Chronic Disease Epidemiology. Oxford: Oxford University Press, 2004. |
“衰退”模式很少关注导致高峰或最佳基因表型状态出现的进程,但其通常是人类成年期的主要特征,如最大肺容量或峰值骨量。近期,“衰退”模式又将解剖学和病理学视为延迟疾病易感性的重要途径。这种旨在理解疾病进程的方法认可了峰值表型状态的重要性,并认为这种状态与慢性疾病的发展可能存在某些重要联系,具体反映为世界卫生组织推出的旨在研究人类老化的生命历程方法。[35]这些慢性病因果回应的发展模式与生物学动机共同构成了早期人类健康决定因素的论述。[36]
动脉粥样硬化被广泛认为从儿童时期就已经开始发展,但这种潜伏性的危险因素并未得到充分认识。[37, 38]Forsdahl强调较差的生活条件也是十分重要的因素[39],Barker等人利用“成人疾病的胎儿起源”假说对此观点加以了改进,修正为“成人疾病之发展起源”理论[40, 41]。流行病学研究发现,人类出生时体重过轻与后来的心血管疾病风险之间存在联系,即心血管疾病与其他疾病可以在母体通过持久内分泌“加以规划”,当胎儿出现营养不良时会影响胎儿的生理和新陈代谢。人类早期的饮食会导致某些疾病敏感度提升,因此,营养不良和城市化成为中低收入国家心血管疾病发生演变并广泛流行的风险因素。
有关限制饮食的动物实验为心血管疾病风险因素提供了强有力证据[42],但一些极端的干预手段以及动物与人类疾病之间的差异性限制了某些推论的产生。针对人类的观察性研究所产生的间接证据也证明了营养不良和心血管疾病风险之间的联系:排除血压、胰岛素耐受性等危险因素,出生体重与冠心病及中风之间存在逆关联[40, 41, 43, 44]。南非、刚果等国家的证据也表明,低出生体重与儿童和成年期高血压密切相关。[45, 46]胎儿的身长、体重或身体质量指数过小都与其后来的疾病结果存在联系。[47]人类成长与心血管疾病之间的关系则更加复杂,婴儿期生长过快或过慢都会增加心血管疾病的风险[47, 48],然而详细阐明这一关系还需要更多的证据支持。
尽管从动物实验和人体研究都得到了强有力的间接证据,但仍缺乏营养学领域的直接证据来支持此假说。目前已经开展的营养学研究均未有力证明蛋白质热量减少会对孕期妇女和儿童血压产生影响,并且也不足以说明营养不良对人体的影响。[49]
有学者对妊娠期蛋白质缺乏和钙质缺乏会对后代血压造成的影响进行了研究,但结果却出现了矛盾。[50 , 51, 52, 53]随机证据显示,婴儿钠盐摄入与其短期内的血压情况关系较为紧密[54],但其对人体造成的长期影响证据尚不充分。
有研究人员在中低收入国家进行了出生跟踪试验,以期进一步了解慢性病的发展原因。但研究发现,对于大多数慢性病来说,早期生活暴露出来的诸多因素会在整个生命历程中不断累积[55],如提高妇幼卫生健康状况的措施可能会加快中低收入国家的老龄化,进而可能导致慢性病的流行,也有可能通过更佳的早期生命营养而规避成年后动脉粥样硬化的发生。
过去70年来,国民财富和人口死亡率之间的关系急剧上升,后来出现停滞不前,但最近二者又开始出现向上偏移的趋势,即“普雷斯顿曲线”[56],这说明经济增长并不意味着国民健康状况的改善[56, 57, 58, 59]。推广专业知识和卫生技术等外部因素与经济增长同样重要,这一理念对中低收入国家尤其重要。某些国家和地区的发展前景已出现明显变化,如印度和古巴等国家的人均期望寿命虽然不如英国[60],但可以通过专业知识推广和卫生技术应用实现期望寿命的增加。同时,在卫生服务提供过程中,要避免因地区、种族、职业、性别、宗教、教育、社会经济地位等因素所造成的健康不平等现象的增加。[61]
专注于慢性病的决定因素会使人群的健康风险水平呈现下降趋势。[62, 63]此类战略已经得到了《柳叶刀》杂志的赞同和支持,该杂志还呼吁开展慢性病防控的国际行动,包括世界卫生组织贯彻执行的烟草控制框架公约以及通过与食品行业签订自愿协议以降低食盐的摄入。[64]然而,政府是否拥有政治意愿执行以上措施,目前还存有疑虑,但仍有争取的空间。如不丹政府通过采取极端的烟草防控措施,完全禁止烟草的进口、销售和使用,并成功付诸实施[65];毛里求斯也已实现采用棕榈油完全代替大豆油,从而有效降低了人群中的血液胆固醇含量。[66]
随机对照试验提供的强有力证据表明,降低个人患心血管疾病的有效手段包括降低血压、胆固醇和避免吸烟。[67, 68]然而,在中低收入国家这些措施很难付诸实践。目前,关于慢性疾病的卫生服务支离破碎,组织方面极其薄弱,还不足以应对慢性病的挑战。世界卫生组织针对慢性病的提议,只是强调提高对慢性病负担的认知,包括患病人数和死亡人数[5]、经济影响[69]等。而针对发展中国家如何在符合成本效益的前提下贯彻执行上述措施,其所作的努力十分有限。应探索治疗高血压的方法以降低中风和心脏病发病率,中低收入国家可以通过培训卫生人员以推广相关干预措施。[70]另一方面,应培养良好的生活习惯,如控制饮食、加强体育锻炼和戒烟等,这已经成为南非国家全民慢病防控政策中的常规内容。但也有证据表明,部分中低收入国家照搬发达国家的经验,未能对降低死亡率或发病率产生任何积极影响。[71]因此,中低收入国家应该积极推广符合成本效益的干预措施。
管理并预防慢性病(延缓人体功能衰退、避免并发症、提高生命质量)是卫生服务面临的一项重要挑战。[72, 73, 74]个人或社会层面符合成本效益的干预措施应充分考虑到文化背景的特殊性,并且需要全国范围内的相关证据,从而为决策者提供比较可靠的干预手段。此外,还应监督和评估国家及地方政策的措施是否得到真正贯彻执行。
应评价慢性病防控所需的成本[9,64,68,75],对于中低收入国家来说,控制人群吸烟和减少食盐摄入都是切实可行的干预策略。然而,针对个人的干预措施(如高血压的药物治疗)和个人自付卫生费用仍是令人担忧的主要问题,即使对卫生体系较完善并提供全民免费医疗的国家来说,在执行过程中仍然面临一些困难。[76]
目前关于中低收入国家公共卫生干预措施(如监督控烟措施的影响、食品加工过程中限制食盐和饱和脂肪量的使用)以及家庭和个人干预措施(监测并治疗高血压、戒烟、饮食和运动)的研究较多。但这些干预措施仅适用于少数人群(即中低收入国家的城市高收入人群),而城市贫困人口和农村人口虽然占据了较大比例,但针对这些人群的慢性病防控力度远远不够。
过去50年来,社会各界通过有组织的措施在改善妇幼健康、防控并消灭主要传染性疾病、控制人口等方面取得了巨大成就。目前我们仍然需要加强现有的卫生体系,以提供综合、可及并且以社区为基础的家庭卫生保健服务(包括预防、治疗、康复)。这需要对当前的纵向卫生规划(如疟疾、脊髓灰质炎、结核病项目)重新整合,形成以家庭为导向的初级卫生保健新模式。[77, 78]建立新的纵向慢性病防治项目是一项高效的措施,可以保障国家卫生系统的高效运行。1978年,《阿拉木图宣言》首次提出了初级卫生保健的概念,目前世界卫生组织通过加强卫生体系使得初级卫生保健得以复兴,初级卫生保健将是解决中低收入国家慢性病难题的主要手段。
| [1] | Ebrahim S, Smeeth L. Non-communicable diseases in low and middle-income countries: a priority or a distraction?[J]. International Journal of Epidemiology, 2005, 34(5): 961-966. |
| [2] | Horton R. Chronic diseases: the case for urgent global action[J]. Lancet, 2007, 370(9603): 1881-1882. |
| [3] | Leeder S, Raymond S, Greenberg H, et al. A race against time: the challenge of cardiovascular disease in developing economies[R]. New York: The Earth Institute, Columbia University, 2004. |
| [4] | Strong K, Mathers C, Leeder S, et al. Preventing chronic diseases: how many lives can we save?[J]. Lancet, 2005, 366(9496): 1578-1582. |
| [5] | WHO. Preventing chronic diseases: A vital investment[R]. Geneva: world health organization, 2005. |
| [6] | Adeyi O, Smith O, Robles S. Public policy and the challenge of chronic non-communicable diseases[R]. Washington D C: World Bank, 2007. |
| [7] | Suhrcke M, Nugent R A, Stuckler D. Chronic Disease: an Economic Perspective[R]. London: Oxford Health Alliance, 2006. |
| [8] | Ollila E. Global health priorities-priorities of the wealthy?[J]. Global Health, 2005(1): 6. |
| [9] | Gaziano T A, Reddy K S, Paccaud F, et al. Cardiovascular disease[M]. In: Jamisom D T, Breman J G, Measham A R, et al. Disease Control Priorities in Developing Countries. New York: Oxford University Press, 2006. |
| [10] | Lopez A D. Global Burden of Disease and Risk Factors[M]. New York & Washington D C: Oxford University Press & World Bank, 2006. |
| [11] | Baingana F K, Bos E R. Changing patterns of disease and mortality in Sub-Saharan Africa: an overview[R]. In: Jamisom D T, Feachem R G, Makgoba M W. Disease and Mortality in Sub-Saharan Africa. Washington DC: World Bank, 2006. |
| [12] | Lopez A D, Mathers C D, Ezzati M, et al. Global and regional burden of disease and risk factors 2001: systematic analysis of population health data[J]. Lancet, 2006, 367(9524): 1747-1757. |
| [13] | Anderson G F, Chu E. Expanding priorities-confronting chronic disease in countries with low income[J]. The New England Journal of Medicine, 2007, 356(3): 209-211. |
| [14] | Yusuf S, Reddy S, Ounpuu S, et al. Global burden of cardiovascular diseases: Part I: general considerations the epidemiologic transition risk factors and impact of urbanization[J]. Circulation, 2001, 104(22): 2746-2753. |
| [15] | Reddy K S. Cardiovascular disease in non-Western countries[J]. The New England Journal of Medicine, 2004, 350(24): 2438-2440. |
| [16] | Perel P, Casas J P, Ortiz Z, et al. Noncommunicable diseases and injuries in Latin America and the Caribbean: time for action[J]. PLoS Medicine, 2006, 3(9): e344. |
| [17] | WHO. The World Health Report-Reducing Risks Promoting Healthy Life[R]. Geneva: WHO, 2002. |
| [18] | Mendis S, Yach D, Bengoa R, et al. Research gap in cardiovascular disease in developing countries[J]. Lancet, 2003, 361(9376): 2246-2247. |
| [19] | Ebrahim S, Davey Smith G. Exporting failure? Coronary heart disease and stroke in developing countries[J]. International Journal of Epidemiology, 2001, 30(2): 201-205. |
| [20] | Mark D B, Van De Werf F J, Simes R J, et al. Cardiovascular disease on a global scale: defining the path forward for research and practice[J]. European Heart Journal, 2007, 28(21): 2678-2684. |
| [21] | Popkin B M.The shift in stages of the nutrition transition in the developing world differs from past experiences![J]. Public Health Nutrition, 2002, 5(1A): 205-214. |
| [22] | Murray C J, Lopez A D. Alternative projections of mortality and disability by cause 1990-2020: global burden of disease study[J]. Lancet, 1997, 349(9064): 1498-1504. |
| [23] | Lutz W, Sanderson W, Scherbov S. The coming acceleration of global population ageing[J]. Nature, 2008(451): 716-719. |
| [24] | Subramanian S V, Davey Smith G. Patterns distribution and determinants of under-and overnutrition: a population based study of women in India[J]. American Journal of ClinicalNutrition, 2006, 84(3): 633-640. |
| [25] | Subramanian S V, Kawachi I, Davey Smith G. Income inequality and the double burden of under-and overnutrition in India[J]. Journal of Epidemiology and Community Health, 2007, 61(9): 802-809. |
| [26] | Fay M. The Urban Poor in Latin America[R]. Washington D C: World Bank, 2005. |
| [27] | Mercado S, Havemann K, Sami M, et al. Urban poverty: an urgent public health issue[J]. Journal of Urban Health, 2007, 84(suppl1): i7-15. |
| [28] | United Nations Population Fund. The state of world population 2007: Unleashing the potential of urban growth[R]. New York: UNFPA, 2007. |
| [29] | Zaman J, Brunner E. Social inequalities and cardiovascular disease in South Asians[J]. Heart, 2008, 94(4): 406-407. |
| [30] | Steyn K, Damasceno A. Lifestyle and related risk factors for chronic diseases[R]. In: Jamison D T, Feachem R G, Makgoba M W, et al. Disease and Mortality in Sub-Saharan Africa. Washington D C: World Bank, 2006. |
| [31] | Ezzati M, Lopez A D. Regional disease specific patterns of smoking-attributable mortality in 2000[J]. Tobacco Control, 2004, 13(4): 388-395. |
| [32] | Ben-Shlomo Y, Kuh D. A life course approach to chronic disease epidemiology: conceptual models empirical challenges and interdisciplinary perspectives[J]. International Journal of Epidemiology, 2002, 31(2): 285-293. |
| [33] | Olshansky S J, Ault A B. The fourth stage of the epidemiologic transition: the age of delayed degenerative diseases[J]. The Milbank quarterly, 1986, 64(3): 355-391. |
| [34] | Strachan D P, Sheikh A. A life course approach to respiratory and allergic diseases[M]. In: Kuh D, Ben-shlomo Y. A Life Course Approach to Chronic Disease Epidemiology. Oxford: Oxford University Press, 2004. |
| [35] | Stein C, Moritz I. A Life Course Perspective of Maintaining Independence in Older Age[R]. Geneva: World Health Organization, 1999. |
| [36] | Kuh D, Davey Smith G.The life course and adult chronic disease: an historical perspective with particular reference to coronary heart disease[M]. In: Kuh D, Benshlomo Y. A Life Course Approach to Chronic Disease Epidemiology. Oxford: Oxford University Press, 2004. |
| [37] | Strong J P, Malcom G T, Mcmahan CA, et al. Prevalence and extent of atherosclerosis in adolescents and young adults: implications for prevention from the Pathobiological Determinants of Atherosclerosis in Youth Study[J]. Journal of the American Medical Association, 1999, 281(8): 727-735. |
| [38] | Labarthe D R, Marmot M, Elliott P. Emergence of risk factors in children. Coronary Heart Disease Epidemiology: From Aetiology to Public Health[M]. Oxford: Oxford University Press, 2006. |
| [39] | Forsdahl A. Living conditions in childhood and subsequent development of risk factors for arteriosclerotic heart disease: The cardiovascular survey in Finnmark 1974-1975[J]. Journal of Epidemiology and Community Health, 1978, 32(1): 34-37. |
| [40] | Barker D J P. Mothers, Babies and Health in Later Life [M]. Edinburgh: Churchill Livingstone, 1998. |
| [41] | Godfrey K M, Barker D J. Fetal nutrition and adult disease[J]. American Journal of Clinical Nutrition, 2000, 71(suppl5): 1344S-1352S. |
| [42] | Armitage J A, Khan I Y, Taylor P D, et al. Developmental programming of the metabolic syndrome by maternal nutritional imbalance: how strong is the evidence from experimental models in mammals?[J]. Journal of Physiology, 2004, 561(pt2): 355-377. |
| [43] | Huxley R, Neil A, Collins R. Unravelling the fetal origins hypothesis: is there really an inverse association between birthweight and subsequent blood pressure?[J]. Lancet, 2002, 360(9334): 659-665. |
| [44] | Newsome C A, Shiell A W, Fall C H, et al. Is birth weight related to later glucose and insulinmetabolism?-a systematic review[J]. Diabetic Medicine, 2003, 20(5): 339-348. |
| [45] | Levitt N S, Steyn K, De Wet T, et al. An inverse relation between blood pressure and birth weight among 5 year old children from Soweto South Africa[J]. Journal of Epidemiology and Community Health, 1999, 53(5): 264-268. |
| [46] | Longo-Mbenza B, Ngiyulu R, Bayekula M, et al. Low birth weight and risk of hypertension in African school children[J]. Journal of Cardiovascular Risk, 1999, 6(5): 311-314. |
| [47] | Bhargava S K, Sachdev H S, Fall C H, et al. Relation of serial changes in childhood body-mass index to impaired glucose tolerance in young adulthood[J]. The New England Journal of Medicine, 2004, 350(9): 865-875. |
| [48] | Singhal A, Lucas A. Early origins of cardiovascular disease: is there a unifying hypothesis?[J]. Lancet, 2004, 363(9421): 1642-1645. |
| [49] | Hawkesworth S, Prentice A M, Fulford A J C, et al. Maternal protein-energy supplementation does not affect adolescent blood pressure in the Gambia[J]. International Journal of Epidemiology, 2008, 38(1): 119-127.. |
| [50] | Campbell D M, Hall M H, Barker D J, et al. Diet in pregnancy and the offspring’s blood pressure 40 years later[J]. British Journal of Obstetrics and Gynaecology, 1996, 103(3): 273-280. |
| [51] | Belizan J M, Villar J, Bergel E, et al. Long-term effect of calcium supplementation during pregnancy on the blood pressure of offspring: follow up of a randomised controlled trial[J].British Medical Journal, 1997, 315(103): 281-285. |
| [52] | Shiell A W, Campbell-Brown M, Haselden S, et al. High-meat low-carbohydrate diet in pregnancy: relation to adult blood pressure in the offspring[J]. Hypertension, 2001, 38(6): 1282-1288. |
| [53] | Leary S D, Ness A R, Emmett P M, et al. Maternal diet in pregnancy and offspring blood pressure[J]. Archives of Disease in Childhood, 2005, 90(5): 492-493. |
| [54] | Hofman A, Hazebroek A,Valkenburg H A. A randomized trial of sodium intake and blood pressure in newborn infants[J]. Journal of the American Medical Association, 1983, 250(3): 370-373. |
| [55] | Victora C G, Adair L, Fall C, et al. Maternal and child undernutrition: consequences for adult health and human capital[J]. Lancet, 2008, 371(9609): 340-357. |
| [56] | Preston S H.The changing relation between mortality and level of economic development. Population Study[J]. International Journal Epidemiology, 2007, 36(3): 484-490. |
| [57] | Kunitz S J. Commentary: Samuel Preston’s 'The changing relation between mortality and level of economic development’[J]. International Journal of Epidemiology, 2007, 36(3): 491-492. |
| [58] | Leon D A. Commentary: Preston and mortality trends since the mid-1970s[J]. International Journal of Epidemiology, 2007, 36(3): 500-501. |
| [59] | Mackenbach J P. Commentary: Did Preston underestimate the effect of economic development on mortality?[J]. International Journal of Epidemiology, 2007, 36(3): 496-497. |
| [60] | Marmot M. Inequalities in health[J]. The Caroline Walker Lecture, 2001(345): 134-136. |
| [61] | Whitehead M, Dahlgren G, Evans T. Equity and health sector reforms: can low-income countries escape the medical poverty trap?[J]. Lancet, 2001, 358(9284): 833-836. |
| [62] | Rose G. Strategy of prevention: lessons from cardiovascular disease[J]. British Medical Journal (Clin Res Ed), 1981, 282(6279): 1847-1851. |
| [63] | Rose G. Sick individuals and sick populations[J]. International Journal of Epidemiology, 1985, 14(1): 32-38. |
| [64] | Asaria P, Chisholm D, Mathers C, et al. Chronic disease prevention: health effects and financial costs of strategies to reduce salt intake and control tobacco use[J]. Lancet, 2007, 370(9604): 2044-2053. |
| [65] | Koh H K, Joossens L X, Connolly G N. Making smoking history worldwide[J]. The New England Journal of Medicine, 2007, 356(15): 1496-1498. |
| [66] | Uusitalo U, Feskens E J, Tuomilehto J, et al. Fall in total cholesterol concentration over five years in association with changes in fatty acid composition of cooking oil in Mauritius: cross sectional survey[J]. British Medical Journal, 1996, 313(7064): 1044-1046. |
| [67] | Gaziano T A, Galea G, Reddy K S. Scaling up interventions for chronic disease prevention: the evidence[J]. Lancet, 2007, 370(9603): 1939-1946. |
| [68] | Lim S S, Gaziano T A, Gakidou E, et al. Prevention of cardiovascular disease in high-risk individuals in low-income and middle-income countries: health effects and costs[J]. Lancet, 2007, 370(9604): 2054-2062. |
| [69] | Abegunde D O, Mathers C D, Adam T, et al. The burden and costs of chronic diseases in low-income and middle-income countries[J]. Lancet, 2007, 370(9603): 1929-1938. |
| [70] | Jafar T H. Blood pressure diabetes and increased dietary salt associated with stroke-results from a community-based study in Pakistan[J]. Journal of Human Hypertension, 2006, 20(1): 83-85. |
| [71] | Ebrahim S, Davey Smith G. Exporting failure? Coronary heart disease and stroke in developing countries[J]. International Journal of Epidemiology, 2001, 30(6): 201-205. |
| [72] | United Nations Programme on Ageing. Madrid International Plan of Action on Ageing 2002[R]. Madrid& New York, 2002. |
| [73] | WHO. Current and Future Long-Term Needs[R]. Geneva: WHO, 2002. |
| [74] | Epping-Jordan J E, Pruitt S D, Bengoa R. Improving the quality of health care for chronic conditions[J]. Quality and Safety Health Care, 2004, 13(4): 299-305. |
| [75] | Beaglehole R, Ebrahim S, Reddy S, et al. Prevention of chronic diseases: a call to action[J]. Lancet, 2007, 370(9605): 2152-2157. |
| [76] | Barros A J D , Bertoldi A D. Out-of-pocket health expenditure in a population covered by the Family Health Program in Brazil[J]. International Journal of Epidemiology, 2008, 37(4): 758-765. |
| [77] | Janssens B, Van Damme W, Raleigh B, et al. Offering integrated care for HIV? AIDS diabetes and hypertension within chronic disease clinics in Cambodia[J].Bulletin of World Health Organization, 2007, 85(11): 880-885. |
| [78] | Harries A D, Jahn A, Zachariah R, et al. Adapting the DOTS framework for tuberculosis control to the management of non-communicable diseases in Sub-Saharan Africa[J]. PLoS Medicine, 2008, 5(6): e124. |
(编辑 赵晓娟)




