2. 首都医科大学 北京 100069
2. Capital Medical University, Beijing 100069, China
长期以来,我国医疗服务收费方式主要是按项目付费,监管难度较大[1],一定程度上造成医疗费用的不合理增长。目前,控制费用、提升质量是各国付费制度改革的核心内容之一。[2]经验表明,对医疗服务需方的控制难以抑制医疗费用的过快增长,而对医疗服务供方的控制则是国际控费管理的大趋势。[3]
为解决基本医疗保险运行过程中出现的次均费用持续大幅增长、医保基金面临超支风险等问题,北京市在2011年7月开展总额预付试点工作,在医疗保险基金收支预算管理和总量控制的基础上探索总额预付,将全市职工基本医疗保险人群基金审核结算的总金额纳入定额管理,将定额管理基金指标按月分解,第一个月指标金额的90%预付给试点医院,其余各月按月指标全额预付,试点结束时未预付的10%作为考核支付部分予以结算,对医保基金结算超过定额管理指标的,根据超标程度,医疗机构按8%或15%的比例自行承担。北京大学肿瘤医院在2012年6月加入试点行列。
随着试点工作推进,总额预付制度已逐渐显现出一定的政策效果。本研究以北京大学肿瘤医院为案例,分析总额预付的实施效果,结合制度实施前后基本医疗保险多项运行指标的变化,对总体运行作综合评价,探讨确保总额预付制度有效实施的相关支撑和配套措施,为支付制度改革的推进提供参考。
以北京大学肿瘤医院“SI在职”和“SI医保退”身份入院的患者为研究对象。以2012年6月为政策实施节点,考虑到医保政策效益的一般滞后性和肿瘤疾病治疗的长周期性,本研究利用住院和门诊的一个完整年度数据对医保运行进行阐述。分别选取2011年6月—2012年5月以及2012年6月—2013年5月两个时段数据,前12个月份为非总额预付组,后12个月份为总额预付组。数据来源于HIS统计信息平台,经双人核对,准确有效。
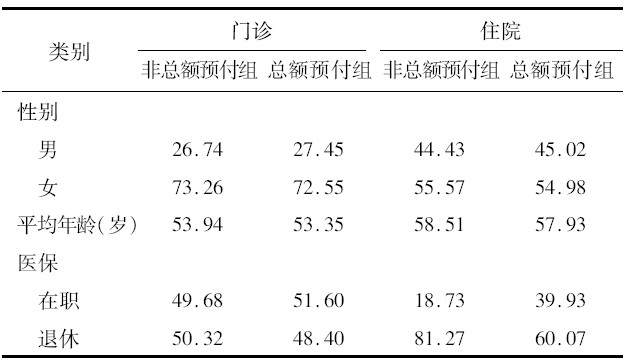
总额预付前后患者性别、年龄和医保类别构成基本接近(表1),病种分布在总额预付实施前后的变化不大(表2),保持稳定。
| 表1 总额预付制实施前后患者基本情况(%) |
| 表2 总额预付制实施前后住院患者病种构成(%) |
总额预付实施之后,门诊就诊人次从126 916上升到170 708,增长了34.50%;住院就诊人次从7 342上升到9 334,增长了27.13%(表3)。
| 表3 门诊和住院服务变化情况(人次) |
总额预付实施之后,次均门诊和次均住院费用分别为751元和17 965元,比制度实施之前分别下降了20.40%和16.00%(表4)。
| 表4 门诊和住院次均费用变化情况(元) |
从数据变动来看,非总额预付组的门诊药占比为67.89%,总额预付组为63.31%,降低了4.58个百分点;非总额预付组的住院药占比为52.29%,总额预付组为50.24%,降低了2.05个百分点(表5)。
| 表5 门诊和住院的药占比变化情况(%) |
从年度时段数据来看,非总额预付组门诊自费比例为41.70%,总额预付组为41.86%,增长了0.16个百分点。非总额预付组住院自费比例为21.15%,总额预付组为21.95%,增长了0.80个百分点(表6)。
| 表6 门诊和住院的自费比例变化情况(%) |
从自费项目来看,主要是进口贵重一次性耗材和进口西药等的使用,这些纯丙类项目金额较大,是肿瘤患者的主要负担部分(表7)。
| 表7 部分自费项目基本情况 |
选取门诊和住院共8项指标对实施总额预付后基本医疗保险运行效果进行综合评价。根据日常医保管理,门诊和住院人次为相对高优指标,次均费用、药占比和自费比例为相对低优指标。结果显示,总额预付组的综合评价占优,其RSR值高于非总额预付组(表8)。
| 表8 两组综合评价的RSR值 |
研究表明,总额预付实施之后,在城镇职工基本医疗保险基金指标定额的前提下,就诊人次存在上涨趋势,城镇职工医疗保险患者的次均费用得到有效控制、降幅明显,单次就医经济负担得到显著降低。同时,门诊和住院的药占比也得到有效控制,提升了患者就医可及性。从总体来看,总额预付制度改革,在北京大学肿瘤医院取得了初步效果,达到了改革预期。
总额预付,有助于发挥医保的政策导向作用,以遏制不合理的医疗保险费用支出。[7]机构的总额预付额度一旦确定,医疗收入将成为一个常量,不随服务量的增长而增长[9],就会使得医疗机构主动降低成本[10],盘活基金存量、创造更好的经济和社会效益。此前,北京、上海、江苏、四川等多地推行总额预付,相关研究对此进行效果评价,大部分反映效果良好[3,4,5],也有研究发现控费效果并不显著[6,11]。
本研究综合评价表明,四大类八项指标评价中,总额预付组的次均费用、就诊人次和药占比等三类指标均占优,非总额预付组的自费比例相对来说占优,但优势不大。比较而言,总额预付组的指标综合绩效优于非总额预付组。究其原因,主要有:
北京市人力资源和社会保障局要求总额预付试点期间,对定点医疗机构的门诊和住院人次、次均费用,药品、耗材、检查、自费占医疗费用比例,群众满意度等指标进行考核。北京市医疗保险事务管理中心对基本医疗保险定点医疗机构的考核做出了具体规定。北京大学肿瘤医院根据总额预付试点要求,结合实际对科室进行指标考核,制定科室次均费用、药占比、自费比例指标。
次均费用指标方面,根据同级同类医疗机构的次均费用水平,按照科室属性,对中成药、中药注射剂、主要免疫增强剂占比高于全院平均值的科室进行分比例段调整;就诊人次方面,原则上要求不低于上年同期水平;药占比指标方面,以2011年临床科室医药比例作基数,按照科室属性进行分比例段调整,并对中成药、中药注射剂、主要免疫增强剂费用较高的科室再次调整;自费比例方面,参照2011年和2012年度实际自费比例以及同级同类医疗机构实际自费比例数据,以北京市医保中心指标为高压线,进行数据测试对科室分类别调整。同时,拟定总额预付考核细则,结合日常考核奖惩工作,与临床科室绩效挂钩,与院内医质、院感、财务等相关监管指标形成联动机制,提高医保基金效率,提升总额预付管理运行能力。
自费比例指的是患者的支付部分,本研究指的是纯自费项目,即丙类目录项目,与患者的疾病经济负担正相关。自费比例的小幅提升有两个原因:一是丙类项目的变更及使用,比如外科疝补片,金额较高、临床使用较多,2013年从乙类变更到了丙类,乳房植入体等常规耗材也进行了丙类的变更,还有靶向药物被临床越来越重视,贝伐单抗、西妥昔单抗、曲妥珠单抗等均属丙类,患者负担较大;二是医保审核力度的加大、医保政策的执行力增强,医疗机构的医保用药和相关诊疗活动得到进一步规范,医疗费用总量得到控制。两方面的共同作用,导致自费比例略有上升。
综合评价各指标同等权重,可能会对加权值数据产生影响。未对自费项目的具体使用数量进行对比,未能更清晰地阐述自费金额的变动因素。同时由于是一个肿瘤专科医院的独立数据,因此本研究的外推性尚需进一步论证。
总额预付是一种付费改革手段,医疗保险患者最终能够享受到这部分改革红利,但这红利并不是显现的,而是需要通过贯彻执行、持续推动、深入开展,才能够凸显。总额预付工作的持续开展,要在医保政策的最大惠民范围内,完善工作方案,制定、监控、调整次均费用、就诊人次、药占比、自费比例等考核指标,探讨人次人头比、重复住院率、药耗比等指标的有效监管方式,着重监控指标进展的非预期现象,同时不断细化总额预付科室考核方案,并逐步探讨与其他医保人群的并行管理。
肿瘤患者的自费项目单价高出其他患者的治疗项目,其他低成本的可替代治疗方案较少,纯自费比例显著高于其他类型患者。肿瘤患者的三大基本医疗保险目录以及报销待遇与其他患者不存在区别,但肿瘤患者的医疗费用支出相对较高,对于大部分家庭都属于灾难性医疗支出范畴。可见,相对于其他参保人群,肿瘤患者的政策受益程度低、因病致贫因病返贫风险高。因此,在自费项目上、在医保报销比例和额度上,肿瘤患者需要更加合理和稳健的政策倾斜。
基本医疗保险有着基本的支付保障范围,所统筹下的基金不可能也不应当承受所有人群的所有医疗费用。肿瘤患者,个人支付部分较高,基本医疗保险封顶线以上部分也只能自己支付,这就需要补偿医疗保险进行风险分散。在推进补充医疗保险的过程中,需理顺政府部门在补充医疗保险中的责任和义务,逐步实现基本医疗保险和补充医疗保险的有效衔接[12],探讨不同形式的补充医疗保险制度,形成针对肿瘤患者的更加完善的医疗保障体系,同时加强补充医疗保险专业化业务能力建设,完善补充医疗保险相关制度配套,不断健全和完善我国医疗保险制度。
| [1] | 徐长妍, 张美荣, 彭琳. 医疗费用支付方式比较分析[J].中国病案, 2008, 9(12): 17-18. |
| [2] | Ray-E Chang, Chi-Jeng Hsieh, Robert C. Myrtle.The effect of outpatient dialysis global budget cap on healthcare utilization by end-stage renal disease patients[J]. Social Science & Medicine, 2011 (73): 153-159. |
| [3] | 谢春艳, 胡善联, 孙国桢, 等.我国医疗保险费用支付方式改革的探索与经验[J].中国卫生经济, 2010, 29(5): 27-29. |
| [4] | 孙树学, 孙晶晶, 魏俊丽, 等.北京市医疗保险总额预付试点效果评价[J].中国卫生经济, 2012, 3(9): 23-25. |
| [5] | 姜丽, 张开金, 黄新, 等.住院医疗费用总额预付制结算办法及其运行效果评价[J]. 中国卫生政策研究, 2010, 3(6): 38-39. |
| [6] | 郭文博, 张岚, 李元峰, 等. 医保费用总额控制支付方式的实施效果分析[J].中国卫生经济, 2012, 31(3): 25-26. |
| [7] | 我国将推行医疗费用支付方式改革[J]. 中华创伤骨科杂志, 2010, 12(6): 6-8. |
| [8] | Ray-E Chang, Chi-Jeng Hsieh, Robert C. Myrtle. The effect of outpatient dialysis global budget cap on healthcare utilization by end stage renal disease patients[J]. Social Science & Medicine, 2011 (73): 153-159. |
| [9] | 自常凯, 章滨云, 张勇. 医疗费用“总量控制、结构调整”政策与医院支付方式变化[J].中国医院管理, 2002 (9): 18-20. |
| [10] | Yu-Hua Yana, Shuofen Hsu, Chen-Wei Yang, ea al. Agency problems in hospitals participating in self-management project under global budget system in Taiwan [J].Health Policy, 2010 (94): 135-143. |
| [11] | Shou-Hsia Cheng, Chi-Chen Chen,Wei-Ling Chang. Hospital response to a global budget program under universal health insurance in Taiwan [J].Health Policy, 2009(92): 158-164. |
| [12] | 贾洪波, 阳义南. 中国补充医疗保险发展:成效、问题与出路[J].中国软科学, 2013(1): 81-85. |
(编辑 刘 博)