2. 新疆医科大学第一附属医院 新疆乌鲁木齐 830054
2. Frist Affiliate Hospital of Xinjiang Medial University, Urumqi Xinjiang 830054, China
医疗费用的快速增长,导致居民疾病负担的不断加重。[ 1 ]终末期肾病由于其医疗资源的高额消耗和就医过程的反复性,已成为卫生服务研究的重要课题。终末期肾病使患者家庭和社会承受巨大的经济负担。近年来,新疆医保部门已将慢性肾衰竭纳入社会基本医疗保险重大疾病报销范围。本文以终末期肾病为研究对象,采用路径分析为复杂类型单病种DRGs分组流程提供方法学上的借鉴和思路,为医保部门政策制定提供参考。
疾病诊断相关组(Diagnosis-related groups,DRGs) 作为一种能够有效控制医疗费用增长的支付工具[ 2 ],从美国孕育并快速在全球应用发展。我国对DRGs积极探索和研究,以及应用推广已达30多年,从理论研究发展到近些年的实际应用,是应用模式和标准制定反复实践的过程。实施DRGs项目,必须有标准化体系的制定,疾病和手术分组、分型标准值的确定,需要经过大数据的探索研究并加以验证。[ 3 ]在该标准体系下基于不同疾病、地区、人群的差异性,其DRGs分组、分型流程也存在差异。为更好的发挥DRGs优势,控制慢性肾衰竭医疗费用,以及促进DRGs在新疆的本土化,本研究对现有的DRGs分组标准使用路径分析进行验证。
收集新疆乌鲁木齐市某三甲综合医院2012年出院的慢性肾衰竭患者的病案首页信息,疾病编码依据国际疾病分类ICD-10,经过对特殊病例的排除及筛选,收集慢性肾衰竭患者样本例数共计1 008例。病例排除标准为:(1)项目不全的患者资料,如只有床位费没有药费的视为不完整资料;(2)公费医疗、特殊津贴、健康查体者的资料;(3)住院天 数≤2天或≥60天的资料;(4)住院期间进行多次手术的资料。
在Amos graphics软件中,结合专业相关知识及查阅相关文献,并采用多重线性回归预筛选自变量,勾勒慢性肾衰竭患者住院费用影响因素路径图。具体变量赋值如表1所示。本研究中总费用、药费、检查费经验证近似正态,所以使用实际值进行分析。
| 表1 影响住院费用的因素及其数量化方法 |
在实际的DRGs分类判别时,采用“变异系数(CV)”小于1为标准(图1)。
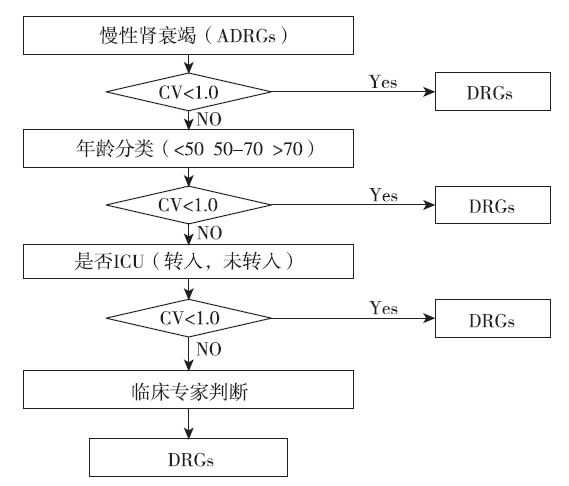
|
图1 样本医院慢性肾功能衰竭DRGs分型流程 |
以住院总费用为因变量Y,药费、检查费、治疗费、住院天数、年龄分组、性别、是否ICU、并发症、入院时情况等为自变量,使用多重线性回归进行分析,回归方程为Y=-1 298.516+372.687*X2+102.152*X5+1.058*X6+1.773*X9+1.165*X10;该方程拟合R2=0.926,模型检验各变量P<0.05(表2)。
| 表2 慢性肾功能衰竭住院费用影响因素的多重线性回归 |
使用同样的方法,将药费、检查费、治疗费、住院天数等作为因变量进行多重线性回归,发现药费的影响因素包括:是否ICU、透析方式、附加诊断个数、肾衰时期、入院时情况、住院天数;检查费用的影响因素包括:年龄分组、透析方式、并发症、肾衰时期、住院天数;治疗费的影响因素包括:透析方式、并发症、附加诊断个数、肾衰时期、住院天数;住院天数的影响因素包括:透析方式、附加诊断个数、肾衰时期。

|
图2 慢性肾衰竭住院费用的路径分析 |
该模型中所有路径的P值均小于0.05,该模型住院总费用93%的变异量可由检查费、药费、治疗费、透析方式、是否ICU、住院天数、年龄分组、并发症等解释,其具体影响强度、影响大小、影响关系详见图2。本次研究的所得模型的主要适配度指标(CMIN/DF=1.508,AIC=141.72,RMSEA=0.022,GFI=0.993,AGFI=0.981,CFI=0.997,CN=981)均已达到良好适配标准,具有较好的代表性。
从表3中可知,慢性肾衰竭的住院费用主要由治疗费、药费、检查费构成。治疗费、药费、检查费、年龄分组直接影响着住院费用;而住院天数、透析方式、是否ICU、 附加诊断个数、并发症、肾衰时期、入院时情况则对住院费用存在间接影响;住院天数和年龄分组对住院费用既有直接作用又有间接作用;研究结果显示DRGs分组因素:透析方式影响作用最大,其次为是否ICU、并发症、附加诊断个数、年龄分组等。
| 表3 各因素对住院总费用的作用效果 |
DRGs被认为是控制医疗费用不合理增长的有效工具,主要是因为其能够兼顾医保、医院、患者等多方利益,又考虑了医疗质量与费用的合理平衡。但由于不同疾病的特异性、患病群体的差异、医疗信息的不对称性、地域的差异等原因,导致医疗费用的构成及影响因素有自身的特点。本研究借助路径分析对慢性肾衰竭患者的住院费用进行分析,获取费用的主要影响因素及可能影响因素,再与本医院现行的DRGs分组因素进行了对比,试图为医保部门制定DRGs支付政策提供参考,以及使DRGs在新疆的应用有更好的适应性。
路径分析是多元统计分析中的一种,主要解决了多因素分析中不可直接观察或不直观的影响因素,以及单因素相关中不能解决多因素共同作用的问题。通过路径分析可以从复杂疾病众多影响因素之中,以分层的手段为慢性肾衰竭患者进入DRGs平台的分组环节找到直接和间接影响因素,并通过路径图反映出来。该方法还可以计算出不同指标对结果标准化的影响强度,为政策和方案的制定提供参考。
路径分析结果显示,年龄分组对患者住院总费用的影响仅为5.3%,说明样本医院使用年龄作为第一分组要素存在一定的不合理之处。可能原因有:(1)以往研究使用单因素分析,可以明显发现不同年龄分组之间的医疗费用存在不同,但单因素分析无法看到其影响强度大小。(2)慢性肾衰竭是一种复杂严重的疾病,患病群体的年龄对费用影响不大在于其病情严重复杂,但其治疗方式差异小的缘故。
结果显示,是否ICU对医疗费用存在影响,对住院总费用的影响力为9.5%,提示,使用是否转入ICU作为第二分组指标还有待进一步讨论。从研究结果中可以看出,影响住院费用最强的因素为透析方式,其次为是否转入ICU病房,由此可见可以将ICU作为第二分组指标。因此,是否转入ICU对费用影响的主要机制是病情的严重程度,以及ICU期间患者接受特殊治疗及贵重药品而导致的。相关研究亦证实,是否转入ICU对住院费用的影响主要是通过药费及相关的治疗费用而产生的。[ 4 ]
结果显示,透析方式影响患者住院费用的总效力最大,作用系数为0.4,其原因主要是:(1)不同透析方式意味患者的病情及肾衰竭的时期不同,采取的治疗措施也不同;(2)不同透析方式其成本存在差异,血液透析成本远高于腹膜透析,相关研究也证实了这一点[ 5 ];(3)腹透和血透在临床效果、生命质量和生存率方面没有差异,但在现实医疗活动中存在血透的诱导需求,导致费用不合理增长,使患者和医保机构承受巨大的经济压力。[ 6 ]该研究结果提示,原有的DRGs分组流程存在一定误区,透析已成为终末期肾衰竭患者的关键治疗措施,透析方式作为DRGs分组的重要因素更要有充分的依据。因此,在后续研究和DRGs分组流程本地化实施中,可以借助路径分析来进一步分析验证。
有研究显示,DRGs的确存在不同地区的适用性问题,建议应根椐地区实际情况开展。[ 7 ]不同地区的物价水平、居民消费水平、疾病特点都直接影响医疗服务水平和医疗费用的高低。欧美国家及地区在应用DRGs医保支付前均进行了现场调查、数据分析、应用后费用监测等,最终才使得DRGs医保支付的适应性得到完善。而我国北京[ 8 ]、上海[ 9 ]等地在应用DRGs-PPS进行医保支付之前,也基于本地区实际情况及大数据进行了测算及分析,以促使DRGs系统本土化,使费用控制更合理有效。
终未期肾病已纳入新疆重大疾病医保报销范围,由于终未期肾病患者需终生治疗,费用高,给患者家庭带来较巨大的经济负担,因此有大量因病返贫的个案出现。为解决此问题政府出台了大病医保,对终未期肾病提高报销比例,但与此同时带来的问题就是医疗费用的快速上涨。为合理控制费用、保证医保基金的可持续性,防止医保费用被过度利用,对重大疾病进行费用控制十分必要。DRGs作为控制医疗费用的重要方法之一,在应用初始阶段存在不适应的情况在所难免。基于其他国家及地区的经验以及分析测算本地的医疗大数据,为本地复杂疾病的DRGs支付提供充分的依据,从而达到医保、患者、医院三者的平衡。
结果表明,治疗费、药费和检查费对住院总费用的影响较大,这提示慢性肾衰竭患者的主要费用来源为治疗费、药费和检查费,对于合理控制住院费用的目标而言,可将各费用类别进一步分解,以便达到分步控制的目的。有研究显示,将费用按照药费、治疗费、检查费、手术费等分解后,可以有效控制住院费用的增长。[ 10 ]其次,对于DRGs分组流程而言,在借鉴国内外其它地区、其它医院的分组标准上,应结合本地区、本医院的实际情况,对医疗数据加以分析后,提炼本地区的分组标准,使DRGs支付系统在新疆有较好的适应性,以达到费用控制目的。本研究发现,慢性肾衰竭的DRGs分组主要因素是透析方式(即治疗方式)和是否转入ICU。对照现行的DRGs分组流程,年龄分组因素对费用的影响强度为0.053,作用效应比较低。而路径分析的结果显示:透析方式结合是否转入ICU进行分组,如此可以控制近50%的费用增长。最后,建议不同地区医保机构及卫生行政部门可以尝试使用路径分析对病种费用进行分析,其提供真实有效、丰富的信息,能够发现费用的可能影响因素,从而优化DRGs分组流程,提高在本地区的适应性,控制医疗费用的不合理增长。
| [1] | Wang G S, Yang L, Ma H F, et al.Different medical expenses incurred by appendiceal cystadenoma in China: Report of three cases[J]. Oncol Lett, 2013, 5(4): 1343-1346. |
| [2] | Bauer M, Ostermann H.DRGs in transfusion medicine and hemotherapy in germany[J]. Transfus Med Hemother, 2012, 39(2): 60-66. |
| [3] | 阿布都沙拉木·依米提, 朱琳, 陈浦兰, 等.基于临床路径制定住院费用标准的研究[J]. 中华医院管理杂志, 2012, 28(4): 274-276. |
| [4] | 董旭, 薛晓艳, 朱继红.血液病危重症患者的ICU转归及费用研究[J]. 中国全科医学, 2012, 15(8): 882-884. |
| [5] | 刘亦农.血液透析和腹膜透析的成本效用分析[J]. 中华肾脏病杂志, 2011, 27(1): 6. |
| [6] | 康晓洁.城镇职工终末期肾病血液透析与腹膜透析比较研究[D]. 沈阳: 中国医科大学, 2011. |
| [7] | Wild V, Pfister E, Biller-Andorno N.Ethical research on the implementation of DRGs in Switzerland--a challenging project[J]. Swiss Med Wkly, 2012, 142: w13610. |
| [8] | 朱士俊, 鲍玉荣, 刘爱民, 等.北京地区医院按DRGs付费和临床路径应用研究[J]. 中华医院管理杂志, 2008, 24(3): 145-147. |
| [9] | 罗娟, 汪泓, 吴忠.基于DRGs模式的上海医疗保险支付方式研究[J]. 现代经济信息, 2012(23): 259-260. |
| [10] | Lotter O, Amr A, Chiarello P, et al.Diagnosis-Related Groups in Hand Surgery--a comparison of six European countries[J]. Ger Med Sci, 2012, 10: c8. |
(编辑 薛 云)





