社区首诊和双向转诊制度是合理配置卫生资源的核心制度之一。自1997 年中共中央、国务院颁发的《关于卫生改革与发展的决定》、到2009 年《关于深化医药卫生体制改革的意见》、《医药卫生体制改革近期重点实施方案》及2013年十八届三中全会决定指出:“完善合理分级诊疗模式”以来,我国医疗改革相关文件均对建立社区首诊、双向转诊和分级诊疗制度提出了明确的要求。与此同时,各地方都进行了不同程度的探索和实践,虽取得一些经验积累,但总体而言,效果并不理想。
回顾现有文献对社区首诊和双向转诊的研究,可能存在以下研究视角上的局限:一是将首诊和转诊看作是病人在基层医疗卫生机构和医院之间的流动,是从低层次医疗向高水平医疗的流动,未能将基层医疗卫生机构所提供的服务还原并定位于全科医疗服务;二是倾向于将其仅作为两个独立的医疗服务的环节或活动,围绕其展开定量描述和激励促成机制的研究。
表面上,社区首诊和双向转诊似乎仅是病人在医疗机构中流转的两个独立活动,但其本质是关于病人在医疗服务体系中的进入点和流向的规则,背后隐含着众多利益相关方,其中各方权利、责任与利益分配复杂。[1]这意味着迫切需要从宏观层面建立一个系统分析工具,来剖析首诊和双向转诊这一复杂性系统。
本文将依据全科医学理论,借鉴卫生筹资框架和卫生可及性框架,构建一个社区首诊和双向转诊政策框架。构建框架的目的和意义体现在:通过框架,阐述特定服务模式下社区首诊和双向转诊政策的价值基础,界定政府、市场、社会和个人在其中的责任义务,描述他们间的互动关系模式。作为一个系统分析工具,可藉此政策框架,与利益相关者就首诊和转诊的复杂性系统进行沟通和交流。在学术上,有利于研究者开展不同国家和地区的比较研究,描述某一地区其社区首诊和双向转诊制度的宏观镜像和刻画微观细节;实际应用中,政策决策者可以将政策框架作为路线图使用,指导相关工作的进程。
本文给出以全科医疗为基础的社区首诊和双向转诊责任制的定义与内涵,揭示该政策的价值基础,并对政策框架进行总体描述,然后针对政策框架的每一个要素,具体描述社区首诊和双向转诊在卫生体系中所涵盖的组织和结构、辨析组成要素,阐明要素之间的依赖关系、责任分配和控制流程,最终形成一个较为系统完整的政策框架。同时,在总结各国经验基础上,给出一些要素的应用类型,为今后实际运用提供一些辅助性备选项。
以社区全科医疗为基础的“社区首诊和双向转诊责任制”(以下简称“社区双诊责任制”)服务是指,以社区卫生服务机构为服务场所,以社区全科医生为主体、全科医生团队为依托,以注册签约者为服务对象,以全科医疗提供“首诊、转诊服务”为内容的新型服务模式。即居民在社区卫生服务机构接受“第一线基本医疗服务”;在疾病需要时,由社区全科医生转诊到医院/专科医生,接受专科服务或住院服务;全科医生提供转诊前、转诊中、转诊后相关事务的全程服务。其特征是针对全科医生所提供的全科医疗的核心特性,每一位签约病人有自己一个固定的责任全科医生及其服务团队,强调的是全科医生对病人疾病中全程的照护和管理责任,着重于承担病人健康管理所需要的综合性、连续性、协调性服务和以预防为导向的服务。
基于全科医疗“社区双诊责任制” 是传统模式“社区首诊制”的优化。第一,明确了转诊是在基层机构及社区全科医生和医院及专科医生之间的转诊,这一定义与传统的转诊定义相吻合[2];其次,在约束病人遵守社区首诊和双向转诊的同时,制度明确了社区全科医生必须为首诊病人承担转诊前、转诊中和转诊后医疗服务的全程、协调、连续和管理责任,这是对全科医学理论所提出的核心原则的回归,[3]“社区双诊责任制”实施有利于社区全科医疗核心功能的全面提升并与医院专科医生之间保持异质性发展;第三,通过向首诊和转诊病人提供全程、协调、连续服务,病人可获得较高的服务价值,有利于提高其对“社区双诊制”政策的依从性。
“社区双诊责任制”政策的内涵和服务内容决定了政策的公共产品的价值基础。首先,“社区双诊责任制”具有“守门人制度”的主要内涵,而“守门人制度”是合理高效使用卫生公共资源的基本规则。[4]第二,社区全科医生是基础保健的服务提供者,主要提供基本医疗卫生服务和基于个体的基本公共卫生服务,因此,“社区双诊责任制”服务是基本卫生服务均等化的具体体现,应作为一项公共产品服务,向广大居民免费或低价提供。[5]
“社区双诊责任制”是主要由社区全科医生提供、具有全科医疗核心服务的一套完整的服务包。基于此,本文将借鉴卫生筹资框架和卫生服务可及性框架 ,构建本文的政策框架。[6,7]
“社区双诊责任制”政策涉及到服务筹资、服务购买、服务提供、服务消费(患者)以及服务监管等一系列环节及相应主体。总体而言,政府主要承担政策设计规划、服务筹资、服务监管职能,医疗保险基金管理方承担服务购买和服务监督职能,社区卫生服务机构和全科医生承担服务提供职能、医院和专科医生承担服务协作和资源支撑功能,参保人承担依法缴纳医保费用和依从就医规则的责任并依合同享有社区全科医生提供的全程、全面的医疗卫生服务的权利。具体的政策框架图和构成要素如图1所示。
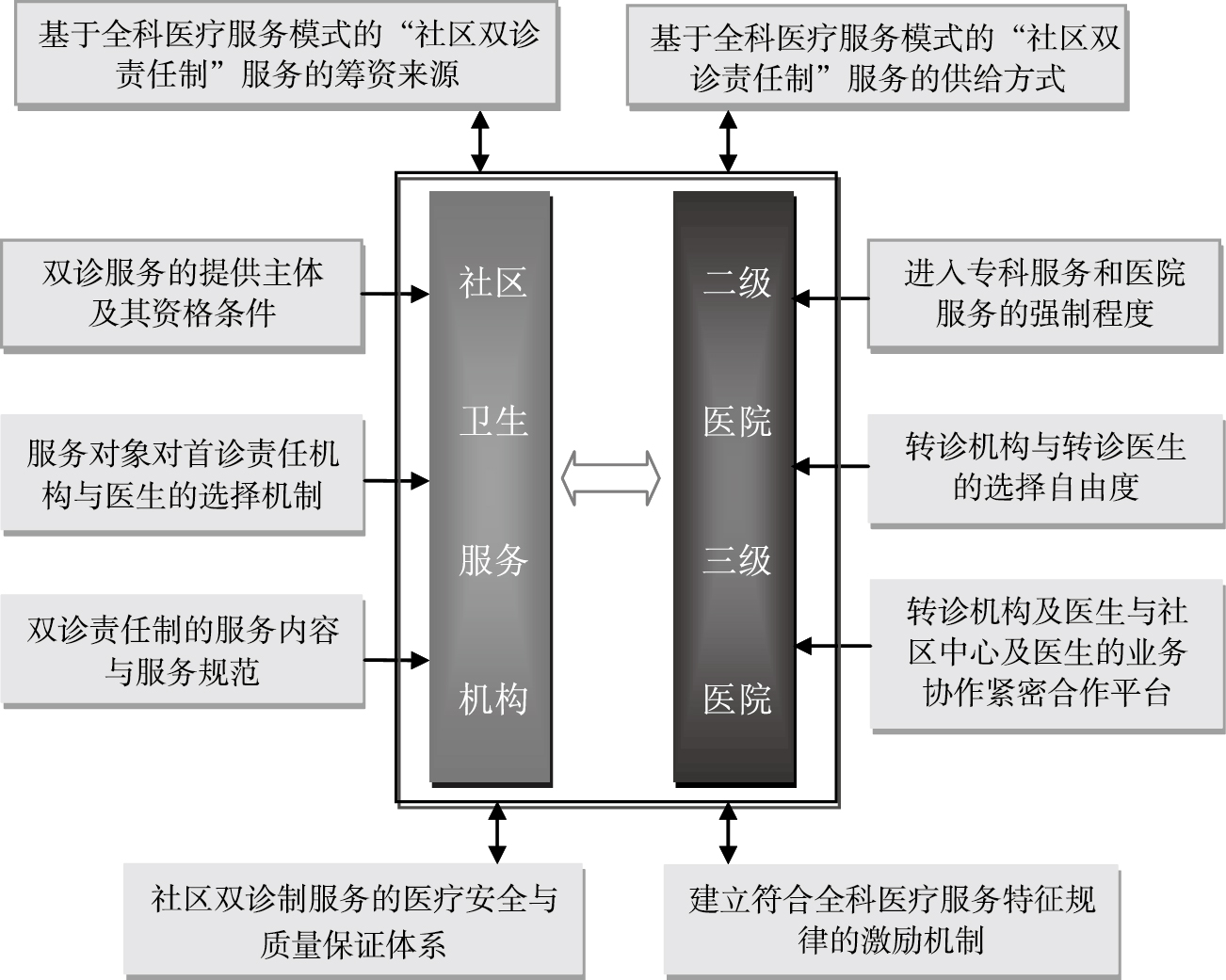
| 图1 基于全科医疗的“社区双诊责任制”政策框架及其要素 |
政策框架主要包括十大要素。(1)首先明确,“社区双诊责任制”是一套完整的服务包,建立稳定的筹资来源是保证该项政策可持续发展的必要条件。(2)“社区双诊责任制”服务包主要提供以社区全科医疗为基础的基本医疗服务和基于个体的基本公共卫生服务,因此,应建立以社会医疗保险基金和政府投入为主要来源的公共筹资体系。(3)服务提供通过购买机制实现,即社会医疗保险基金管理方作为服务购买方,代表参保人向服务提供方购买“社区双诊责任制”服务,并将之作为福利包向所有受益人提供。为此,必须在服务购买方、服务提供方和参保人之间建立明确的合同契约关系,明确三方的责权利。(4)通过参保人到社区全科医生处“注册”,将目前参保人与卫生服务提供方之间松散、间断、临时性契约关系转变为紧密连续型的责任关系,为社区全科医生向参保人提供整合的全程医疗卫生服务的平台,将引导型社区首诊逐步转为强制型社区首诊。(5)要明确社区卫生服务机构和社区全科医生为核心的服务团队作为服务提供方并制定服务主体资格准入条件,以保障所提供的服务质量。通过适当地引入市场机制来提高服务者的服务效率,赋予参保人在基础保健服务与专科服务层面拥有选择服务提供主体的自由权。(6)在基础保健服务层面,参保人拥有选择希望签约的社区卫生服务机构及全科医生。(7)医院和专科医生,参保人与全科医生共同商量,拥有选择转诊医院和专科医生的权利。(8)明确规定服务提供者在“社区双诊责任制”所提供的服务内容、服务规范和服务模式,为参保人、服务购买方和服务提供方履行合约奠定基础。(9)社区首诊和双向转诊关系到广大参保人医疗安全与医疗风险,应建立跨机构和机构内部的“社区双诊制”的质量保证体系,制定服务规范、服务质量和服务流程等管理制度。以保障参保人的利益。(10)社区全科医生对参保人承担协调性、连续性和综合性服务的职能,离不开医院和专科医生的支持,因此,需建立区域性卫生服务体系内的业务协作平台和跨机构的管理制度,提供业务协作的制度保障。
下面将按照“社区双诊责任制”服务中依次呈现的顺序和从显性到隐性特征,从服务提供者、服务对象、服务筹资者、服务购买者和服务平台对十大要素进行了定义。显然,顺序先后不代表要素的重要程度。
社区卫生服务机构和以社区全科医生为核心的团队是“社区双诊制”的服务提供主体,在协调性服务和连续性服务中起核心枢纽作用。因此,在我国社区卫生服务机构的医疗质量尚未普遍性提高的现状下,明确“社区双诊责任制”服务提供者的入选标准,对确保病人的医疗安全和风险控制作用十分重要。[8]
针对两个层面建立标准:一是社区卫生服务机构层面。入选标准包括机构的服务资源和服务能力。可从:业务用房面积、医疗设备配置、全科医生数量和素质等硬件方面,机构的业务管理制度、医疗质量保证体系、与二、三级医院的协作紧密程度、员工绩效考核机制有效性、信息化水平等软件方面,社区卫生服务机构实行“社区双诊责任制”的主动积极性和承诺。二是核心全科医生层面。入选标准同时具备:(1)基本资格,例如要求获得全科医生专业资格证书、大专及本科以上学历、中级及以上技术职称;(2)业务技术水平,例如在社区从事医疗服务的年限、累计的门诊量、每年参加的继续教育时间和培训时间;(3)参与的积极性,乐于承担对签约服务对象的全程的全科医疗服务责任。
服务对象接受“社区双诊责任制”服务,需要在服务提供方处注册签约。赋予服务对象对服务提供方的选择权,把市场机制引入服务提供市场,将对供需双方产生正面效应,这在各国经验中得到证实。[9]对于需方,消除他们对“指定”服务方的担心,提高对政策的认同和支持,促进他们积极参与到政策实施过程。对于供方,则在机构间、全科医生团队之间引入市场竞争机制,激励服务提供者具有较高动力提升医疗技术水平和服务质量。
依选择范围,服务对象可以有两种选择模式:一是完全自由模式,即服务对象不需要考虑自己户籍和居住地,可以在本地区范围内,选择任何一个社区卫生服务机构及其机构内的任何一个全科医生团队。二是半自由模式,即服务对象只能选择自己户籍所在地的社区卫生服务中心,但可以选择本中心内的任何一个全科医生作为自己的健康管理者。
建立针对社区卫生服务中心和全科医生的医疗卫生服务质量评价的信息公开制度,将社会公众的监督引入到基层卫生服务的治理中,帮助服务对象更好地评价和理性选择社区卫生服务中心和社区全科医生。针对社区卫生服务机构的职责和社区全科医生的服务功能,建立以改善健康结果和消除健康危险因素为导向评价体系,评价内容包括“社区双诊责任制”的服务内容、服务规范、服务流程、双诊服务质量保证体系、签约病人数、签约病人服务量、签约病人的满意度、慢性病病例管理绩效评分等。
清晰明确“社区双诊责任制”的服务内容和服务规范,是服务提供者、服务购买者和服务对象全面认识、接受、评价和监督该项政策的基础性工作。其服务内容和服务规范具体表现为:在服务形式上,以社区全科医生为主体、全科医学团队为依托、以签约对象为单位、以全科医疗服务为模式、以服务对象的社区首诊和双向转诊为关键节点、关注于提供“整合的”一体化的服务。服务内容包括为签约居民提供第一线的基本医疗服务、基于个体的基本公共卫生服务以及转诊协调性的医疗服务相关事宜等三大内容。
具体推进中,根据实际情况细化具体的服务内容、服务流程和服务规范。全科医疗服务模式下的“社区双诊责任制”服务具有服务对象的个体化特征,提供主体不断探索优化服务模式,逐步摒弃我国目前基层医疗卫生机构在提供基本公共卫生服务时所广泛采取的“运动式、潮涌式”的服务模式[10],而应该在居民个体层次上,整合提供第一线的基本医疗服务和持续的、个人化的、家常式的基本公共卫生服务,促进基本医疗和基本公共卫生的服务协同和效果叠加。
欧洲家庭医学质量工作小组组织20多个国家初级保健学会开展的一项研究结果表明:正确理解和厘清全科医生与专科医生各自责任,建立质量监督系统,是提升转诊质量的必要战略。[11]
“社区双诊责任制”的服务涉及到所有服务对象(参保人和居民)的医疗安全和利益,必须成为制度设计和实施中的核心,其相关的医疗安全与质量保证体系也因此成为社区卫生服务机构质量保证体系的核心组成部分。这既是医疗、医保和参保人之间的一种规定和契约,也是政府部门履行服务监管功能的具体表现。质量保证体系包括:“患者利益至上”的医德医风与监督机制,转诊标准、转诊流程和服务规范在内的专业上的临床指南,“社区双诊制”工作制度和配套的管理制度,后勤保障保证体系,服务质量监督评价体系等内容。
“社区双诊责任制”服务是一个基于社区全科医生提供的全科医疗服务内涵为基础的完整的服务包,服务内涵丰富,内容众多,本质上是为病人提供的一体化的综合性服务。建立稳定的筹资来源和筹资渠道,是保证 “社区双诊责任制”顺利实施和持续发展的必要前提。既然“社区双诊责任制”服务是公共产品,其筹资必须主要来源于卫生公共资金,即政府财政、社会医疗保险基金,少部分来源于居民个人现金支付,由以上二方或三方按照一定的比例组合形成。
虽然确定了“社区双诊责任制”服务是公共产品,筹资主要来源于公共资金,将公共资金转化为服务产品并向服务对象提供,则主要有直接和间接两种形式。前者指公共资金直接拨付到服务提供方,由其直接生产和提供,后者指政府将卫生公共资金委托给第三方(例如,我国为社会医疗保险基金管理中心/局等)管理,由其代表居民向服务提供方购买服务。根据全球公共管理的普遍发展趋势、卫生改革经验和我国试点经验[12],作为公共产品,“社区双诊责任制”服务的提供方式主要以间接方式为主。
“社区双诊责任制”服务的间接提供,决定了服务的购买方、提供方和利用方形成了三方关系契约。[13]“社区双诊责任制”政策需要合理地界定服务购买方(第三方,即基金管理方)、服务提供方(社区卫生服务机构)和参保人(基金缴费者)各自的权利和义务,形成医、保、患三方的稳定、长期、责任清晰的契约型关系,确保“社区双诊责任制”的顺利推行和健康发展。
服务购买方(第三方)和服务提供方(医疗机构)通过确定购买合同,明确“社区双诊责任制”的服务项目、服务范围、服务规范、质量标准等内容;参保人(服务对象)则要到社区卫生服务机构和全科医生注册并与之签约,强调引入“注册和签约”机制,意味着服务对象既享有“社区双诊责任制”服务内容的权利也要遵守对自身就医秩序约束的义务。
按照强制程度,服务对象进入专科和医院服务体系的难易程度分为完全强制型和引导型两种。[14]前者指病人进入专科和医院体系时,必须经全科医生转诊许可(除急诊外),代表国家有英国、荷兰、加拿大等国家。后者指病人不需要经过全科医生转诊,也可以自由地进入专科体系接受相应服务,代价是参保缴费水平较高、医保报销比例较低,即通过经济激励手段引导病人遵从“守门人制度”,主要代表国家有美国、德国等。[15]但有两点需要特别予以分辨:一是即使在非强制性守门人制度的国家,参保人(居民)也会将某个家庭医生/全科医生作为其经常就诊的场所,以保证其无论在健康或疾病情况下,都会方便地得到责任医生连续性和综合性的照护,这也是病人的自我保护机制。二是,国外所建立和讨论的“守门人制度”主要是在全科医疗服务和专科门诊服务之间设立“守门关口”,而要进入医院接受住院服务,则无论是在强制型还是引导型国家,都无一例外要经过全科医生的转诊,否则医院一律不接受。
在我国目前医疗服务体系现实条件下,实施“社区双诊责任制”政策,可能以选择“引导型”社区首诊制度为宜。今后随着社区医疗服务供给能力提高、参保人对“社区双诊责任制”服务价值认同度加大,可以分阶段梯度加大“社区首诊”的强制程度。
实现“社区双诊责任制”政策,其本质就是医保基金管理部门对病人医疗卫生服务的需求管理,是对病人就医流向的引导与约束。近几年,政府卫生投入大幅增加伴随着社会医疗保险体系快速建立,投入到医疗服务体系的与投入到社会医疗保险体系的财政资金比例已经各占50%。[16]加大卫生公共资金的调控力度,还需要统筹使用两个体系的资金。建议针对新农合和城镇居民医保的参保人,考虑充分利用政府财政补助杠杆,合并使用个人筹资水平和就医报销比例等工具,加大引导约束力度。我国一些地方,例如广东东莞、珠海和深圳等地,已经在积极摸索经验,利用建立城镇居民一体化社会医疗保险体系和外来劳务工医疗保险体系政策的初始优势,及时探索和推进强制性的“社区首诊”的守门人制度,取得了较好效果。[17,18]
转诊是“社区双诊责任制”的重要环节。病人从社区转诊到二、三级医院接受专科门诊服务和住院服务过程中,病人转向何处以及如何选择是转诊管理的一个重要议题。[19]转诊涉及三个关键点:一是赋予患者选择转诊医院/专科医生的自由权,而不是强制病人转诊到某一家医院或医生就诊,以消除患者担心全科医生成为医院专科医生的“医托”的道德风险。二是在转诊过程中,发挥全科医生专业信息优势和咨询作用。相比没有专业知识的病人,社区全科医生拥有更多的信息优势,可更准确地判断病人所需转诊的专科类型,更客观地评价转诊医院/专科医生的医疗技术水平和特长,从而为患者提供更好的转诊就医策略,达到节约病人在上一级医院所花费的医保资金和患者的时间成本,加快信息传递量和传递速度所带来的良性竞争。[20]三是社区全科医生与病人共同作出选择转诊医院的决策,意味着在医院层面上引入市场竞争机制,激励医院和专科医生提高医疗质量和服务效率,同时也增加医院动力,积极与社区卫生服务机构和社区全科医生建立战略性合作伙伴关系,寻求医院与社区之间的业务协作与合作,主动为社区医生和病人提供转诊中的全面协调服务和资源支撑,这一点在目前医院相较社区占据绝对主导地位的现实环境下尤有现实意义。
同样,社区全科医生和服务对象在转诊中做出合理选择,需要建立与此配套的医院和医生的服务质量和服务价格的评价体系和信息公开制度。公开的信息包括转诊机构和转诊医生的医疗技术水平、医疗安全、业务量、费用价格、转诊量、转诊服务流程、转诊便利措施、业务协作的医疗效果等。
“社区双诊责任制”服务,必须依托于一个协同化的医疗服务体系,在其中,社区卫生服务机构与二、三级医疗机构之间以及社区全科医生与专科医生之间相互协作,相互依存,共同发展。目前,社区卫生服务机构与二、三级医院之间的“金字塔”型的层级关系,加速整个医疗服务朝向更加专科化方向发展。[21]不仅如此,目前,社区卫生服务机构与医院之间割裂明显,协调整合度非常低。[22]
必须改革目前现状,构建区域卫生服务体系间的业务协作的管理体制。[23]可以考虑从以下几方面着手:通过医保方制定服务购买合同,从机制上赋予全科医生为服务对象提供综合性、连续性、协调性服务的权利;赋予全科医生对转诊医疗机构诊治病人的参与权。卫生部门发挥区域性医疗卫生资源配置的行政手段,强化社区卫生服务机构与二、三级医疗机构的技术帮扶和业务协作机制,建立社区卫生服务中心与各级各类医院之间的对话机制。探索建立机构层面的经济激励约束机制。政府财政投入是政府工作目标和意志的反映,是引导行动对象实现政府目标的重要手段,如市、区县级卫生行政部门统筹使用政府卫生投入,细化财政对公立医院的投入模式,把医院对社区卫生服务机构的技术帮扶、技术指导、技术协作与合作等内容纳入投入依据。加快建立医院和社区之间纵向联通的信息系统,确保病人在首诊和转诊过程中的信息共享。
基层机构和社区全科医生在“社区双诊责任制”服务中发挥核心作用,既要承担注册签约患者的第一线医疗服务,提供融个体化预防保健服务(如生活方式、营养、膳食、运动、心理等)于一体的健康管理,还要承担患者在转诊过程中的协调性服务。因此,建立有效的全科医生激励机制对政策顺利推进起着关键作用。
建立具有吸引力的薪酬水平是把优质人力资源配置到社区全科医生队伍中的关键之一。目前,我国全科医生数量匮乏问题非常突出。就全科医生数量看,英国每万人口拥有全科医生6名、法国16名、德国11名、加拿大9.9名,美国10名(在美国,基础保健提供者包括了家庭医生、大内科、大儿科、妇产科医生),我国每万人口拥有的全科医生数仅为1.23名。[24]就全科医生占医生总数的比例看,国际上高度重视基本医疗的国家(例如英国、加拿大、荷兰等),其全科医生占所有医生的比例约为50%~55%,即使是高度追逐专科化服务的美国,其初级保健医生所占比例也达到了25%左右,而我国不到4.4%。[25,26,27,28]显然,弥补我国全科医生数量差距,不仅要从数量上绝对新增全科医生数量,还要调整存量医生专科比例结构,实现相对新增,即从现有其它专科的医生转岗到全科医学专科。保障社区全科医生的薪酬水平与医院专科医生薪酬水平具有大致的吸引力是关键。例如,上海市长宁区在推行“家庭医生责任制”政策时,通过测算,如果拿出社区居民医保费用的一部分补贴给家庭医生,年收入将达到30万~40万元水平。[29]
建立符合全科医疗功能和服务规律的社区全科医生医疗费用支付制度和多元化的补偿机制,以形成有效激励机制,引导社区全科医生有效率地实现“社区双诊责任制”政策目标。[29]逐步取消目前社区全科医生与“基层医疗卫生机构综合改革”参照公益一类事业单位人员绩效工资制度捆绑在一起的固定薪酬制。[30]针对第一线基本医疗服务,按照“注册”的居民人数,建立按人头付费的医疗费用支付制度,费用支付依据主要参考注册人群的健康促进和健康状态,促使社区全科医生有动力提供以预防为导向的医疗卫生服务。探索实行社区全科医生“双诊责任制”服务特殊津贴。建立社区全科医生岗位培训和继续教育的补助制度。
综上所述,本研究建立包括十大要素在内的“社区双诊责任制”政策框架。描述了每一个要素所涵盖的组织,界定了政府、市场、社会和个人在其中的责任义务以及他们之间的互动关系模式,最终形成一个较为系统完整的政策框架。在具体应用上,政策制定者和实施者可以把框架作为半成品,根据本地区特点,依循框架更加迅速方便地制定较为系统和完整的政策措施清单,并把框架作为系统分析工具,分析和改进政策实施中存在的问题。
| [1] | 杨辉, ShaneThomas, Colette Brownin. 患者旅程与转诊行为:澳大利亚的模式及对中国的启发[J]. 中国全科医学, 2009, 12(1): 3-10 |
| [2] | Sweeney B. The referral system[J]. BMJ, 1994, 309(6963): 1180-1181. |
| [3] | Murtagh J. John Murtagh's General Practice[M]. McGraw-Hill, 2007. |
| [4] | Lauridsen S. Administrative Gatekeeping-a third way between unrestricted patient advocacy and bedside rationing[J]. Bioethic, 2009, 23(5): 311-320. |
| [5] | Macinko J, Starfield B, Shi L. The contribution of primary care systems to health outcomes within Organization for Economic Cooperation and Development (OECD) countries, 1970-1998[J]. Health Services Research, 2003, 38(3): 831-865. |
| [6] | Kutzin J. A descriptive framework for country-level analysis of health care financing arrangements[J]. Health Policy, 2001, 56: 171-204 |
| [7] | Parvinen P, Savage G T. The Relevance of Health Care Access SystemS: An Exploratory Study of Seven Industrialized Country. International Health Care Management, Emerald Group Publishing Limited. 331-373. |
| [8] | 杨辉, 刘朝杰, Shane Thoma. 澳大利亚全科医学服务质量管理框架、措施及借鉴[J]. 中国全科医学, 2006, 9(6): 869-874. |
| [9] | Kroneman M W, Maarse H, Jouke Van der Zee. Direct access in primary care and patient satisfaction: A European study[J]. Health Policy, 2006, 76: 72-79. |
| [10] | 欧阳俊婷, 朱先, 匡莉, 等. 基于REAIM模型的基本公共卫生服务项目实施障碍因素的结构:以广州市为例[J]. 中国卫生资源, 2015, 18(1): 79-83. |
| [11] | Kvamme O J, lessen F O, Samuelsson M. (杨辉译).改善初级和二级服务之间的界面:欧洲家庭医学实践工作组的建议[J]. 中国全科医学, 2006, 9(8): 1250-1253. |
| [12] | 顾昕. 走向有管理的市场化:中国医疗体制改革的战略性选择[J]. 经济社会体制比较, 2005(6): 18-29. |
| [13] | 阮陆宁, 甘筱青. 双向转诊的关系契约[J]. 南昌大学学报:理科版, 2012, 36(3): 296-300. |
| [14] | Petri Parvinen, Grant T.Savage. Qian Xiao. The Relevance of Health Care Access System: An Exploratory Study of Seven Industrialized Country. International Health Care Management(Advances in Health Care Management, Volume 5), Emerald Group Publishing Limited. 331-373. |
| [15] | Richard B. Saltman, Ana Rico, Wienke Boerma. Primary Care in the Driver's seat?[M]. 2006. |
| [16] | 张毓辉, 万泉, 翟铁民, 等. 2012 年中国卫生总费用核算结果与分析[J]. 中国卫生经济, 2014, 33(2): 5-9. |
| [17] | 张邹, 张笑天. 依靠制度力量推动社区首诊-珠海市社区首诊制实施情况与效果分析[J].中国医疗保险, 2013(1): 53-55. |
| [18] | 张亚林. 构建职工与城乡居民统一的全民医保-基于东莞市的实践[J].中国医疗保险, 2013(6): 52-54. |
| [19] | 朱小颖, 夏海晖, 匡莉. 社区全科医生转诊模式描述性框架的构建[J]. 卫生经济研究, 2014(5): 30-34. |
| [20] | Kurt R. Brekke, Robert Nuscheler, Odd Rune Straume. Gatekeeping in health care[J]. Journal of Health Economics, 2007(26): 149-170. |
| [21] | Starfield B. Policy relevant determinants of health: an international perspective[J]. Health Policy, 2002,60(3): 201-208. |
| [22] | 梁嘉杰. 广州市社区卫生服务中心与医院协作程度研究[D]. 广州: 中山大学, 2014. |
| [23] | 余红星, 冯友梅, 付旻, 等. 医疗机构分工协作的国际经验及启示——基于英国、德国、新加坡和美国的分析[J]. 中国卫生政策研究, 2014, 7(6): 10-15. |
| [24] | 2013年中国卫生统计提要[EB/OL]. [2015-01-10].http://www.nhfpc.gov.cn/ewebeditor/uploadfile/2014/04/201404 |
| [25] | Richard B, Saltman, Ana Rico, Wienke Boerma. Primary Care in the Driver's seat?[M]. 2006. |
| [26] | Starfield B. Reinventing Primary Care: Lessons From Canada For The United States[J]. Health Affairs, 2010, 29(5): 1030-1036. |
| [27] | 2013年中国卫生统计提要[EB/OL]. [2015-01-10]. http://www.nhfpc.gov.cn/mohwsbwstjxxzx/s7967/201404 |
| [28] | Kroneman M, Meeus P, Kringos D S,et al. International developments in revenues and incomes of general practitioners from 2000 to 2010[J]. BMC Health Services Research, 2013(13): 436. |
| [29] | 梁鸿. 家庭责任医生制度改革的政策探索[J]. 中国卫生政策研究, 2012, 5(6): 1-2. |
| [30] | 匡莉. 系统提升乡镇卫生院政府投入绩效的策略:理论框架与实证分析[J]. 中国卫生政策研究, 2012, 5(10): 60-64. |
(编辑 刘 博)




