2. 卫生部医院管理研究所 北京 100191
2. National Institute of Hospital Administration, Ministry of Health, Beijing 100191, China
医院是医疗服务提供者与患者之间进行资产变换和转移的复杂系统,卫生技术人员、床位以及设备等固定资产是其主要投入,门诊人次、出院人次、手术人次及总收入等是主要产出。因此,医院的效率特征主要表现在医疗技术、服务规模与资源配置等方面,并在与外部环境不断进行能量交换中努力实现效率不断改善的目的。[1]就医院效率评价而言,数据包络分析模型(Data envelop analysis, DEA)不失为一种好的评价方法,它是基于系统投入—产出的理论,对各研究样本进行相对有效性的评价,并注重对每一个研究样本的优化,所获得的相对效率是其最大值,权重也是最优的;而且基于研究样本的投入—产出指标数据,有效地解决了评价的主观性,以及医院效率难以衡量的问题。[2]但根据我国县级医院所处的地域与其社会经济环境,运行效率不仅受其管理体制与服务模式等因素影响,还受社会经济发展状况、人口总量及结构等外部环境因素的影响。因此,要合理评价县级医院的效率特征,不仅需要描述现有管理体制与服务模式下的运行效率及变动趋势,还需要分析其外部环境因素,如社会经济发展状况、人口分布及结构对其运行效率的影响。因此,本研究基于系统投入——产出的相关理论,利用Fried HO等所构建的三阶段DEA模型(Three Stage DEA Model),通过剔除外部环境因素和随机误差对相关效率值的影响,只保留管理因素所致的相关效率值,对样本医院在2008—2012年的运行效率进行评价,以期实证研究县级医院在其改革过程中的效率特征及变动状况,为相关政府部门完善其改革措施提供实证依据。[3]
Fried HO等认为传统C2R-DEA和BC2-DEA模型所获得的相关效率值往往受其管理因素、环境效应和随机误差3个要素的影响。[3]目前,在利用DEA模型进行医院效率研究时,一般是采用传统的C2R-DEA和BC2-DEA模型,其缺陷在于没有考虑研究样本受其外部环境因素和随机误差的影响。为克服这一缺陷,Fried HO等基于随机前沿分析模型(Stochastic Frontier Analysis, SFA),在传统的C2R-DEA和BC2-DEA模型基础上构建了三阶段DEA模型(Three Stage DEA Model),以剔除外部环境因素和随机误差对相关效率值的影响,只保留管理因素所致的相关效率值,以客观评价各个研究样本的效率[3],从而提高了传统C2R-DEA和BC2-DEA模型计算结果的精确性与可信度。
研究样本为中部地区两个省的104家县人民医院,相关数据来源于现场调查与相关统计报表及财务报表资料。系统收集的相关数据主要是在2008—2012年,包括样本医院所在地的社会经济和人口规模等外部环境指标以及常规统计报表、财务统计资料及服务量等相关的医院投入、产出数据。
在利用传统C2R-DEA和BC2-DEA模型初步计算出样本医院相关效率值的基础上,利用SFA模型分离出环境因素与随机误差对样本医院相关投入指标变量的影响,再利用标化后的投入指标变量计算样本医院运行的相关效率值,即消除了环境因素与随机误差影响的实际效率值,提高了传统的C2R-DEA和BC2-DEA模型计算结果的精确度。[3, 4]在此基础上,基于Malmquist指数模型分析样本医院效率的变动情况。全部研究工作是基于EXCEL构建相关样本数据库,采用Frontier4.1软件计算SFA模型的结果,采用DEAP 2.1 软件,计算基于投入导向的C2R-DEA和BC2-DEA模型下样本医院各年的技术效率、纯技术效率、规模效率值,以及研究期间的规模报酬及相关效率值的变动情况。[5]
三阶段DEA模型的主要特点是在传统C2R-DEA和BC2-DEA模型的基础上,通过构建相似的随机前沿分析模型(SFA),剔除环境因素与随机误差对样本医院投入指标变量的影响。[3]如基于传统DEA的投入导向模型,SFA模型的原理是[3],如果要分别对n个样本医院的m个投入松弛变量进行SFA分析,其回归方程如下:sij=fj(zj,βj)+vij+uij,i=1,2,…,m;j=1,2,…,n,其中,sij表示第j个样本医院的第i种投入的松弛变量。zj=(z1j,z2j,…,zkj)为K个可观测的环境变量,βj为环境变量的待估参数,fi(zj,βj)表示环境变量对冗余sij的影响,一般取fj(zj、βj)=zjβj。vij+uij为混合误差,假设vij-N(0,σ2ij)反映随机因素的影响,uij≥0反映管理的无效率,且uij服从截断正态分布,即uij~N+(μi,σ2ui),vij与uij独立互不相关。其定义为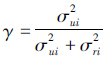 ,显然,当γ趋向于1时,说明在无效率样本医院中,管理因素的影响占主导地位;当γ趋向于0时,说明随机误差的影响占主导地位。γ的零假设统计检验可用于检验SFA模型设定的合理性,若θ0和θ1分别为γ=0和γ≠0假设条件下待估参数向量的极大似然(ML)估计量,L(θ0)和L(θ1)分别为似然函数值,则检验γ零假设的单边似然检验统计量LR为:
,显然,当γ趋向于1时,说明在无效率样本医院中,管理因素的影响占主导地位;当γ趋向于0时,说明随机误差的影响占主导地位。γ的零假设统计检验可用于检验SFA模型设定的合理性,若θ0和θ1分别为γ=0和γ≠0假设条件下待估参数向量的极大似然(ML)估计量,L(θ0)和L(θ1)分别为似然函数值,则检验γ零假设的单边似然检验统计量LR为: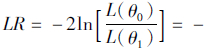
 。在γ=0的假设条件下,当LR大于Mixedχ2分布临界值时,原假设被拒绝,表明随机前沿分析模型(SFA)的假设是合理的。利用SFA模型的回归结果对样本医院的投入变量指标进行标化,同时考虑随机误差的干扰,即利用随机前沿分析模型(SFA)的误差将随机误差分离出来,再利用Jondrow,和Lovel等提出的JLMS技术获得uij的条件估计量[6]:
。在γ=0的假设条件下,当LR大于Mixedχ2分布临界值时,原假设被拒绝,表明随机前沿分析模型(SFA)的假设是合理的。利用SFA模型的回归结果对样本医院的投入变量指标进行标化,同时考虑随机误差的干扰,即利用随机前沿分析模型(SFA)的误差将随机误差分离出来,再利用Jondrow,和Lovel等提出的JLMS技术获得uij的条件估计量[6]: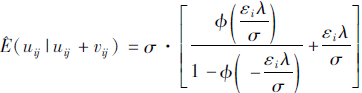 ,i=1,2,…,m,j=1,2,…n
,i=1,2,…,m,j=1,2,…n
式中,σ*=σu2σv2/σ2,εi=uij+vij,λ=σu/σv,σ2=σu2σv2,Φ和φ分别为标准正态分布的密度函数和分布函数。继而得到随机因素条件估计:
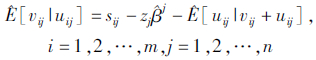
然后基于最有效的样本医院,以其投入指标变量为基准,对其它各样本医院投入指标变量的标化如下:
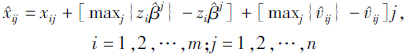
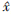 ij和xij分别是调整后和调整前的投入指标变量。该方程式右边第一个中括号的调整是使所有样本医院都处于共同的外部环境,即样本医院所遇到的最差环境;第二个中括号的调整是使所有样本医院处于共同的环境状态,即样本医院所遇到的最不幸的状况。通过调整使每个样本医院面对相同的运行环境和发展机遇。最后将所获得的调整后的投入值
ij和xij分别是调整后和调整前的投入指标变量。该方程式右边第一个中括号的调整是使所有样本医院都处于共同的外部环境,即样本医院所遇到的最差环境;第二个中括号的调整是使所有样本医院处于共同的环境状态,即样本医院所遇到的最不幸的状况。通过调整使每个样本医院面对相同的运行环境和发展机遇。最后将所获得的调整后的投入值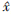 ij与原始产出值yrj再次导入传统的C2R-DEA和BC2-DEA模型,以获得消除了环境因素和随机误差影响的各样本医院真实的相关效率值。
ij与原始产出值yrj再次导入传统的C2R-DEA和BC2-DEA模型,以获得消除了环境因素和随机误差影响的各样本医院真实的相关效率值。
每个样本医院投入—产出指标的因素可能是完全或部分可控的,甚至是完全无法控制的(如其外部环境因素与随机误差);同时,其投入—产生指标变量既可以是定量的,也可以是定性的。如果变量太多,可能会使得样本医院之间的差异变得模糊,从而导致过多的样本医院被评为有效率而失去其评价的意义。[5]因此,基于文献综述和专家咨询,特别是结合县级医院发展及所处社会经济与人口规模的特点,根据DEA模型在指标筛选上遵循的可获得性、重要性、可比性、精简性、准确性、相关性和尽量避免重复测量的原则[5, 7],考虑数据收集在时间上的完整性,初步选取了样本所在地GDP和人口总数作为环境变量,以样本医院的年末在职职工数、年末实际开放床位数,年末固定资产总额等投入指标,门急诊人次,出院人次,住院手术人次,总收入等为产出指标,作为构建评价模型的主要指标。
在数据核查和统计描述基础上,利用Eviews软件对各投入—产出指标的相关关系进行分析,从技术上尽量避免投入—产出指标间具有较强的线性关系,即各指标间无完全替代或互补关系。[6]在此基础上,利用DEAP2.1软件计算样本医院各年度的相关效率值和效率变动指标值,并基于各模型在效率区分度与模型稳定性,以及指标个数与贡献率等方面的特点,选择适宜的模型进行样本医院效率评价的实证研究(表1)。通过比较分析,选用模型III作为本次样本医院效率分析的基本模型。该模型所纳入的投入指标是年末在职职工数、年末实际开放床位数、固定资产总数;产出指标是门急诊人次、出院人次、住院手术人次、总收入;其模型所获得的效率区分度变化最小,稳定性也相对较好,而且,其模型指标总数为7,也满足了纳入模型指标数不超过样本数1/3的基本技术要求。[5, 7]
| 表1 基于评价指标构建的不同模型效率区分度与稳定性的比较 |
2008—2012年,样本医院在职职工和卫生技术人员数的年均增长速度分别为7.77%和8.73%;实际开放床位数的年均增长速度为8.08%,而床均职工人数基本保持不变,且略有下降;门急诊人次,住院人次与手术人次的年均增长速度分别为10.13%,15.36%和15.75%,总收入与总支出的年均增长速度分别为26.28%和25.56%。从样本医院相关指标的绝对数来看,样本医院在规模、服务人次特别是收入与支出等相关指标上一直在稳步快速增长(表2)。
| 表2 2008—2012年样本医院相关指标及平均增长率 |
在2008—2012年期间,15%~22%的样本医院的技术效率值、纯技术效率值与规模效率值都等于1,处在相对有效运行状态;约有80%的样本医院处于相对无效状态;所有样本医院的技术效率均值是0.702,纯技术效率均值是0.772,规模效率均值是0.904,规模效率值大于纯技术效率与技术效率值,技术效率低下主要是受其纯技术效率的影响。结果显示,医疗技术与专业人才的配置滞后于规模的发展,进而影响技术效率的改善(表3)。
| 表3 2008—2012年基于三阶段DEA模型样本医院相关效率值的比较 |
基于随机前沿分析模型(SFA)剔除GDP与人口规模对投入变量值的影响后,再次利用传统C2R-DEA和BC2-DEA模型对调整后的投入指标与产出指标计算。通过比较发现,第Ⅲ阶段的技术效率均值(技术效率Ⅲ)为0.695,小于第Ⅰ阶段的技术效率均值(技术效率Ⅰ)0.702,减少了2.03%,其差异具有统计学意义(P<0.001);第Ⅲ阶段的纯技术效率均值(纯技术效率Ⅲ)为0.771,小于第Ⅰ阶段的纯技术效率均值(纯技术效率Ⅰ)0.772,减少了1.04%,但其差异没有统计学意义(P>0.05);第Ⅲ阶段的规模效率均值(规模效率Ⅲ)为0.895,小于第Ⅰ阶段的规模效率均值(规模效率Ⅰ)0.904,减少了0.79%,其差异具有统计学意义(P<0.001)。这说明在剔除环境因素的影响后,其技术效率值与规模效率值明显减小,在第Ⅰ阶段的部分样本医院的技术效率和规模效率受其环境因素和随机误差的影响略有高估;而纯技术效率值则没有发生明显变化,这也说明样本医院的技术能力和内部管理水平并没有受其环境因素和随机误差的影响。因此,剔除环境影响因素后的技术效率值与规模效率值更能客观地反映出样本医院的实际效率状况。但是,剔除环境因素的影响后,样本医院各相关效率值的大小仍然没有发生变化,其规模发展促进了整体效率的改善,但是,其医疗技术能力与专业人才仍然是制约整体效率改善的原因。如果能够有效地提升管理水平与服务能力,合理配置医疗资源,应该能进一步促进其整体效率的改善(表3)。
基于传统BC2-DEA模型原理,在规模报酬可变的假设下,样本医院所处规模报酬的阶段是判断其应拓展还是控制服务规模的重要参考因素。整体而言,样本医院的规模报酬基本上没有受到环境因素的影响(表3)。有16%~24%的样本医院处于规模报酬不变阶段,即投入——产出具有等比增长的特点,但呈逐步减少的趋势;有44%~65%的样本医院处于规模报酬递增阶段,即产出增长大于投入增长,或每单位投入要素的报酬逐渐增加,说明大部分的样本医院通过增加投入、拓展服务规模有效地促进了医院整体效率的改善;但也有17%~22%的样本医院处于规模报酬递减阶段,效率随着规模拓展有所下降,也就是在其投入要素增加到一定程度时,产出量的增加出现递减现象。一般情况下,服务规模的扩大最终会达到一个极点,超过该点就会导致效率下降,可能是由于管理规模过大或控制成本比较复杂,以及对投入资源缺乏有效配置而导致其利用下降。这也提示,处于规模报酬递减阶段的样本医院应该在权衡自身经营环境和技术条件的基础上,适当调整其规模,特别是控制床位等规模指标的扩张,选择内涵式的精益发展模式,把追求规模发展和资源的有效配置结合起来,以促进整体效率的改善。
基于Malmquist指数模型研究结果,自2009年后,样本医院的全要素生产率变化指数每年都大于1,表示其生产率逐步改善并基本保持稳定发展;技术效率变化指数每年都大于1,略有小幅度上下波动,表示技术效率在逐年改善;技术变化指数每年均大于1,表示其技术条件与服务能力每年也有所改善;其纯技术效率变化指数每年也都大于1,略有小幅度上下波动,表示随着样本医院规模的发展,其技术更新与实际应用能力基本能适应其规模发展的需要;规模效率变化指数每年都大于1,略有小幅度上下波动,表示其规模报酬趋于稳定发展趋势,是比较适宜的规模发展速度。整体而言,样本医院的整体效率呈不断改善的状态。但是,进一步分析发现,其全要素生产率的改善主要是受技术条件(如设备购置)而不是技术效率改善的影响;其技术效率低下主要是由于规模发展过快,导致纯术效率低下从而影响到技术效率的改善(规模效率值>技术效率值)。这进一步说明,医院新技术的应用与服务能力还难以适应其规模发展的速度,应该在稳定现有规模的基础上,加强服务技术与能力的培养,合理配置医疗资源,从外延式的规模发展转为内涵式的精益发展模式(表4)。
| 表4 2008—2012年样本医院相关效率指数变动的特点 |
数据包络分析模型作为一种评价产出单位效率或绩效的线性规划方法,是在投入绝对量和产出绝对量之间进行效益值的转化,即通过资源利用实现其职能的效益为标准来评价同质样本的相对效率。不同医院由于所处地域和社会经济环境的不同,发展程度和服务能力等方面存在差异,用具体的绝对数效率值来进行医院间的比较分析显然不太合理。数据包络分析模型不仅淡化了绝对数指标的评价权重,也注意到了被评对象或样本所取得产出绝对量时其发展条件的差异性,因而具有相对的公平性;同时,它所体现的“没有最好、只有更好”的评价理念,也为研究人员或管理者提供了一种新的评价思路。[5, 8]
在医院管理实践中,数据包络分析模型通过衡量研究样本的投入—产出与最佳投入—产出的距离,可以获得每个研究样本的相对效率,从而在一组研究样本中得出相对效率最好(或最佳)的样本个体,以及无效率样本的具体排名,并以最佳样本作为标杆明确其需要改进的方向或应该采取的措施。因此,这一方法可以帮助政府或医院管理者比较公平地评价出同类医院中的“最佳运营”医院,并赋予效率具体的数值,特别是明确各样本医院在投入—产出方面的相对效率,以及可以改进领域与完善的措施[9];而且,具有丰富管理知识与经验的管理者可以以此为基础,基于线性规划法等技术,客观地描述和规范样本医院的最佳运营区间或规模。[1, 10]在实际应用中,数据包络分析模型所提供的是相对性的效率评估,是将其对研究样本医院的感性理解用定量的方法加以表述,而非绝对性的效率评价,只能说被评价的样本医院中,某些医院是相对有效率的;同时,该模型只能判断其无效率,进一步的原因分析,需要研究者或管理人员对所评价的样本医院有较全面的认识;另外,如果其投入—产出指标的选择或评价模型有所不妥,则评价结果也会失去意义。因此,在选择投入—产出指标时,要尽力减少指标间的相关性,并做到指标选择的均衡。[1, 10]最后,这一模型虽然解决了许多效率评价的方法学问题,但是,由于不像传统的参数分析方法那样具有直观简单,易于解释的特点,因此,也无法完全取而代之。[8]
本研究采用三阶段DEA模型评价样本医院的运行效率,主要是利用SFA模型剔除社会经济发展水平(GDP)和人口总数两个环境因素对其样本医院效率的影响,弥补了传统C2R-DEA和BC2-DEA模型的不足,从而能够更加客观地评估样本医院的技术效率、纯技术效率以及规模效率等。这不仅提升了医院效率评价模型的可信度,也逐步完善了其评价方法。但遗憾的是,对其它可能影响医院效率的相关因素并没有全部纳入分析模型,也没有将相关环境因素对医院效率的影响进行量化,并进一步找出相关环境因素是在什么程度上影响其效率的。
从样本医院2008—2012年的常规数据来看,服务人次、总收入与总支出等方面一直处于稳步增长的态势,每床位与职工所承担的工作量也在明显增加,说明样本医院在服务规模与服务能力等方面都取得了进步。2009—2012年正是新医改实施的4年,随着我国大幅度提高新农合筹资标准,以及医疗保障体系的逐步完善和政府的财政专项投入,县级医院的硬件和软件环境都发生了很大变化,服务能力也得到了明显的改善,农村居民医疗服务的可及性与可获得性明显改善,逐步缓解了我国农村医疗卫生服务供给不足和医疗保健需求日益增长的矛盾。从样本医院4年的发展实践来看,新医改所确立的“保基本、强基层、建机制”的基本原则在改革实践中已取得了实效,并将进一步产生促进作用。但是,根据经济学理论与市场竞争机制,效率与效果的评价没有最好,只有更好,传统效率评价方法难以展示出样本医院之间的比较优势与相对效率。因此,本研究利用数据包络分析模型来分析样本医院的相对效率,以进一步描述其效率特征及变动趋势。
在医院管理实践中,效率一直是人们关注的重点。所谓效率是指在技术、规模和外部环境一定的条件下某个医院的投入—产出之比,比值越大效率越高,反之则越小。本次研究发现,在2008—2012年间,15%~22%的样本医院处在相对有效状态,80%的医院处于相对无效状态。同时,从第Ⅰ阶段DEA模型的相关效率值来看,其规模效率的均值>纯技术效率均值>技术效率均值,分别为0.904、0.772和0.702,从相对效率的角度来看,大部分样本医院的相关效率还处有较大改善空间。基于数据包络分析模型的原理,其技术效率为纯技术效率和规模效率的乘积,因此,导致技术效率无效的原因可能是规模效率无效或纯技术效率无效。因此,样本医院技术效率低下是由纯技术效率低下与规模效率低下共同所致,但纯技术效率对技术效率的影响程度较大,这意味着技术无效可能是服务能力不足与管理不善,以及资源配置不合理。但是,在剔除环境因素对相关效率值的影响后,即从第Ⅲ阶段DEA模型样本医院的相关效率值来看,各年度的技术效率值和规模效率值均低于第Ⅰ阶段DEA模型的相关效率值,其差异具有统计学意义(P<0.000),而纯技术效率值则与第Ⅰ阶段的纯技术效率值基本一致,其差异无统计学意义(P>0.05)。因此,样本医院的规模效率对技术效率的影响程度不容忽视,即不能一味强调其服务规模的发展而忽视其服务与管理能力的改善,对医院管理来说,后者可能更为重要。
DEA模型主要从微层面研究样本医院的效率,医院只有通过技术创新,提升管理与服务能力才能促进其整体效率的改善;但从宏观层面来分析,医院效率的改善还应该强调其资源的配置效率,即实现资源有效利用的组合能力。[11]从规模效率变动来看,大部分样本医院(约60%~90%)的规模报酬处于不变与递增状态,其产出的增长明显大于投入增长,并带来了明显的社会效益与经济效益,也促进了样本医院效率的持续改善。尽管少部分医院处于规模报酬递减,其部分原因可能是其规模发展过快或服务能力不足与资源配置无效。但是,随着新农合基金与农村居民医疗保健需求的持续增长,特别是样本医院服务与管理服务能力的逐步提升,以及分级医疗服务体系的逐步完善,其规模报酬状况,以及资源配置效率也将会出逐步改善的趋势。因此,样本医院应基于医疗资源的有效配置,加强人力资源建设,发展特色专科与技术,以及提高管理人员的素质等来提升其管理与服务能力,把追求规模发展与资源的有效利用有机结合,以适宜的服务规模与相匹配的服务能力来促进医院效率的可持续改善,以促进医院的可持续发展。
本次研究发现,随着2009年新医改政策及措施的逐步实施,所有样本医院的全要素生产率变化指数、技术效率变化指数、纯技术效率变化指数、技术变化指数以及规模效率变化指数都呈现逐步改善的趋势。技术变化表示管理与技术创新的结果,技术效率与技术变化有不同的政策涵义:技术效率改善可增加实际产出量,其体现出“追赶效应”;而技术变化不仅在短期增加产出量,所体现出的“增长效应”还能够促进可持续发展。“追赶效应”会随着时间的流逝而消失,而“增长效应”会持续发展。[10,11]样本医院在效率改善方面所体现出来的效率变动特点充分体现出新医改政策对县级医院效率改善与可持续发展的促进效应。但是,从样本医院效率变动的特点来看,在规模效率得到逐步改善后,其技术效率与纯技术效率的改善,也就是服务与管理能力,以及资源有效利用的能力已经成为制约样本医院效率可持续改善的主要矛盾。因此,在深化与完善县级医院的改革与发展过程中,特别是在制定其发展战略与规划时,不仅要考虑医院自身的发展目标,还应考虑其外部环境的变化及影响,注重服务与管理能力的提升,以及资源的整合与有效利用,以促进其规模效率与技术效率,特别是整体效率的可持续改善。
未来县级医院的发展不仅将面临居民健康行为与医疗保健需求的变化,还面临在互联网模式下现代医疗服务技术与模式转型的挑战。医院发展的生存空间会逐步减少,其利润空间也会被压缩,如果不控制成本,提升其管理与服务能力,并促进其效率的改善,将直接影响到医院的经济基础与可持续发展。随着国务院办公厅《关于全面推开县级公立医院综合改革的实施意见》等文件出台[12],县级公立医院作为农村三级医疗卫生服务网络的龙头和城乡医疗卫生服务体系的纽带,在“医药分开”与“分级诊疗”等改革的大背景下,将会以管理体制、运行机制、服务价格调整、人事薪酬、医保支付等领域的改革措施,全面推开其综合改革。这不仅需要有比较科学的方法来监督与评价医院改革的效果,还必须提出比较科学的循证决策依据。因此,开展医院效率与绩效评价工作,构建有效的医院效率评价体系与监督机制,不仅能够成为推动其改革的具体措施和开展公立医院医院治理的有效工具;而且,还能通过社会舆论与建立长效机制,有效地促进医院由规模扩张型向质量效益型的转变,并推动形成注重效率、质量和效益的现代医院治理理念,从而更有效地服务于地方社会与经济的发展。当然,这也需要相关政府部门及政策的支持,以及政府决策层战略认识的转变。
| [1] | Ferrier G D, Rosko M D, Valdmanis V G.Analysis of uncompensated hospital care using a DEA model of output congestion[J]. Health Care Management Science, 2006(9): 181-188. |
| [2] | Cooper W W, Seiford L M, Zhu J.Handbook on Data Envelopment Analysis[M].Boston: Kluwer Academic Publishers, 2004. |
| [3] | Fried H O, Lovell C A K, Schmidt S S, et al.Accounting for Environmental Effects and Statistical Noise in Data Envelopment Analysis[J]. Journal of Productivity Analysis, 2002, 17(1-2): 157-174. |
| [4] | Aigner J, Lovell K, Schmidt P.Formulation and Estimation of Stochastic Frontier Production Function Models[J]. Journal of Econometrics, 1977(6): 21-37. |
| [5] | Jacobs R, Smith P, Street A.Measuring efficiency in health care[M].Cambridge: Cambridge University Press, 2006. |
| [6] | Jondrow J, Lovell K, Materov S, et al.On the estimation of technical efficiency in the stochastic production function model[J].Journal of Econometrics, 1982, 19(2-3): 233-238. |
| [7] | Farrell M J.The measurement of productive efficiency[J]. Journal of the Royal Statistical Society, 1957, 120(3): 253-290. |
| [8] | Cook W D, Seiford L M.Data Envelopment Analysis (DEA)- Thirty years on.European[J].Journal of Operational Research, 2009(192): 1-17. |
| [9] | Berger, Humphrey.Efficiency of Financial Institutions:International Survey and Directions for Future Research[J].Finance and Economics Discussion Series Federal Reserve Board, 1997(11): 175-212. |
| [10] | Clement J, Valdmanis V, Bazzoli G, et al.Is more better? An analysis of hospital outcomes and efficiency with a DEA model of output congestion[J]. Health Care Management Science, 2008, 11(1): 67-77. |
| [11] | Aday L A, Begley E C, Lairson R D, et al.Evaluating the Healthcare System: Effectiveness, efficiency, and equity[M].3 ed.Chicago: Health Administration Press, 2004. |
| [12] | 国务院办公厅.关于全面推开县级公立医院综合改革的实施意见[Z].2015. |
(编辑 刘 博)




