2. 华中科技大学同济医学院医药卫生管理学院 湖北武汉 430030;
3. 东南大学公共卫生学院 江苏南京 210009;
4. 盐城卫生职业技术学院基层卫生发展研究中心 江苏盐城 224005
2. School of Medicine and Health Management, Tongji Medical College, Huazhong University of Science & Technology, Wuhan Hubei 430030, China ;
3. School of Public Health of Southeast University, Nanjing Jiangsu 210009, China ;
4. Primary Health Development Research Center, Yancheng Vocational Institute of Health Sciences, Yancheng Jiangsu 224005, China
医疗支出是关乎公众切身利益的社会问题,避免高昂的医疗支出导致的“因病致贫、因贫返贫”,是中国新一轮医改试图解决的民生问题。理论与实践经验均表明,医疗支出与医疗服务需求存在着显著相关性。[1]然而,医疗服务需求较大的患者群体,人群规模虽小,但其医疗支出却占据了全部患者医疗费用总支出的较大部分,这一现象日益引起卫生政策研究者、制定者和卫生保健组织管理者的重视。医疗高需求患者这一特殊群体已经成为国际卫生改革关注的新焦点。本研究将在归纳分析医疗高需求患者特征的基础上,介绍国际上医疗高需求患者卫生保健项目进展,分析其对中国卫生改革的启示,以期为卫生改革和卫生政策制定提供指导。
1 医疗高需求患者特征分析医疗高需求患者的概念,最早见于Clemens S. Hong等人的研究,它是指那些病情复杂,并且通常伴随着健康行为和社会经济问题的医疗花费高昂的患者。[2]这一概念界定,为医疗高需求患者特征的分析提供了基本的维度,即患病特征、医疗服务利用和医疗支出。
1.1 患病特征医疗高需求患者群体慢性病发病率显著高于一般患者群体,且罹患多种慢性病的比例较高。美国退伍军人医疗系统数据显示,所患常见慢性病包括高血压(63%)、糖尿病(34%)、抑郁症(29%)、心脏病(27%)和癌症(25%);同时患3种及以上慢性病者占77%,同时患5种及以上慢性病者占41%,而在一般患者中上述比例分别为26%和7%[3](表 1)。
| 表 1 美国退伍军人医疗系统医疗高需求患者疾病特征分析 |
医疗高需求患者医疗服务(包括住院服务、门诊服务、药事服务等)的利用情况显著高于一般患者。[3]同时,医疗高需求患者对于急诊、住院以及一些其他费用高昂的医疗服务也存在不合理利用的情况,这些不必要的服务本可以由初级保健医生以相对低廉的费用提供。以急诊服务利用为例,在美国等9个国家的调查表明,医疗高需求患者的急诊服务不合理利用率均高于一般患者[4](图 1)。
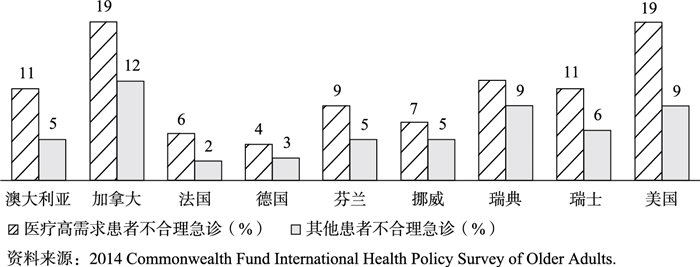
|
图 1 欧美9国患者不合理急诊利用调查 |
美国退伍军人医疗系统数据显示,医疗支出前5%患者的医疗支出占全部医疗支出总和的52%;而在Medicare和Medicaid保险系统中,这一比例为47%。[3]课题组前期通过对江苏省第五次国家卫生服务调查家庭医疗保健支出的分析结果与之类似,医疗支出前5%家庭的医疗保健支出占全部医疗保健支出的44.9%(图 2)。

|
数据来源:江苏省第五次国家卫生服务调查 图 2 江苏省家庭医疗保健支出总体分析 |
医疗费用不断上涨,迫使医疗服务提供者、卫生政策制定者以及医疗保险方不断寻求提高医疗服务提供效率的方法。鉴于占投保病人仅5%的医疗高需求患者消耗了约50%的医保资金,在美国,至少14个州的城市和农村地区出现了复合保健管理项目(Complex Care Management Program, CCMP)[2]、卫生保健伙伴组织(HealthCare Partners Medical Group,HPMG)[5]、患者联盟保健小组(Patient-Aligned Care Team,PACT)[6]等各种形式创新的卫生保健组织,面向医疗高需求患者群体开展医疗保健工作。这些卫生保健组织定位于通过专科、跨学科服务团队与基本医疗保健团队的密切配合,来满足罹患多种慢性病或严重疾病以及因社会、经济因素而导致的卫生服务利用困难患者的医疗需求,达到节约医疗(保险)费用的目标。
2.1 基本服务内容医疗高需求患者卫生保健组织的核心目标是通过加强基本医疗保健,减少医疗高需求群体的医疗(保险)费用支出,增强医保基金的抗风险能力。其基本服务涵盖:(1)鉴别存在健康结局差、不必要医疗服务利用过多两种风险的患者;(2)对患者进行健康需求的全面评估,基于其需求针对性提高服务质量,减少患者对费用高昂医疗服务项目的需求;(3)促进患者与包括基本医疗保健、临床专科服务、健康行为、社会服务等在内的健康工作者的关系;(4)对患者疾病状况变化做出快速反应,从而减少急诊和住院。
此外,医疗高需求患者卫生保健组织还以改善患者躯体功能、增强其对疾病的自我管理能力、减少急诊服务利用为目标,强调患者对治疗的依从性以及健康生活方式的建立。
2.2 服务团队构成医疗高需求患者卫生保健组织服务团队一般围绕一名或多名基本保健管理员(通常是护士),由多学科卫生工作者组建而成。其他关键的角色包括:保健管理员、社区医生、健康行为医师、药师、健康教练、社区健康工作者、临床专科医生(如老年医学专家、精神病专家等)、统计分析师等。值得注意的是,团队中的上述角色,可以在不同的医疗高需求患者卫生保健组织间流动,组织内部通过面对面或信息平台沟通交流,开展团队服务。
2.3 患者服务医疗高需求患者卫生保健组织通常会覆盖25~500名患者,数量由医疗高需求患者卫生保健组织服务团队构成以及患者需求评估结果决定。整个服务团队为患者服务的首要目标,是建立患者与基本保健提供者之间的信任关系,基于良好的信任关系和医疗信息平台的支持,为患者提供后续的基本-专科医疗保健服务。在建立患者与基本保健提供者之间的信任关系过程中,保健管理员至关重要,主要通过电话,至少每月一次联系患者,对患者的健康状况做出基本的判断。保健管理员也会通过急诊、门诊、医院或社区以及入户等方式,对患者进行随访。
2.4 作用评价医疗高需求患者卫生保健组织设置的初衷是通过加强基本医疗保健,降低医疗高需求患者医疗费用支出,从而提高医保基金抗风险能力,最大程度保障投保患者健康。医疗保健伙伴组织CEO Robert Margolis说,“我们的医疗高需求患者保健项目致力于将正确的医疗资源在正确的时间传递给正确的人。对患者,减少一个住院日,就可以节约3 500美元的项目资金,这些节省的费用又可以重新投入项目,从而使组织可以最大限度地保障患者健康。开展项目2年以来,总体住院量减少了20%,医疗支出减少了约200万美元/1 000患者”[5]。许多医疗高需求患者项目确实改善了医疗服务质量,减少了急诊服务利用,但部分项目未能降低医疗总费用,原因在于开展医疗高需求患者卫生保健项目的过程复杂,任一环节都可能使项目的预期目标出现偏差。[2]
3 中国医疗高需求患者卫生保健策略的建议尽管并不是所有的医疗高需求患者卫生保健组织都实现了节约医疗(保险)费用的主要目标,但在提高医疗高需求人群服务质量、减少急诊、住院服务利用等方面取得的成果有目共睹。借鉴各类组织的经验,本文提出以下建议。
3.1 关注既有的医疗高需求人群,降低疾病经济负担在中国医改进程中,老百姓“看病贵”的呼声从未间断,但“看病贵”问题是不是真正普遍存在,笔者认为答案是否定的。从江苏省第五次国家卫生服务调查(2013年)数据来看,家庭医疗支出占家庭消费性支出比例平均为9.9%,家庭医疗支出占家庭消费性支出比例为7.9%,比例并不高。但医疗高需求家庭这一比例则达到46.9%,超出WHO提出的灾难性卫生支出的标准(40%)。因此,降低既有的医疗高需求患者及其家庭的医疗负担,是解决“看病贵”这一社会问题的当务之急,也是体现社会公正的关键举措。
必须指出的是,社会基本医疗保险是化解疾病经济风险的主要社会保障措施,但全国调查数据和笔者选点调查数据均显示,当前的基本医疗保险减轻患者医疗经济负担作用并不明显。2011年中国健康与营养调查数据显示,农村参合农民与非参合农民的门诊自付医疗费用、住院自付医疗费用均无统计学差异(表 2)。本研究前期在湖北省当阳市调研发现,新农合患者住院费用自付比例在50%左右,且近3年来不断上升,患者自付比例更高(表 3)。考虑到基本医疗保险的“失能”在医疗高需求人群中的效应尤为显著,未来我国医保支付方式改革应特别关注医疗高需求患者及其家庭,在确保基金安全的前提下,通过二次补偿乃至多次补偿的方式,大幅度减少这部分人群的自付费用,优先降低这类人群“看病贵”问题的敏感性,为进一步深化医改营造良好的社会舆论氛围。
| 表 2 中国农村居民医疗负担总体情况 |
| 表 3 湖北省宜城市参合农民住院费用统计分析 |
既往文献研究表明,医疗高需求人群存在若干特征,如罹患多种慢性病,门诊、住院、药事等服务利用较多,其未来的医疗支出可能会显著高于一般人群或参保者,这些文献报道的结果为医疗高需求人群的预测和识别提供了重要的依据。从国外面向医疗高需求人群的卫生保健组织的实践经验来看,加强初级卫生保健服务提供者之间的协作,为患者提供多学科整合的卫生保健服务,是避免患者成为医疗高需求人群的有效路径。
从当前中国现实情况来看,基层卫生服务提供能力薄弱问题在短期内仍难以根本解决,因此,我国初级卫生保健服务提供不同于国外,应继续需要采取低成本、广覆盖与高产出的发展战略。[7]政策顶层设计上,以加强初级卫生保健为导向的基层卫生服务提供应将卫生工作的模式由医疗与公共卫生服务的独立提供转为医疗、公共卫生、社会工作等多学科服务整合,工作重点从医疗服务转到疾病预防,将卫生资源从过度的医院服务转向以社区为重心的初级卫生保健服务。操作层面,在当前我国家庭医生仍较为紧缺的情形下,盲目提高家庭医生签约的覆盖率,可能导致“签约服务形式化”甚至“假签约”等问题,较为妥善的思路是优先确保医疗高需求人群及其家庭的家庭医生签约,加强家庭医生服务包设计及服务提供监管,利用当前有限的家庭医生,为医疗高需求人群提供初级卫生保健服务。
3.3 加强就诊路径和医疗质量管理,避免医疗高需求人群不合理医疗支出从文献报道来看,不合理的医疗支出普遍存在,由于医疗高需求人群服务利用频率较高,其不合理医疗支出的可能性更大,因此,如何降低其不合理医疗支出更具价值。理论而言,导致不合理的医疗支出的原因有两类:一是不合理的医疗服务提供,即医疗技术性不合理支出,如重复检查、重复用药、应门诊治疗而选择住院治疗等。[8]二是患者不合理的就诊路径,即非医疗技术性不合理支出,如盲目选择大医院、拒绝合理转诊等。[9]
面向医疗供方加强医疗质量管理,是避免医疗技术性不合理支出的重要方式。医疗服务监管部门应特别注重医疗高需求人群医疗文书的审查,通过专家评判,识别这类人群检查、用药、入院指征等的合理性,识别不合理的医疗支出,并采取对应的监管措施。与之对应,面向患者加强就诊路径管理,是有效控制非医疗技术性不合理支出的适宜路径。社区应不断加强就医观念的健康宣教,扭转患者医疗技术能解决一切健康问题的错误观念,引导居民个人和家庭认识到健康行为、健康生活方式及心理调整对健康的重要意义。同时教育患者改变对大医院医疗服务效果的“盲目崇拜”,在尊重患者择医自主权的前提下,引导患者根据自身实际的医疗需求进入优选的就诊路径,真正实现“将正确的医疗资源在正确的时间分配给正确的患者”,减少非医疗技术性不合理支出。
4 结语医疗高需求患者这一特殊群体,在欧美等医疗、医保体系较为完善的国家,已经受到普遍关注。2009年的新一轮医疗改革,主要成就之一是建立了覆盖全民的社会基本医疗保险体系。[10]但社会基本医疗保险在降低居民疾病经济负担,特别是医疗高需求患者疾病经济负担方面,并未起到显著作用,在一定程度上造成“看病贵”问题长期占据社会舆论高地。本文认为有限的医保资金,应通过优化制度安排实现“精确保障”,优先最大限度地降低医疗高需求人群的疾病经济负担。这关乎“真正的‘看病贵’群体”能否在新医改中受益,也体现中国社会经济改革成果是否为全民公正共享。此外,从发达国家医疗高需求卫生保健项目的实践经验来看,识别潜在的医疗高需求人群,优化就诊路径和医疗质量管理,加强初级卫生保健和基层卫生服务提供的整合等基本战略不能动摇,这是降低医疗费用、提高社会医疗保险保障能力的根本所在。
本研究的不足在于,医疗高需求患者这一关键概念,在国际学术界尚处于探讨阶段,本文亦未能给出十分明确的定义,且实证数据方面略显薄弱。未来的研究,应聚焦于如何界定医疗高需求患者,如何识别人群中的医疗高需求患者,并对其就诊路径、医疗费用支出特征等进行细致观察,从而为优化医疗高需求人群卫生保健策略提供更为坚实的证据。
| [1] | 谭涛, 张燕媛, 何军. 中国农村居民家庭医疗消费支出的影响因素及弹性分析[J]. 上海财经大学学报 , 2014, 16 (3) : 63–69. |
| [2] | Hong C S, Siegel A L, Ferris T G. Caring for High-Need, High-Cost Patients:What Makes for a Successful Care Management Program[J]. Issue Brief (Commonw Fund) , 2014, 19 (9) : 1–19. |
| [3] | Zulman D M, Chee C P, Wagner T H, et al. Multimorbidity and healthcare utilisation among high-cost patients in the US Veterans Affairs Health Care System[J]. BMJ Open , 2015, 5 (5) : 1–9. |
| [4] | Bleich S N, Sherrod C, Chiang A. Systematic Review of Programs Treating High-Need and High-Cost People With Multiple Chronic Diseases or Disabilities in the United States, 2008-2014[J]. Preventing Chronic Disease , 2015, 12 (12) : 1–16. |
| [5] | Feder J L. Predictive Modeling And Team Care For High-Need Patients At HealthCare Partners[J]. Health Affairs , 2011, 30 (3) : 416–418. DOI:10.1377/hlthaff.2011.0080 |
| [6] | Zulman D M, Ezeji-Okoye S C, Shaw J G, et al. Partnered Research in Healthcare Delivery Redesign for High-Need, High-Cost Patients:Development and Feasibility of an Intensive Management Patient-Aligned Care Team (ImPACT)[J]. J Gen Intern Med , 2014, 29 (4) : S861–869. |
| [7] | 刘运国. 21世纪全面开展初级卫生保健的思考与建议[J]. 中国卫生经济 , 2007, 26 (2) : 5–9. |
| [8] | 刘军强, 刘凯, 曾益. 医疗费用持续增长机制--基于历史数据和田野资料的分析[J]. 中国社会科学 , 2015, 8 (8) : 104–125. |
| [9] | 瞿婷婷, 郑倩昀, 申曙光. 医疗保险制度对参保人选择首诊医疗机构的影响研究--基于广东省G市的证据[J]. 卫生经济研究 , 2015, 3 (3) : 29–32. |
| [10] | Winnie Yip, William Hsiao. Harnessing the privatisation of China's fragmented health-care delivery[J]. Lancet , 2014, 384 (9945) : 805–818. DOI:10.1016/S0140-6736(14)61120-X |
(编辑 薛 云)





