2. 青岛市社会保险事业局 山东青岛 266071
2. Qingdao Municipal Bureau of Social Insurance, Qingdao Shandong 266071, China
对重大疾病救助机制的研究一直是国内外学者关注的焦点,重大疾病不仅严重影响患者的健康水平和生活质量,还给个人、家庭和社会带来沉重的经济负担。[1]随着近几十年来全球范围内药品费用的飞速上涨,重大疾病的药品费用占据了医疗服务支出的绝大部分,患者经济压力巨大。[2]为完善重大疾病补偿机制,健全医疗保险体系,近年来我国部分省市相继开展各具特色的试点,形成了“太仓模式”、“湛江模式”、“江阴模式”等典型模式。[3]青岛市于2012年7月率先在全国建立并实施了以特药特材救助与大额救助相结合为特色的城镇大病医疗救助制度,将基本医保“三个目录”之外、重特大疾病治疗必需、疗效显著、费用较高的药品或医用材料纳入救助范围。[4]由于该政策施行时间较短,目前大多数学者对该制度的研究局限于与国内外大病救助或补偿机制的比较[5-7],理论介绍较多,实证分析鲜见。本文基于青岛市大病救助政策的现状,从患者、医保基金角度出发,在评估大病救助政策实施成效的基础上总结这两种救助政策的实施成效,为进一步改善青岛市乃至全国重大疾病救助机制提出建议。
1 资料与方法本文所有原始数据由青岛市医保中心提供。青岛市大病医疗救助政策于2012年7月施行,由于政策存在滞后效应,且当年只有83人享受救助,因此本文选取2013年后数据较为完整的年份作为政策实施后研究对象。根据所获得的相关数据,从经济性角度测算特药特材、大额救助政策对患者的影响;从患者人均医疗费用等角度分析特药特材、大额救助政策对医保基金的影响。
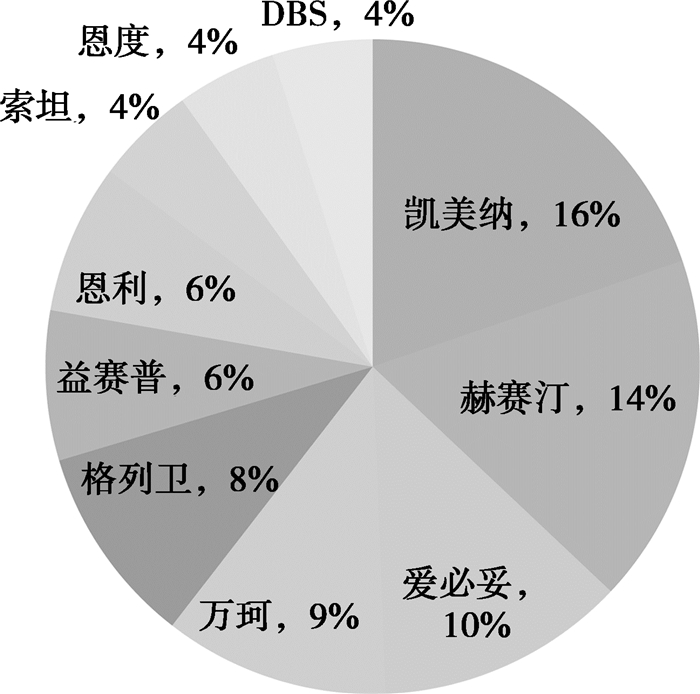
2 结果在青岛市特药特材救助费用支出排名前10的特药特材中,凯美纳救助支出最多(图 1),覆盖救助患者人数较多,故本研究选取凯美纳所针对治疗的非小细胞肺癌作为特药特材制度的代表来分析特药特材救助制度的实施成效;肝癌作为近十几年内越来越普遍的重大疾病之一,其各项治疗费用十分昂贵,在青岛市未实施大病救助政策之前,虽然患者手术及化疗等治疗费用可获得一定比例的报销,但由于其治疗费用昂贵,对于肝癌患者尤其是需要持续治疗的患者来说,个人自付费用负担沉重,故本研究选取肝癌作为大额救助制度的代表来分析大额救助制度的实施成效。在获得青岛市城镇职工医保的相应数据后,本文分别从患者和医疗保险机构两个角度对青岛市大病救助政策展开评估。
|
图 1 特药特材救助费用支出前10位药品耗材 |
从平均每位患者全年治疗总费用来看,政策实施后患者实际发生的全年人均治疗总费用与政策前(2011年)相比大幅度下降。经过医疗保险经办机构与制药企业的谈判后,凯美纳的价格下降,故患者全年的治疗总费用降低。2013年后,随着特药特材救助政策的普及,患者治疗积极性得到提高,所以2014年后患者全年平均治疗总费用有一定程度的上升。近年来使用凯美纳的患者数量逐渐趋向稳定,患者年人均治疗费用开始呈现平稳状态,治疗费用基本维持在11万元左右(表 1)。
| 表 1 政策实施前后青岛市城镇职工非小细胞肺癌患者费用情况(含凯美纳费用) |
从政策实施前后患者自付比来看,在青岛市特药特材政策推出前,患者的个人自付比高达65.83%,即个人承担99 211.48元;而在特药特材救助政策出台后,凯美纳被纳入了特药特材报销范围,由于范围外救助资金的增加,且医保基金范围内的支付比也有所上升,患者每年的自付比与之前相比大幅度下降,仅为25%左右(2013—2015年均值),即只需承担约2.5万元,降幅达到40.57%。说明救助资金能够有效减轻患者的经济负担,使医疗支出降低至家庭灾难性卫生支出的界定线(40%)以下,由此可看出,青岛市特药特材救助政策减轻患者经济负担的成效非常显著,从根本上保障了患者基本的家庭生活水平。
2.1.2 医保基金角度自青岛市特药特材政策出台后,患者人均全年治疗总费用整体呈明显的下降趋势,其中下降幅度最大的是凯美纳的费用。由于价格谈判的展开,凯美纳的价格降低,同时医药企业的赠药门槛也逐渐放低,最终使用凯美纳的费用显著下降,政策实施后降幅接近54%(表 2)。
| 表 2 政策实施前后青岛市非小细胞肺癌患者年人均治疗费用支出情况(元) |
对于“除凯美纳外其他费用”,政策实施后患者人均全年医药费(不含凯美纳)为72 707.73元,与政策前的70 633.37相比小幅上升。尽管该项费用在特药特材救助政策推出前后变动并不显著,但通过查询可得,山东省2011—2015年卫生总费用年平均增长率为14.68%,但政策后该项费用的年平均涨幅只为1.10%,并没有随山东省整体卫生费用增长而上涨,说明特药特材救助政策的实施对除特药以外其他医药费用也有一定的控费作用,能够极大地减轻医保基金的支出压力。综上所述,特药特材救助政策的实施、大病救助资金的启动使患者使用凯美纳的药品费用大幅降低,而患者其他药费或治疗费总体基本不变,因此患者医药总费用呈下降趋势。同时医保基金范围内为患者报销的其他费用却未随着卫生费用的增长而增长,说明特药特材政策对范围内医保基金能起到积极的控费作用,显著降低范围内基金支出的压力。
2.2 大额救助成效评估 2.2.1 患者角度——经济性评估由表 3可知,政策实施后平均每位肝癌患者实际发生的全年治疗费用呈稳中略升的趋势,费用基本稳定在8.5万元左右,而政策实施后患者人均自付费用与政策实施前相比则整体下降,这两类费用的变化情况表明,大额救助政策的推出能够在不增加患者个人经济负担的前提下释放患者的治疗需求,减少了患者因经济因素而中断治疗的现象发生,一定程度上提高了患者的生命质量。
| 表 3 政策实施前后青岛市城镇职工肝癌患者费用情况 |
从政策实施前后患者自付比可以看出,大额救助政策出台后患者医药费用自付比均低于政策实施前,降幅为7.13%,说明大额救助政策对肝癌患者具有一定的救助作用,减轻了患者部分的经济负担。
2.2.2 医保基金角度虽然肝癌患者的年人均治疗费用在大额救助政策实施后仍然不断上升,但其年增长幅度不大,其中“药物费用”基本保持稳定,但“除药费外其他治疗费用”却在政策实施后不断上涨,年均增长幅度为26.14%(表 4),远高于山东省2011—2015年卫生总费用年平均增长率14.68%,说明这部分费用上涨应该除整体卫生费用上涨之外,还有其他更重要的影响因素,可能的原因是青岛市医保支付方式和支付水平的设置不够完善,医疗机构存在过度医疗的倾向,社会保险经办机构对范围内医疗费用的控制存在管理漏洞等,导致大额救助政策并未能够有效缓解社会保险经办机构范围内基金支出的压力。
| 表 4 政策实施前后青岛市肝癌患者年人均治疗费用情况(元) |
本文通过对比特药特材救助政策与大额救助政策的实施成效后发现:对患者来说,特药特材救助政策降低医疗经济负担的效果更佳,具有精准救助、精准保障的特点;对医疗保险经办机构来说,由于靶向药物在治疗中具有其他药品难以替代的优势,医疗机构无法开具更昂贵的药物以获取更高利润,再加上特药特材救助政策实行医、药分开支付,医院无法将药物收入损失挪到其他部分,以此能够促进医院规范用药,从而降低医保基金范围内支出,提高基金使用效率;但大额救助政策有增加医保基金范围内支出的风险,不利于医保控费,基金使用效率低下。因此,建议将更多的能够治疗重大疾病且价格昂贵的药物纳入特药特材救助范围,以此来给予患者更多的救助与补偿。通过以上分析发现,现阶段青岛可以从以下几方面完善政策:
3.1 动态调整优化救助资金配置特药特材政策能够显著提高医保基金和救助资金的使用效率,且从目前总体运行情况看,大病医疗救助资金结余较多。因此,建议进一步优化大病救助资金的配置,合理动态调整特药特材救助资金与大额救助资金的投入比重,以提高大病救助资金的整体使用效率。
3.2 逐步完善“以特药特材救助政策为主,辅以大额救助政策兜底”的大病救助机制建议青岛市依据“以特药特材救助政策为主,辅以大额救助政策兜底”的原则健全大病救助机制,并将“特药特材救助政策”作为完善大病救助机制的重点。特药特材政策在有效实现精准救助,减轻患者经济负担,实现药品集中谈判以及医、药分开支付,充分调动多方资源等方面均表现出良好的效果;而大额救助政策的普惠性更高,是特药特材政策的必要补充,两项政策相互配合才能最大程度地发挥救助作用。
3.3 进一步扩大特药特材救助病种覆盖范围目前,特药特材救助制度已经覆盖包括肺癌、乳腺癌等恶性肿瘤,但仍存在很多特效药物尚未纳入救助范围,建议在基金可持续范围内,进一步扩大受益病种范围,同时加大与药企的谈判力度,提高特药特材救助的普惠性。
3.4 引入仿制药及竞争性产品本文通过分析青岛市特药特材保障政策发现,尽管青岛市特药特材政策涵盖的特药种类多,但其中药价相对较低的国产仿制药较少。及时引入仿制药能够大幅降低医保基金支出压力以及患者的家庭经济负担,同时还能倒逼原研企业进一步让利。此外,目前一些药品及耗材均出现了疗效一致或更好的竞争产品,引入竞争产品能够在谈判中争取更加优惠的价格及赠药方案,最终降低救助资金的支出。因此,建议青岛市逐步建立并完善特药特材的仿制药、竞争性产品准入政策,形成药价倒逼机制,最终实现特药特材的动态管理。
| [1] | 王伟. 重大疾病对贫困的作用机制及其应对策略研究[D]. 南京: 南京大学, 2013. |
| [2] | McCabe C, Bergmann L, Bosanquet N, et al. Market and patient access to new oncology products in Europe:a current, multidisciplinary perspective[J]. Ann Oncol, 2009, 20(3): 403–412. |
| [3] | 姚慧龙. 农村大病补充医疗保险制度模式比较研究[D]. 北京: 首都经济贸易大学, 2014. |
| [4] | 于子淇. 青岛大病医疗救助制度探索[J]. 中国医疗保险, 2015(8): 39–40. |
| [5] | 林苡竹, 陈文. 青岛城镇大病医疗救助项目的政策分析[J]. 中国卫生资源, 2015(3): 203–207. |
| [6] | 梁土坤, 尚珂. 青岛模式:罕见病医疗保障制度的实践与展望[J]. 社会保障研究, 2014(3): 64–73. |
| [7] | 姜日进, 于子淇. 青岛市城镇重特大疾病医疗保障的探索[J]. 中国医疗保险, 2014(7): 40–42. |
(编辑 薛 云)





