2. 复旦大学公共卫生学院 上海 200032
2. Public Health School of Fudan University, Shanghai 200032, China
随着我国公立医院改革深入推进,合理调整医疗服务价格成为公立医院补偿的重要渠道。近年来国家相关部委发布了一系列医疗服务价格改革政策,逐步明确了我国医疗服务价格改革的方向和要求。2015年5月6日,《国务院办公厅关于城市公立医院综合改革试点的指导意见》明确提出将公立医院补偿由服务收费、药品加成收入和政府补助三个渠道改为服务收费和政府补助两个渠道。2015年10月27日,国家卫生计生委、国家发展改革委、财政部、人力资源社会保障部以及国家中医药管理局制定的《关于控制公立医院医疗费用不合理增长的若干意见》提出降低大型医用设备检查治疗价格,合理调整提升体现医务人员技术劳务价值的医疗服务价格,通过降低药品耗材费用和加强成本控制,留出空间用于调整医疗服务价格。2016年7月1日,国家发展改革委、国家卫生计生委、人力资源社会保障部、财政部联合发布《推进医疗服务价格改革的意见》,要求积极稳妥推进医疗服务价格改革,逐步建立分类管理、动态调整、多方参与的价格形成机制,到2020年逐步建立以成本和收入结构变化为基础的价格动态调整机制,基本理顺医疗服务比价关系。然而,我国尚缺乏有效的医疗服务价格动态调整模式,各地缺乏有约束力的价格调整政策和方法学模型,部分地区10多年未调整医疗服务价格,少数地区采用3~5年的调整周期,没有形成与居民消费价格指数(CPI)挂钩的增长机制。[1]如何科学有序地进行调整,如何确定调价项目和幅度是我国当前需要解决的重要研究课题。
20世纪90年代,美国率先建立了基于以资源为基础的相对价值(Resource-based relative value scale,RBRVS)支付体系,之后在全球多个地区推广应用。美国每年进行价格动态调整,形成了较成熟的医疗服务价格调整模式和方法。本文深入分析美国医疗服务价格动态调整的改革经验,归纳提出其医疗服务价格调整的发展模式,并提出了我国医疗服务价格动态调整的政策建议,为我国建立医疗服务价格动态调整机制提供理论支撑。
1 美国医疗保险及医疗服务价格改革历史美国实行以商业医疗保险为主的混合型医疗保险制度。医疗保险类型包括私人保险、老年医疗保险(Medicare)、医疗救助保险(Medicaid)、军人和印第安人保险、政府工作人员的医疗保障和无保险人群等。[2]其中,Medicare服务对象是65岁以上的老人或者符合一定条件的65岁以下的残疾人或晚期肾病患者,是美国最重要、惠及面最广的公共医疗保险,其包括四个部分,住院保险(Part A)主要覆盖住院费用、专业护理、家庭护理及临终护理等,主要依赖于税收支付;补充性医疗保险(Part B)由投保人每月缴纳保费,该保险主要保障住院保险没有覆盖到的项目,以门诊项目为基础,主要包括门诊的医生和护理服务、物理疗法、疫苗接种、输血、肾透析等,医疗服务目录价格支付主要是由该部分完成;医保优势计划(Part C)主要是由私立保险机构开展,包括健保组织计划(Health Maintenance Organization, HMO)、特约医疗组织计划(Preferred Provider Organization, PPO)、医疗保险看病付费计划(Private Fee-for-service insurance Plan)等,投保人参保可以获得前两部分(Part A和Part B)不包括的项目,如处方药、牙科保健、视力保健等。处方药计划(Part D)主要是处方药物保险,由私人保险公司提供。[3]支付方式方面,美国的医保支付模式为医生以按项目付费、工资和按人头付费为主,医院以疾病诊断相关分组(Diagnosis Related Groups,DRGs)为主。其中,医生支付主要依据由Part B部分的医疗服务价格目录。
20世纪80年代,美国面临医疗总费用持续增长及基层医生薪酬水平低等一系列问题,开始探索转变原有的医生支付模型。1984年之前,Medicare对医生的支付主要基于医生团体“惯例、经常的、合理的”医疗费用,代表医生开展某个医疗服务项目的实际费用或其平均值。[4]之后,美国医保财务管理局(Health Care Financing Administration, HCFA)委托美国哈佛大学萧庆伦教授开展了新的医疗服务项目支付模型探索,研究提出的以资源为基础的相对价值模型(Resource-Based Relative Value Scale,RBRVS)主要包括三个部分:工作时间和强度、运行成本(包括医疗责任险)以及医生培训的机会成本。研究者在测算460项医疗服务项目的基础上外推估计建立了所有医疗服务项目相对价值。1989年美国国会批准了新的支付模型,1992年美国医疗保险和救助服务中心(Centers for Medicare &Medicaid Services, CMS)正式运行,涵盖了7 000多项医疗服务项目。[5]
CMS实施RBRVS支付系统要素略不同于研究提出的模型,其未包括医生培训机会成本。该支付模型主要包括三个核心参数,分别为各医疗服务项目所消耗资源的相对价值点数(Relative Value Unites, RVU)、变换常数(Conversion Factor,CF)以及地区成本调整系数(Geographic Practice Cost Index,GPCI)。[6]其中,每个RVU值由三部分组成,一是工作量点数(Work RVU),测算包括工作时间、工作强度、技术难度、工作压力等;二是成本点数(Practice Expense RVU),包括办公设备、非技术人员、器械耗材等成本费用;三是医疗责任险点数(Professional Liability Insurance RVU),三者的权重分别为52%、44%及5%。[7]总的RVU值是三个部分分别乘以GPCI后的总和。根据执业地点不同,每个医疗服务项目可有两个总的RVU值。总的机构点数值(Facility Total RVU)主要指在医疗机构中开展诊疗的总点值,总的非机构点值(Non-Facility Total RVU)主要是指在诊所、医生办公室等开展诊疗的点值总额。变换常数由美国联邦医保中心按照每年的财政预算及整体医疗服务量计算得出,即每点的价格。
RBRVS支付系统也存在一些问题和争议,表现在以下几个方面:一是RVU值设定有偏差,需要更多数据支撑。RUC通常组织有几十位医生调查,样本量较小,且医生主导报告的数据可能存在偏倚,使得部分项目存在高估或低估等。近年来美国CMS开始发起其他机构开展相关调查以完善数据。[8]二是不同学科间不平衡。如基层医疗技术同外科等其他程序性技术RVU值一直存在较大差异,不利于基层卫生发展。三是实验室及诊断支付及编码不合理。2006年美国引入多个程序支付递减(Multiple procedure payment reduction, MPPR)政策,对CT、磁共振等同一个病人多次检查时对价格最高项目支付全额,其他项目进行折扣支付,使得2006—2013年该类技术支付降低12亿美元,引起了该学科医师及相关学会的广泛争议。[9]
2 美国医疗服务价格动态调整机制及发展趋势美国每年发布新的医疗服务价格目录(Medicare Physician Fee Schedule,MPFS), 以反映新增项目和需要调整的项目,并建立相应的相对点值。每5年对全部目录进行修订一次。[10]美国医疗服务价格动态调整具有较成熟的管理运行模式,下面分别从参与主体、动态调整流程及调整进展进行简要概述。
2.1 由医学专业团体为主的多方参与模式美国相对价值更新委员会(Relative Value Scale Update Committee,RUC)是医疗服务价格项目及价格调整的重要机构。该委员会由31个成员组成。其中,21个席位由各大临床专科代表组成,4个轮换席位(每2年调整一次)分别有2个内科亚专科,1个社区和1个其他亚专科组成,5个席位由相关委员会或机构组成,包括美国医学会、项目编码组、骨科协会、成本委员会及医学专业咨询委员会(非医生),另外1个为主席席位。委员会主要负责每年更新调整Work RVU,近几年也逐步开展成本点数的更新。[11]
美国相对价值更新委员会的咨询委员会(Advisory committee)由122个美国医学会专科代表组成,主要参与医疗服务项目编码的内涵设定,Work RVU要素调查及修订项目提议,但咨询委员会无投票决定权。
美国CMS主要负责接收或修订相对价值更新委员会提议,并接受公众评论,以及新版目录的发布和实施。
2.2 有序的动态调整流程和机制美国相对价值更新委员会通过组织项目编码、点数测算及审议投票,有序推进了美国医疗服务价格的动态调整。[12]从流程来看,首先,美国相对价值更新委员会接受到新项目申请后,安排相应委员会拟定项目编码和项目内涵;其次,组织各专业委员会进行项目点数的调查测算,包括工作点数,如工作时间、技术难度及风险程度等,以及机构成本或非机构成本点数。再次,组织31个委员会代表对形成各项目点数进行投票表决。最后,将结构报送CMS进行审议和公布(图 1)。总体来看,流程充分发挥了专业团体和各方力量,决策具有一定的科学支撑。
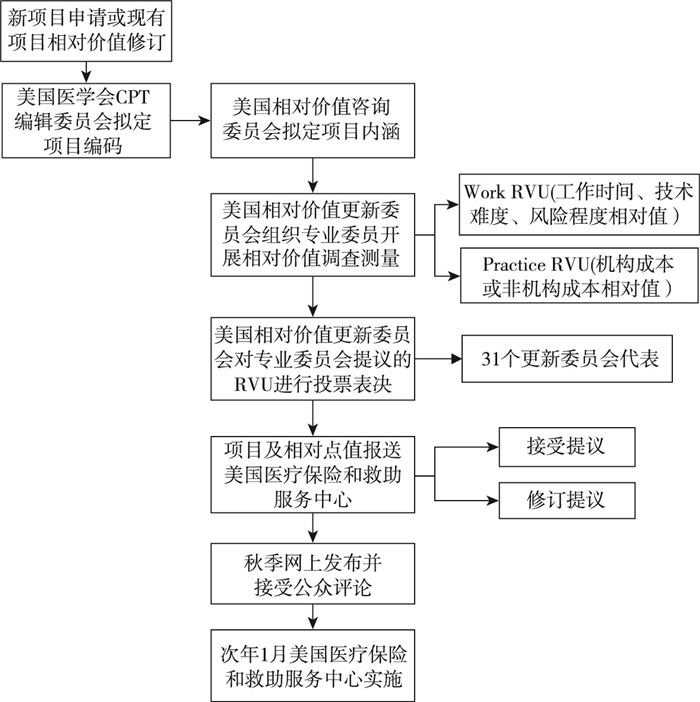
|
图 1 美国医疗服务价格动态调整流程 |
美国医疗服务价格调整采用总量平衡原则[13],即当增加部分项目的点数时要降低其他项目的点数,从而保持预算平衡。具体调整方法是通过每年动态调整CF值。影响CF值的主要因素有保险增长率(Medicare Economic Index,MEI),可持续增长率(Sustainable Growth Rate,SGR)。其中,MEI主要测算医生执业成本及工资的通胀情况。1997年美国为控制医疗费用增长,在通过的平衡预算法案中引入可持续增长率(Sustainable Growth Rate,SGR)[14],SGR主要通过设定目标支出总量,比较实际医疗费用支出与目标支出差距来调整医疗服务价格支付总量。SGR设定主要依据4个因素:医疗服务价格,保险覆盖人群,美国GDP增长率,变化的政策和法律框架下的医疗服务费用。通常SGR以美国GDP增长率为基准,避免医疗费用增长超过GDP增长率。美国以1996年的医疗费用总额为基数进行SGR测算。[15]总体来看,2001年以前SGR发挥了较好的控制作用,2001年以后卫生总费用长期超过目标值,使得CMS每年减少医疗服务支付总额,如2015年为21.2%。这引发了美国医学会等医疗团队的一致反对和抵制。2015年4月,奥巴马签署一项法案(Medicare Access and CHIP Reauthorization Act, MACRA)[16],正式废除了SGR控制机制。
从实际调整数据来看,1994—2010年美国共调整2 768项医疗服务项目。其中,新增项目1 414项,调整现有项目1 063项,平均每年调整162项。调整的项目主要由美国医疗服务项目更新委员会提出,委员会提出的相对点数平均值高于CMS最终实际支付价值,具体来看,CMS接受了87.4%工作量点数,降低了10.8%,提高了1.8%。[17]
2.3 美国医疗服务价格改革趋势20世纪90年代以来,美国卫生总费用快速增长,2016年占GDP的比例为17.6%。SGR机制没有很好发挥直接控制费用的作用。按项目付费支付系统促进了更多医疗服务而非健康结果,不符合美国基于价值的发展理念。CMS从2006年开始试点基于价值的购买支付机制,积累基于价值支付经验和评估其改革效果。[18]从近年来的改革法案来看,美国将逐步以价值和质量的支付模式替代按服务收费(fee-for-service)模式。在废除可持续增长率挂钩机制后,MACRA法案提出在2015—2019年间,将保持每年0.5%的支付增长率,2020—2025年间保持支付总额不变。2026年后将实行两种新的医疗服务价格支付系统。一种为全新的优化奖励付费系统Merit-based incentive payment system(MIPS)。该系统是在传统按项目付费的基础上,纳入医疗质量(Clinical quality)、医疗适用性(Meaningful use)、资源合理性(Resource use)和绩效提升(Practice improvement)评分指标,而保险公司依此评分调整保险赔付金额。[19]替代支付模型(Alternative Payment Models,APM)则完全不同于按项目付费,MACRA法案规定对加入APMs的医生每年给予5%的支付津贴,并且不受基于绩效的激励支付体系(MIPS)的限制。目前,美国30%的联邦医疗保险支付是通过替代支付模式(APMs)。美国卫生和福利部计划在2018年将该比例提高到50%。[20]
3 我国医疗服务价格动态调整问题及改革建议2014年以来,我国已有约20多个省、市先后开展了医疗服务价格调整工作。各地调整的特点包括以下几个方面:(1) 坚持总量控制,结构调整,医疗服务价格调整同取消药品加成政策联动;(2) 提升技术劳务价值,降低检查及检验类价格;(3) 逐步采用“打包”收费,分级分类定价。[21]但总体来看,我国尚缺乏科学的医疗服务项目定价和调整机制,国内缺乏有效可借鉴的发展模式,下面结合美国医疗服务价格动态调整模式及经验和我国医疗服务价格存在的问题,综合提出完善我国医疗服务价格改革的政策建议。
3.1 建立多方参与的医疗服务价格动态调整模式,充分发挥专业团体力量当前,全国医疗服务价格调整主要由各省物价或卫生行政部门主导。多数地区价格调整由物价局或卫生行政部门制定价格后,听取医生团体及各方意见后发布实施。医生专业团体在医疗服务价格制定过程中参与度不够,这使得当前的医疗服务价格目录脱离了临床实际,在项目设定、内涵制定以及计价单位等方面同临床不适应,价格调整流程和机制不通畅。建议我国借鉴美国医疗服务价格调整流程和模式,建立由各专业学科代表、物价、医保、卫生计生委等行政代表、医学会及研究机构代表组成的医疗服务价格委员会,由各委员会代表组织各专科每年动态提议建议调整和修订项目,并同第三方研究机构合作开展相关医疗服务项目价值测算,物价组织专家进行审议确定价格,医保开展预算影响分析和实施,形成我国有序科学的动态调整发展模式。
3.2 建立医疗服务项目标化点值体系,加强医保支付标准建设我国医疗服务项目价格尚缺乏科学的形成机制。一是定价主要考虑器械和耗材等物耗因素[22],未能体现技术劳务价值。二是定价主要依靠专家咨询和参考周边省市价格,缺乏系统、科学的价格测算和形成机制。[23]这使得我国医疗服务项目比价关系不合理,同实际运行成本差距大。另外,我国医疗服务价格没有区分技术劳务和物耗成本价值,没有形成科学的标化点值体系。建议参考国内标化价值方法学体系[24],各地探索测算医疗服务项目标化价值(总点数),建立工作点数、成本点数数据库,明确各项目价值构成。通过转换系数将医保和医疗服务价格点数进行挂钩,以实现总额控制的目标。同时,结合医疗服务行业发展特点,科学设定增长率,形成有利于医疗卫生事业发展的报销支付机制。
3.3 逐步转变现行按项目支付模式,逐步建立DRGs和按绩效付费机制当前,我国门诊和住院均以按项目付费为主,医疗机构通过服务量获得补偿和激励,这使得我国过度医疗广泛存在。美国及国际经验表明,按项目付费从总体上看不利于控制医疗费用增长,住院实行DRGs已成为国际主流模式。美国率先引入的绩效付费理念和模式是对当前按项目付费的修正,已成为国际改革的热点和发展趋势。建议我国制定医疗服务价格改革路径表,探索从部分医疗服务项目进行试点,纳入质量、效果等绩效指标,控制技术的不合理使用,进而控制医疗费用的不合理增长。
| [1] | 刘晓黎, 刘华林, 李睿. 按项目付费体系下对我国医疗服务价格问题的思考[J]. 中国医药导报, 2013(11): 157–159. DOI:10.3969/j.issn.1673-7210.2013.11.058 |
| [2] | 袁伟. 美国医疗保险制度考察报告[J]. 中国医疗保险, 2015(10): 68–71. |
| [3] | 中华人民共和国财政部国际司. 美国医疗保险制度介绍[EB/OL]. (2013-12-13)[2016-08-20]. http://gjs.mof.gov.cn/pindaoliebiao/cjgj/201310/t20131025_1003317.html. |
| [4] | 段云峰, 王小万. 美国Medicare临床检验费用支付方式的变革[J]. 《国外医学》卫生经济分册, 2002, 19(2): 56–59. |
| [5] | Beck D E, Margolin D A. Physician coding and reimbursement[J]. Ochsner J, 2007, 7(1): 8–15. |
| [6] | Baltic S. Pricing medicare services:Insiders reveal how it's done[J]. Managed Healthcare Executive, 2013(8): 28–40. |
| [7] | Maxwell S, Zuckerman S. Impact of resource-based practice expenses on the Medicare physician volume[J]. Health Care Financ Rev, 2007, 29(2): 65. |
| [8] | Department of Health and Human Services Office of the Secretary. Notice:agency information collection activities; proposed collection; public comment request[J]. Fed Regist, 2013, 78(30): 10174–10175. |
| [9] | Analysis of the multiple procedure payment reduction policy, 2006-2013, Analysis by the Moran Company. American College of Radiology[EB/OL] [2016-08-04]. www.acr.org//media/ACR/Documents/PDF/Economics/Medicare/MPPR_Analysis_081910.pdf |
| [10] | American Medical Association. The Medicare physician payment schedule[EB/OL].[2016-08-04]. www.ama-assn.org/ama. |
| [11] | American Medical Association. The RVS Update Committee[EB/OL].[2016-08-04]. http://www.ama-assn.org/ama/pub/physician-resources/solutionsmanaging-your-practice/codingbilling-insurance/medicare/theresource-based-relative-value-scale/the-rvs-update-committee.page |
| [12] | Amanjit Baadh, Yuri Peterkin, Melanie Wegener, et al. The Relative Value Unit:History, Current Use, and Controversies, Current Problems in Diagnostic Radiology[J]. 2016, 45(2):128-132. |
| [13] | Laugesen M J. The resource-based relative value scale and physician reimbursement policy[J]. Chest, 2014, 146(5): 1413–1419. DOI:10.1378/chest.13-2367 |
| [14] | Uwe Reinhardt. The little-known decision-makers for Medicare physician fees[EB/OL].[2016-08-04]. www.economix.blogs.nytimes.com/2010/12/10/the-little-known-decision-makers-for-medicarephysicans-fees |
| [15] | Cadish L A, Richardson E E. The End of the Medicare Sustainable Growth Rate[J]. Obstet Gynecol, 2015, 126(3): 613–616. DOI:10.1097/AOG.0000000000001014 |
| [16] | Hirsch J A, Harvey H B, Barr R M, et al. Sustainable Growth Rate Repealed, MACRA Revealed:Historical Context and Analysis of Recent Changes in Medicare Physician Payment Methodologies[J]. AJNR Am J Neuroradiol, 2016, 37(2): 210–214. DOI:10.3174/ajnr.A4522 |
| [17] | Miriam J, Laugesen, Roy Wada, et al. In Setting Doctors' Medicare Fees, CMS Almost Always Accepts The Relative Value Update Panel's Advice On Work Values[J]. Health Affairs, 2012, 31(5): 965–972. DOI:10.1377/hlthaff.2011.0557 |
| [18] | VanLare J M, Conway P H. Value-based purchasing-national programs to move from volume to value[J]. New England Journal of Medicine, 2012, 367(4): 292–295. DOI:10.1056/NEJMp1204939 |
| [19] | Manchikanti L, Staats P S, Boswell M V, et al. Analysis of the carrot and stick policy of repeal of the sustainable growth rate formula:the good, the bad, and the ugly[J]. Pain Physician, 2015(18): 273–292. |
| [20] | McCurdy D A, Carder-Thompson E B, Cody D A, et al. President Signs MACRA:Permanently Reforms Medicare Physician Reimbursement Framework, Includes Other Medicare Payment, Program Integrity, and Policy Provisions[EB/OL].[2016-08-04]. www.reedsmith.com/Congress-Approves-MACRAPermanently-Reforms-Medicare-Physician-Reimbursement-Framework-Includes-Other-Medicare-Payment-Program-Integrity-and-Policy-Provisions-04-16-2015/ |
| [21] | 金春林, 王惟, 龚莉, 等. 我国医疗服务项目价格调整进展及改革策略[J]. 中国卫生资源, 2016(2): 83–86. |
| [22] | 胡天天, 刘丹, 罗桢妮, 等. 县级公立医院医疗服务价格体系改革方略[J]. 中国卫生经济, 2015, 34(5): 58–60. |
| [23] | 张慧, 于丽华, 张振忠. 我国医疗服务项目定价方法探析[J]. 中国卫生经济, 2014, 33(7): 61–62. |
| [24] | 王海银, 金春林, 王惟, 等. 上海医疗服务价格比价方法体系构建[J]. 中华医院管理杂志, 2015, 31(8): 635–638. |
(编辑 刘博)





