人群健康排名可以被许多部门用于不同用途。这些潜在的用途主要包括两个方面:一是帮助制定策略,从意识、动机层面改善健康结果。第二是建立广泛的责任感和多部门协作需求。对人群健康排名体系的建设者来说,这种基于排名的新绩效制度需要有力研究证据来确定健康决定因素与健康结局的因果关系和相对贡献,以及相关干预措施的效果。最后,人群健康排名的应用者、倡导者必须进一步将公众对排名的回应转化为建设性的政策发展意见。[1]本文主要围绕当前在美国应用较广的基于州、县的人群健康评价体系,即美国健康排名(America's Health Rankings, AHR)和美国县健康排名(County Health Rankings, CHR)的指标体系内容和构建方法进行介绍和比较,以及各指标的权重赋值方法,为建立我国健康城市及健康村镇指标体系提供参考。
1 美国(县)健康排名指标体系简介 1.1 美国健康排名指标体系美国健康排名(AHR)于1989年10月发布试点报告,而后依照反馈对内容和方法进行了重大修订,于1990年发布第一份基准版评估报告。1999年起AHR报告由联合健康基金会(United Health Foundation, UHF)和美国公共卫生协会(American Public Health Association, APHA)合作出版,报告名称几经修改,2005年正式更名为America's Health Rankings。它是运行时间最久的,以“州(State)”为数据收集单位,评价一个国家的健康状况的评估体系。[2] AHR的制定遵循了WHO对健康的定义:即健康是在身体上、精神上、社会适应上完全处于良好的状态,而不仅仅是没有疾病或病弱。在过去26年中,其评估模型一直在不断改进,其理论假设为健康决定因素直接影响健康结局。当下,健康决定因素指标得分占总得分的3/4,健康结局指标得分占总得分的1/4。健康决定因素包括行为、社区和环境、政策和临床诊疗因素。AHR每年发布多份报告,一份报道一般人群的健康状况(Annual Report)[3],另一份报告则重点关注65岁及以上老年人的健康状况(Senior Report)[4];2016年开始AHR又针对妇女、儿童和军人这些特殊群体分别出版了两份报告[5, 6]。AHR宣传语为:“我们每个人都应该继续注意改正不健康行为,并成为家庭、朋友圈、工作场所以及社区的领导者”。它设立的终极目标是通过公布各州的健康排名刺激个人、当局官员、医生、公共卫生医师、雇主、教师和社区行动起来,提高人群健康。[7]
1.2 县健康排名体系威斯康星大学人口健康研究所(University of Wisconsin Population Health Institute)和罗伯特·乌德·约翰逊基金会(Robert Wood Johnson Foundation)共同制定了美国县健康排名(CHR),自2010年起,CHR每年发布一份报告,对美国境内超过3 000个县的人群健康状况进行评估和排名。[8] CHR是在2003年—2008年威斯康星县健康排名(Wisconsin County Health Rankings, WCHR)的基础上,将应用范围扩大到全国发展而来。CHR指标体系同样包括健康结局和健康决定因素。[8, 9]每个县的人群健康状况由模型算法计算总分,并根据总分在州内进行排名。它的主要目标是通过吸引媒体和政策制定者的关注,动员全社区进行健康行动。
1.3 美国健康排名、县健康排名指标体系的比较图 1展示了AHR和CHR的应用模式,二者设立目标和应用模式相似,通过各自模型,利用收集的州级、县级数据计算复合得分,公布排名,从而提高各方的关注,促进健康行动。如表 1所示,AHR和CHR最主要的区别是二者数据收集、评价维度和指标不同,AHR数据收集、分析和评价的单位为“州”,包括26个核心指标;CHR数据收集、分析和评价的单位为“县”,包括35个核心指标。AHR依据不同特征人群的主要健康影响因素、健康结局及适用的卫生策略不同的原则,按照人群特征划分为成人、老年人、妇女、儿童和军人,分别发布评估报告;而CHR的优势在于将行政区划细分到县,对每个县内的人群健康进行评估,可有效减少区域间的异质性,依据其报告而产生的卫生政策可更为精准,更方便管理目标人群。
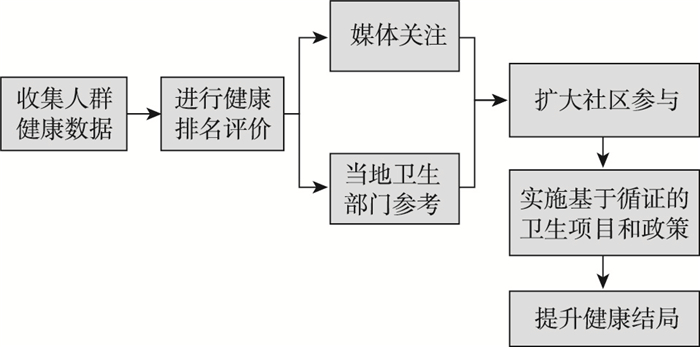
|
图 1 美国健康州、县评价指标体系的应用模型 |
| 表 1 AHR与CHR的异同 |
AHR指标体系分为两大部分,即健康决定因素和健康结局,前者又包括健康行为、社区环境、政策和临床诊疗。AHR以州为测量和评价单位,比较州与州之间所有人群的健康状况,其测量指标主要来源于美国行为危险因素监测数据。图 2列出了AHR年度报告的核心测量指标以及数据来源(以下所有指标适用于65岁以下成年人)。
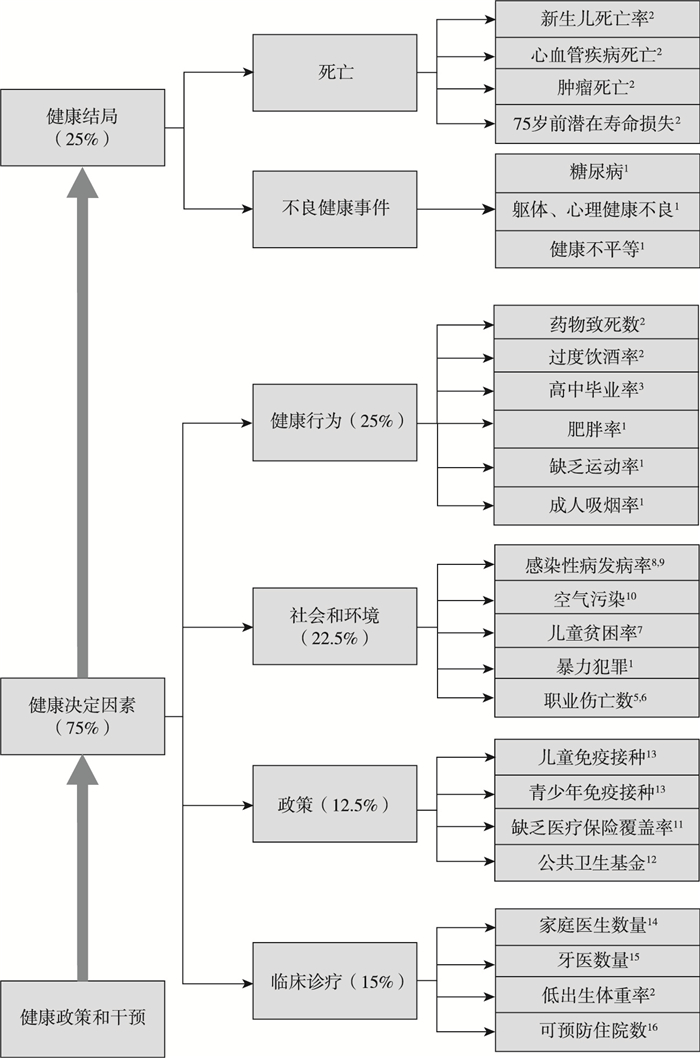
|
数据来源(AHR 2016年度报告):1.行为危险因素监测系统(CDC); 2.美国统计局; 3.美国教育统计中心; 4.美国联邦调查局; 5.致命职业伤害人口普查(劳工统计局); 6.美国经济分析局;7.美国人口普查局; 8.HIV/AIDS, 病毒性肝炎, 性传播疾病和结核预防(NCHHSTP)数据库(CDC);9.传染病发病和死亡周报(CDC); 10.美国环保局; 11.社区调查; 12.健康信任项目(非营利组织); 13.美国免疫调查; 14.美国医学会; 15.美国牙医学会;16.Dartmouth卫生图集 图 2 AHR指标体系及数据来源 |
CHR从健康结局和健康决定因素两个层面的指标来评价各县的人群健康状况。健康结局的评价维度主要包括生命长度和生命质量两项,健康决定因素的评价维度包括健康行为,临床诊疗,社会和经济学因素与自然环境四项,每个维度又包括具体的可测量指标。图 3展示了CHR指标体系的核心指标,权重分配及数据来源。CHR还包括如下补充测量指标,即健康结局(糖尿病,HIV患病率,年龄调整的过早死亡率,新生儿死亡率,儿童死亡率);健康行为(不安全食品,健康食物获取途径有限,机动车死亡,药物致死);临床诊疗(成人保险未覆盖率,儿童保险未覆盖率,医疗花费,因费用问题无法从医);社会和经济学因素(平均家庭收入,儿童免费午餐获取资格,杀人率)。健康排名的依据仍为核心指标,以上补充指标不作为排名依据。
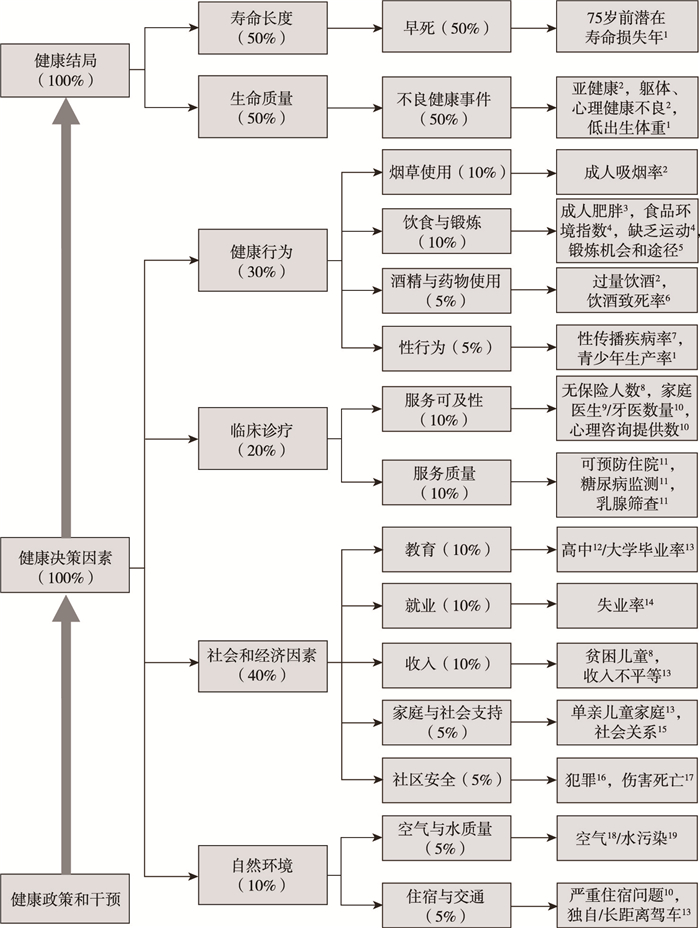
|
数据来源(CHR 2016年度报告):1.国家卫生统计中心;2.行为危险因素监测系统(CDC);3.糖尿病监测数据库(CDC);4.食品与环境数据库;5.美国人口调查局;6.死亡分析报告系统;7.HIV/AIDS, 病毒性肝炎, 性传播疾病和结核预防(NCHHSTP)数据库(CDC);8.小面积健康保险覆盖估计;9.美国医学会;10.美国供给-识别文件(NPI);11. Dartmouth卫生图集;12.ED facts; 13.美国社区调查;14.美国劳动统计局;15.县业务模式;16.美国联邦调查局;17.公共卫生数据(CDC);18.环境公共卫生监测网络;19.饮用水安全信息系统;20.综合住房负担能力策略数据 图 3 CHR指标体系及数据来源 |
在确定指标评价体系的内容之后,下一步是确定各项指标的权重以及合适的测量手段,以计算排名。AHR和CHR的方法学类似,应用流程均为:收集数据(健康决定因素、健康结局),数据标准化计算Z-score,清除异常值、赋予权重、计算各指标得分,加权得分、排名。
3.1 标准化得分因为测量指标包括不同的量度,如百分比,率等,因此需要对各项指标进行标准化后纳入模型。各项指标得分标准化为Z-score:
(1) Z=(州值)-(全国平均值)/(各州的标准差)
(2) Z=(县值)-(某州内平均值)/(某州内各县的标准差)
(1) 为AHR标准化得分计算方法。Z-score为正值表示该项指标高于该美国的平均水平。Z-score为负值表示该项指标低于美国的平均水平。(2)为CHR标准化得分计算方法。Z-score为正值表示该项指标高于该州内所有县的平均水平。Z-score为负值表示该项指标低于该州内所有县的平均水平。
对于大部分测量指标而言,Z-score越高,代表健康状况越差,但有些指标的Z-score越高,代表健康状况越好。这时需要对这些指标进行换算,将Z-score×(-1)后纳入方程。
3.2 指标权重赋值AHR报告中直接给出各指标的权重分配,而CHR的权重确定则是在对AHR借鉴基础上,综合考虑了文献综述,其他研究的权重,模型拟合各部分对健康结局变化的贡献度以及实用性角度(指标可干预性,可获得性,可靠性,社会动员性)给出多种权重方案,并对各权重方案进行敏感性分析,并从专家获得反馈,最终确定CHR的指标权重赋值方案。[10]其指标选取及模型拟合过程包含以下过程,首先通过因子分析筛选代表性的变量,并将变量(三级指标)归类(到二级、一级),通过此步骤筛选三级指标,减少指标数量;然后将数据代入六个多元线性回归模型确定各指标权重,在模型一中将每个三级指标Z得分与健康结局Z得分进行线性回归分析,将各三级指标Z得分作为自变量,健康结局整体Z得分作为因变量,判断各因素是否都与结局变量相关,通过此步骤再次筛选三级指标。在模型二中,将每组健康决定因素内的三级指标赋予相同的权重,计算每组Z得分,自变量为每组健康决定因素的Z得分,因变量为健康结局Z得分,以此探究各组健康决定因素对健康结局的影响,得出一级指标的权重。在模型三至模型六中,分别在健康决定因素的四个组内做回归分析,判断组内各三级指对健康结局的贡献。计算每项指标在组内相对于其他指标的贡献比,乘以该组的权重,即得出每项三级指标权重。
3.3 综合得分、计算排名综合得分=∑wi Zi
Wi表示某项指标的权重,Zi表示该项指标的得分。综合得分是各种指标加权值相加之和。最后即通过综合得分来评价州或县在全国或全州内的健康排名。
4 讨论 4.1 AHR、CHR指标体系的应用CHR与AHR均为美国应用较广的健康评价指标体系,CHR的评价层级定位在县,因此评价精度更高,而AHR则针对不同人群分别发布了报告,对于人群分层和特殊人群的关注更好。AHR对成人(一般人群)和老人,妇女和儿童(特殊人群)均有研究,但区域分层较粗糙;CHR对人群没有分层和界定,但区域分级较为细致。因此AHR在对特殊人群制定健康教育和健康促进策略时更具优势,而CHR因对地区划分更为细致,方便分地区进行健康教育和健康促进。
通过文献回顾,发现CHR引起了较多学术探讨,大多数研究针对CHR指标体系的适用性在不同地区进行了验证,有研究将CHR的35个指标转换为4个健康决定因素复合得分和1个健康结局复合得分,运用层次线性回归模型运算得出健康因素对健康结局的贡献度分别为:社会经济因素47%,健康行为34%,临床诊疗16%,物理环境3%[11],该研究为健康投资的优先次序提供了依据,即对人群健康最大的投资应放在社会经济学因素和健康行为上。但有研究认为CHR低估了环境因素对健康结局的贡献[12]。另有研究发现,一半以上的健康结局改变来自于州级而非县级的变异,县的健康决定因素数据的误差对健康结局影响的偏倚较小。[13]CHR中仅有县级的成人肥胖指标,宾夕法尼亚州的一项研究将CHR得分与当地的儿童超重或肥胖率进行关联分析,发现CHR得分较低的县,其儿童超重或肥胖率较高,成人指标与儿童肥胖有显著的相关性,这证明CHR对评价儿童肥胖也有应用价值。[14]另外一项横断面研究对比城市和农村CHR数据发现,二者主要区别在于死亡率和临床诊疗的差距。[15]CHR分别在各州内发布排名,这样做的原因是除一些指标在州与州之间不具有可比性之外,另外一个原因是,通过促进各县与临近县间的比较,更利于自身的提高改进。同时,该指标体系提供了全国范围内每个指标排名前10%的县,以起到激励作用。
4.2 AHR、CHR指标体系在我国的适用性我国公共卫生数据和各级卫生系统可直接获得约半数的AHR和CHR测量指标数据。可获得AHR指标包括:新生儿死亡率、心血管疾病死亡率、肿瘤死亡率、糖尿病患病率、药物致死数、高中毕业率、感染性疾病发病率、空气污染、暴力犯罪、儿童免疫接种、青少年免疫接种、医疗保险覆盖率、家庭医生数量和牙医数量,可获得AHR指标共14个,占总指标数的53.8%(14/26)。可获取的CHR健康结局指标为75岁前潜在寿命损失,占健康结局总权重的50%;可获取CHR健康决定因素指标包括饮酒致死率、性传播疾病率、青少年生产率、无保险人数、家庭医生/牙医数量、糖尿病监测、乳腺癌筛查、高中/大学毕业率、失业率、犯罪、伤害死亡和空气污染,可获取指标占健康影响因素总权重的42.5%,可获得CHR指标数共15个,占总指标数的42.9%(15/35)。从指标的获取度来看,AHR比CHR稍高,但总体可获得指标数相近。我国卫生政策和策略制定与实施的基本单位是县,若以县为健康村镇评价体系评价的单位,CHR与其评价的行政区划维度相似。
4.3 AHR、CHR对我国构建健康城市和健康村镇建设评价体系的启发随着健康中国2030战略规划的提出,我国将健康以及健康城市、健康村镇的建设放在发展战略的优先位置,健康城市和健康村镇的评价指标体系也有待于持续完善。AHR和CHR对我国健康城市和健康村镇的评价指标体系建设具有重要的借鉴意义。
首先,该指标体系将人群健康的指标提炼为两类:健康结局和健康决定因素,前者表示人群健康的现状,后者可对人群未来健康结局有预测作用,如此分类有利于大众的理解。同时,对政策决定者来说,利于对辖区人群健康现状及未来趋势进行把握。目前,我国健康城市、健康村镇、健康促进区县的建设处于起步发展阶段,2016年7月,经国务院同意,全国爱国卫生运动委员会正式发布了《关于开展健康城市健康村镇建设的指导意见》,明确了我国健康城市和健康村镇建设的重点领域为营造健康环境、构建健康社会、优化健康服务、培育健康人群、发展健康文化,全面概括了区域健康发展的目标,对我国健康城市和健康村镇建社的评估提供了基本的框架。这五个维度体现了美国健康州县评价中的健康结局与健康危险因素的逻辑关系,我国健康城市/村镇建设的是通过健康环境、健康服务、健康文化和健康社会的构建和改善,其根本目标仍是培育健康人群,实现全民健康水平的提高。因此,在我国健康城市/村镇评价体系中可参照美国健康州郡基于健康结局和危险因素理论的相似方法,构建模型进行权重研究。然而,开放共享的数据资源是健康州郡排名研究的基础,而我国在大型数据共享方面存在不足,人群健康、医疗服务、环境、健康行为、健康素养、健康保障等信息均存在数据孤岛的现象,导致了利用数学模型法进行权重研究存在一定的困难。
第二,AHR和CHR均将指标综合评分转化为排名(Ranking),这为地区间的横向比较,以及不同时期的纵向比较提供了便利;个人或单位会规避羞辱并提高其声誉,这是Hazelkorn提出羞辱式治理(naming and shaming)的理论依据,该理论被证实可积极影响教育行为,提升高等教育的质量[16],与之类似,在健康领域,将地域人群健康予以评价后进行定期排名,公开比较,具有时效性和公开性,这无疑可以提高辖区内公众的健康意识,极大地激发政府和公众采取增进健康水平的行动。
近几年,我国各地区积极开展了健康城市的建设,很多城市的效果显著,若能将各地经验以科学、公正、公开的评估报告形式发布,将有效吸引媒体和大众对健康的关注,同时辅助卫生机构为各地区提供精准公共卫生指导。另外,建议政府和学术部门加快对适合我国国情的健康城市/村镇的健康发展评估研究,制定科学、权威、公正的评价指标体系,各城市地区可进行排名和趋势比较,以激励各地区政府主动采取政府主导、全民参与、多部门合作的措施,将健康融入所有政策,提高人群健康水平。
| [1] | Remington P L, Catlin B B, Gennuso K P. The county health rankings:rationale and methods[J]. Population health metrics, 2015, 13(1): 11. DOI:10.1186/s12963-015-0044-2 |
| [2] | United Health Foundation. America's Health Rankings[EB/OL].(2015-08-10)[2017-03-08]. https://www.americashealthrankings.org/learn/stories/255 |
| [3] | United Health Foundation. America's Health Rankings Annual Report[EB/OL].(2016-12-15)[2017-03-08]. http://www.americashealthrankings.org/learn/reports/2016-annual-report |
| [4] | United Health Foundation. America's Health Rankings Senior Report[EB/OL].(2016-05-31)[2017-03-08]. http://www.americashealthrankings.org/learn/reports/2016-senior-report |
| [5] | United Health Foundation. America's Health Rankings Health of Women and Children Report[EB/OL].(2016-09-27)[2017-03-08]. http://www.americashealthrankings.org/learn/news/2016-americas-health-rankings-health-of-women-and-children-report |
| [6] | United Health Foundation. America's Health Rankings Health of Those Who Have Served Report[EB/OL].(2016-11-09)[2017-03-08]. http://www.americashe-althrankings.org/learn/news/2016-americas-health-rankings-health-of-those-who-have-served-report |
| [7] | Erwin P C, Myers C R, Myers G M, et al. State responses to America's Health Rankings:the search for meaning, utility, and value[J]. Journal of Public Health Management and Practice, 2011, 17(5): 406–412. DOI:10.1097/PHH.0b013e318211b49f |
| [8] | Remington P L, Catlin B B, Gennuso K P. The County Health Rankings:rationale and methods[J]. Popul Health Metr, 2015, 13: 11. DOI:10.1186/s12963-015-0044-2 |
| [9] | Remington P L, Booske B C. Measuring the health of communities-how and why?[J]. Journal of Public Health Management and Practice, 2011, 17(5): 397–400. DOI:10.1097/PHH.0b013e318222b897 |
| [10] | Booske B C, Athens J K, Kindig D A, et al. Different perspectives for assigning weights to determinants of health[J]. University of Wisconsin:Population Health Institute, 2010. |
| [11] | Hood C M, Gennuso K P, Swain G R, et al. County Health Rankings:Relationships Between Determinant Factors and Health Outcomes[J]. Am J Prev Med, 2016, 50(2): 129–135. DOI:10.1016/j.amepre.2015.08.024 |
| [12] | Hendryx M, Ahern M M, Zullig K J. Improving the environmental quality component of the County Health Rankings model[J]. American journal of public health, 2013, 103(4): 727–732. DOI:10.2105/AJPH.2012.301016 |
| [13] | Park H, Roubal A M, Jovaag A, et al. Relative Contributions of a Set of Health Factors to Selected Health Outcomes[J]. Am J Prev Med, 2015, 49(6): 961–9. DOI:10.1016/j.amepre.2015.07.016 |
| [14] | Peyer K, Welk G J, Bailey-Davis L, et al. Relationships between County Health Rankings and child overweight and obesity prevalence:a serial cross-sectional analysis[J]. BMC Public Health, 2016, 16: 404. DOI:10.1186/s12889-016-3091-0 |
| [15] | Anderson T J, Saman D M, Lipsky M S, et al. A cross-sectional study on health differences between rural and non-rural U.S. counties using the County Health Rankings[J]. BMC Health Serv Res, 2015, 15: 441. DOI:10.1186/s12913-015-1053-3 |
| [16] | Hazelkorn E. Impact of global rankings on higher education research and the production of knowledge[J]. Articles, 2009: 4. |
(编辑 刘 博)





