1964年,美国学者罗纳德·安德森作为调查组负责人参加了第三次美国卫生服务调查。在调查中发现具备不同人口学、社会经济特征的人群在医疗卫生服务利用行为上存在巨大差别。为解释此现象产生的原因,安德森于1968年在其博士论文中创建了医疗卫生服务利用行为模型(Behavioral Model of Health Services Use,BMHSU),简称“安德森模型”。在医疗卫生领域学者大量实证研究的检验下,安德森模型历经五次填补和修正,日臻完善,广泛应用于美国及欧洲等医疗卫生服务研究领域,作为理论框架分析个体医疗卫生服务利用行为的影响因素,被学术界公认为近50年来国际医学社会学和医疗卫生服务研究领域权威性的医疗卫生服务研究模式[1-3],对系统分析个体医疗卫生服务利用行为的影响因素,评价卫生服务利用的可及性做出了贡献。目前,国内对安德森模型的演变研究及应用研究较少,从文献搜索结果看,国内最早于2003年介绍安德森模型从创建至20世纪90年代历经的三次修正[4],明确使用安德森模型的文献仅有10余篇。因此,归纳并总结安德森模型的构建与发展演变历程(1968—2013年),并对该模型在国外的实践应用研究进行综述,有利于国内学者了解并掌握安德森模型的发展动态,并将其应用于我国医疗卫生服务领域。
1 安德森模型的发展演变 1.1 安德森模型的初建安德森模型初建于1968年,以“家庭”为基本分析单位,分析不同家庭医疗卫生服务利用行为的影响因素。其中,倾向特征(Predisposing Characteristics)、促进资源(Enabling Resources)和需要(Need)作为影响家庭医疗卫生服务利用的因素,构成了安德森模型的初始结构(图 1)。倾向特征指疾病发生前倾向于利用医疗卫生服务的人群特征,与医疗卫生服务利用并非直接相关,包括人口学(年龄、性别等)、社会结构(受教育程度、职业、种族、社会关系等)以及健康信念(对医疗卫生服务的认知、态度、价值观念)三个变量;促进资源指家庭成员获得医疗卫生服务的能力以及医疗卫生服务资源的可获得性,是医疗卫生服务利用的间接影响因素,包括居民个人或家庭资源(收入、医疗保险等)和社区资源(社区医疗资源的可及性、医疗服务的价格、就医与候诊时间等)两个变量;需要是指家庭成员感受到的医疗服务需要,是导致医疗卫生服务利用的前提和直接影响因素,包括感知需要(对自身健康状况、疾病的主观判断)和评估需要(临床上医生对患者健康状况的专业评估和客观测量)两个变量;“医疗卫生服务利用”指家庭成员利用的门诊、住院、牙科护理等医疗卫生服务。[5]
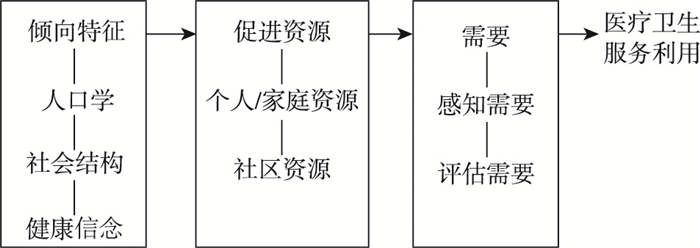
|
图 1 安德森模型(1968年) |
安德森模型创建初期,在相关学者大量实证研究的检验下,认为其难以捕捉复杂性和细微差别而存在过失。[6]对此,安德森通过不断增加模型测量指标、调整结构、扩充路径关系以及转变分析路径等方式对模型进行了5次修正和完善,以解决模型解释力不足的问题,最终使该模型获得了学术界的广泛认可,成为医疗卫生服务领域解释和预测医疗卫生行为的首选模型。最新版本的安德森模型于2013年修订完成(图 2),该模型以“个人”为分析单位,由情景特征(Contextual Characteristics)、个人特征(Individual Characteristics)、健康行为(Health Behavior)和健康结果(Health Outcomes)四个维度构成,两两之间均存在相互作用关系,是一个非递归的结构方程模型。[7]
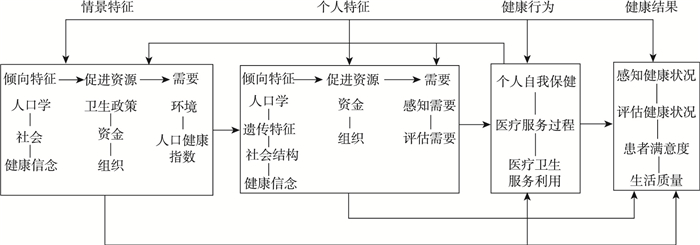
|
图 2 安德森模型(2013年) |
首先,模型中情景特征维度与个人特征维度作为影响健康行为的前置因素,为并列的结构关系,分别表示外界环境与个人特征两个层面的影响因素,具有相同的指标结构及路径关系,均包括倾向特征、促进资源和需要三个变量,只是其下的具体测量指标有所区别。其次,模型中健康行为维度不仅包括个体通过门诊、住院等实现的医疗卫生服务利用,还包括了个体通过控制饮食、加强锻炼、戒烟酒、自我药疗等实现的个人自我保健(Personal Health Practices),同时医疗服务过程(Process of Medical Care)(病人咨询、检查顺序、医患沟通)也纳入其维度之下,旨在将患者与医疗服务提供者在医疗过程中的互动也视为一种健康行为。最后,模型中健康结果维度作为反映个体对医疗服务利用效果的评价纳入模型,旨在通过设置感知健康状况(Perceived Health)、评估健康状况(Evaluated Health)、患者满意度(Consumer Satisfaction)、生活质量(Quality of Life)等变量,强化对个体医疗效果的关注并探究其对健康行为的影响。
1.3 安德森模型发展演变的特征与趋势1968—2013年,安德森模型的发展演变历程可以总结归纳为模型测量指标不断增加、结构不断调整、路径关系不断扩充以及分析路径不断转变四个方面的特征与趋势。
1.3.1 模型测量指标不断增加安德森模型初构建时只有倾向特征、促进资源、需要等11个变量,至2013年已扩展至个人自我保健、医疗服务过程、感知健康状况、评估健康状况、患者满意度、遗传特征、生活质量等33个变量,具备了完善的指标体系。
1.3.2 模型结构不断调整在保留了初始模型倾向特征、促进资源、需要三个基本组成部分及其关系的基础上,由初期单维度的模型构成逐渐扩展至包括情景特征、个人特征、健康行为、健康结果四维度多层次的成熟、简练模型,实现了其作为理论模型的完整性。
1.3.3 模型路径关系不断扩充初始模型中倾向特征依次通过促进资源、需要最终影响医疗卫生服务利用,变量间为单向路径关系,没有循环。模型修订过程中充分考虑到变量之间存在着相互作用关系,从横贯、纵贯研究的视角,将初始模型的单向路径关系扩展至用反馈回路(直接或间接的反馈)展示模型中四个维度间相互作用、动态回归的双向路径关系,使安德森模型由一个递归结构方程模型演变成了非递归结构方程模型。
1.3.4 模型分析路径不断转变安德森模型分析路径的转变主要体现为分析单位、分析视角以及分析时间节点三个方面的变化。
(1) 分析单位由家庭转向个人,探究影响个体医疗卫生服务利用行为的因素。安德森模型初建阶段以家庭为基本分析单位,分析不同家庭医疗卫生服务利用行为的影响因素。因家庭成员存在异质性,很难通过建立统一的结构模型解释不同家庭成员医疗卫生服务利用行为存在差别的原因,因而将模型分析的基本单位由家庭转向了个人。
(2) 分析视角不再仅局限于个人层面,而是逐步强化了外界环境层面因素对个体医疗卫生服务利用行为的影响。安德森模型初建阶段仅考虑了个人层面因素对医疗卫生服务利用行为的影响,但因国家卫生政策、卫生资源及组织、政治、经济等因素同样会对个体医疗卫生服务利用行为产生影响,因而安德森转变了仅从个人层面分析个体医疗卫生服务利用行为影响因素的理论观点,逐渐将外界环境层面的影响因素单独作为一个维度,演化为与个人特征维度相同的指标结构,体现了安德森对于外界环境层面影响因素的重视。
(3) 分析的时间节点不仅局限于个体医疗卫生服务利用行为的发生,而且增加了对个体医疗卫生服务利用效果的评价。安德森模型初建阶段仅将倾向特征、促进资源、需要作为影响个体医疗卫生服务利用行为的因素,而忽略了医疗服务效果对个体医疗卫生服务利用行为产生的影响。因而,在模型的修订过程中安德森逐步增加了测量个体医疗卫生服务利用效果的评价指标,旨在实现对不同个体医疗卫生服务利用行为的全面解释。
综上,安德森模型所包含的变量越来越多,模型结构及分析路径也愈加全面、完善,兼顾了实证研究的可行性和理论研究的完整性,能够为我国学术界从事医疗卫生服务行为研究提供完整的指标体系和理论框架。
2 国外安德森模型的应用研究安德森模型自创建以来,被国际范围内研究者广泛应用于研究个体医疗卫生服务利用行为的影响因素。从研究所适用的人群来看,该模型既适用于研究普通人群的医疗卫生服务利用行为,也适用于研究老年人、妇女、低收入者、儿童、艾滋病毒感染者等特殊人群的医疗卫生服务利用行为。从具体应用范围来看,该模型适用于研究个体医疗卫生服务利用行为的全过程,包括个体就医方式选择、医疗费用、疾病筛查、药物使用等方面的影响因素研究。
2.1 个体就医方式选择的影响因素研究美国学者Connie Evashwick等人[8]以1 317位老年人为调查样本,将安德森模型作为理论框架,按倾向特征、促进资源、需要三个维度选取测量指标,采用多变量分析,探究影响老年人选择不同类型就医方式(医生服务、住院服务、养老机构服务、门诊服务、居家护理服务、牙医)的因素。结果表明,倾向特征、促进资源、需要三变量对就医方式选择的影响不同,需要因素是最重要的影响变量,而倾向特征、促进资源的影响较弱。韩国学者Han-Kyoul Kim等人[9]同样将安德森模型作为理论框架,采用Logistic回归分析,探究影响居民门诊及住院服务利用的因素。结果表明,对于门诊服务利用而言,只有倾向特征(性别、年龄、婚姻状况)、需要因素(慢性疾病)对其有显著影响;而对于住院服务利用而言,倾向特征(性别、年龄、婚姻状况)、促进资源(教育水平、经济活动和保险类型)、需要(慢性病和残疾状况)三因素均对其有显著影响。整体而言,倾向特征和需要因素的解释力强于促进资源。
2.2 个体医疗花费的影响因素研究德国学者Dirk Heider等人[10]将与老年人医疗费用(住院费用、门诊费用、护理费用以及总费用)相关的因素按照倾向特征、促进资源、需要三个维度进行分类,进行多元Tobit回归分析,探究三类因素对老年人医疗费用的影响。分析结果表明:需要(多重病症和心理健康状况)是影响老年人医疗花费的主要因素,而倾向特征、促进资源因素对老年人医疗花费的影响相对较小。而澳大利亚学者Thomas Lo等人[11]以澳大利亚患关节炎的老年女性为研究对象,探究影响其医疗花费的因素。结果表明,倾向特征(居住面积)和促进资源(医疗保险覆盖)对医疗费用的影响相比需要变量(共存疾病和身体状况)更大。这一研究结论不同于以往的研究,研究者认为这恰恰揭示了当前可能存在不公平的医疗分配,未来的研究需要集中于评估政策的有效性,以保护人们免受过高的医疗成本的影响。
2.3 个体疾病筛查、药物使用的影响因素研究美国学者Motolani Ogunsanya等人[12]将安德森模型用于疾病筛查,如男性前列腺癌的筛查。研究结果表明,倾向特征(年龄、受教育程度、收入、职业状况)、促进资源(知情的决策过程、健康保险覆盖、定期的卫生保健提供以及上次例行检查的时间长短)以及需要(卫生保健提供者的建议以及之前的癌症诊断)均是影响男性进行前列腺癌筛查的重要因子。此外,澳大利亚学者Joy Spark等人[13]将该模型用于研究个体药物的使用,应用安德森模型中情景特征、个人特征、健康行为和健康结果四个维度框架及其复杂的相互作用关系,将女性对孕激素这一处方药的使用过程概念化,阐述女性从初次使用孕激素到继续使用孕激素的影响因素。研究结果表明,非正式信息网络、药物的可获得性等众多因素促进了女性开始使用孕激素,而对孕激素的继续使用则缘于治疗效果对孕激素的使用者带来的积极强化,如感知症状的缓解与改善,同时研究者提出安德森模型的多维框架能够很好的发现和解释处方药物的使用问题。
2.4 安德森模型的指标应用情况研究德国学者Birgit Babitsch等人[14]的研究结果表明,多数研究将年龄(15篇)、婚姻状况(13篇)、性别(12篇)、受教育程度(11篇)以及种族(10篇)作为表征倾向特征的因素;将收入状况(10篇)、健康保险(9篇)以及常规的护理来源/家庭医生(9篇)作为表征促进资源的因素;将评估健康状况(13篇)、自评/感知健康状况(9篇)以及多种疾病作为表征需要的因素。其中,研究者在变量的使用以及测量指标的分类方式上存在很大差异,尤其关于倾向特征和促进资源的分类。
纵观国外学者利用安德森模型进行的应用研究不难发现,研究者多将安德森模型作为理论分析框架来指导实证分析,以更深层次的归纳、挖掘影响个体医疗卫生服务利用行为的因素。具体以倾向特征、促进资源、需要三个维度划分不同类型医疗卫生服务利用行为的影响因素,并针对性选取其下具体的测量指标,采用回归分析,系统探究三类因素以及其下具体测量指标对不同类型医疗卫生服务利用行为的影响。
3 安德森模型对我国医疗卫生服务利用研究的启示 3.1 安德森模型对学术研究的启示安德森模型能够为我国学者系统探究个体医疗卫生服务利用行为提供完善的理论分析框架。个体医疗卫生服务利用行为是众多因素综合作用的结果,那么,研究者该如何全面、系统地选取测量指标呢?当前我国同类课题研究缺少理论分析框架,导致测量指标的选取不全面且具有较大的随意性,研究结果呈现散状分布,难以进行横向或纵向比较。安德森模型具备完善的指标体系及理论框架,能够将可能影响个体医疗服务利用行为的多种因素纳入到一个相对成熟、简练的多维分析框架内,为研究者系统分析个体医疗卫生服务利用行为提供思路,并帮助其系统、全面、针对性地选择测量指标,更好的解释和预测个体医疗卫生服务利用行为。
3.2 安德森模型对优化医疗卫生政策的启示安德森模型的一个主要目标是基于模型中变量评价卫生服务的可及性,并通过人为干预易改变或能够改善医疗卫生服务利用状况的变量,提高卫生服务的可及性,为决策者利用政策手段提高医疗卫生服务的可及性提供依据。具体而言,安德森基于模型中的变量定义了六类卫生服务的可及性,分别为潜在的可及性(Potential Access)、实现的可及性(Realized Access)、平等的可及性(Equitable Access)、不平等的可及性(Inequitable Access)、有效的可及性(Effective Access)以及有效率的可及性(Efficient Access)。其中,潜在的可及性指现存的可用资源,包括个人特征和情景特征两个维度下的促进资源,如护理的常规来源、健康保险、个人收入以及卫生政策等,可用资源越多,可供选择的卫生服务越多,利用卫生服务的可能性越大;实现的可及性指真正利用的医疗卫生服务,是政策措施的最终目标,包括门诊、住院等多种形式的医疗卫生服务利用,可通过合理增加医生、病床供应等政策干预措施增强实现的可及性;平等的可及性和不平等的可及性则由模型中对医疗卫生服务利用产生主要影响的因素决定:若人口学和需要是影响医疗卫生服务利用的主要因素,即为平等的可及性;若社会结构、健康信念以及促进资源是影响医疗卫生服务利用的主要因素,即为不平等的可及性。有效的可及性由健康状况和患者满意度共同决定,可通过提高健康状况和患者满意度促进医疗卫生服务的有效使用;有效率的可及性则由健康状况或患者满意度占医疗卫生服务利用的比例决定,可通过提高健康状况或患者满意度占医疗卫生服务利用的比例促进医疗卫生服务的高效利用。[15]因此,可根据个体医疗卫生服务利用影响因素的研究结果对不同类型医疗卫生服务的可及性进行评价,发现医疗卫生服务的主要问题,进而采取有效的干预措施,完善卫生政策的制定以提高卫生服务的可及性。
3.3 安德森模型对卫生服务调查的启示安德森模型因具备完善的指标体系对我国卫生服务调查问卷的指标完善具有一定的借鉴意义。以2013年第五次国家卫生服务调查问卷为例,可根据安德森模型的指标体系对问卷中涉及的卫生服务效果评价指标以及卫生服务可及性评价指标做如下调整:第一,扩充卫生服务效果评价指标。我国卫生服务调查问卷在考察卫生服务效果时,只有城乡居民对医疗卫生服务满意度这一单一指标,难以客观、全面地评价卫生服务的实际效果。据此,可借鉴安德森模型对卫生服务效果评价指标的设计,增加感知健康状况(自我感知症状的变化)、评估健康状况(专业评估症状的变化)及生活质量(感知生活质量变化)变量,为更准确的评价医改实施效果及进一步改善医疗卫生服务提供依据。第二,强化卫生服务可及性评价指标。我国卫生服务调查问卷关于卫生服务可及性的考察仅涉及距离的可及性(到最近医疗机构的距离或到最近医疗机构的时间)、经济上的可及性(是否有享有医疗保障制度和经济收入水平)两方面,难以准确反映相对复杂的卫生服务可及性问题。据此,可借鉴安德森模型中设定的6类卫生服务可及性评价指标,即潜在的可及性、实现的可及性、平等的可及性、不平等的可及性、有效的可及性以及有效率的可及性,更全面的考察我国当前面临的卫生服务可及性问题,协助制定提高卫生服务可及性政策。
4 研究展望 4.1 扩展最新版本安德森模型的应用,进行国内外研究结果比较尽管安德森模型在国外的应用研究较广泛,但通过文献回顾发现,多数研究者仅应用了安德森模型的部分指标体系作为理论框架,而缺少对最新版本安德森模型完整指标体系的应用研究。另外,国外安德森模型的应用研究表明,在解释个体医疗卫生服务利用行为时,需要因素比倾向特征、促进资源具有更强的解释力。由于国内外文化背景的不同,不同国家医疗卫生体系存在差异,在我国独特的文化背景下,哪一因素是决定个体医疗卫生服务利用行为的主要影响因素,仍有待我国相关领域的研究者进一步探究,以实现国内外研究结果的横向比较,为我国医疗卫生体系的完善提供借鉴。
4.2 探究安德森模型中的路径关系,进行中介效应检验目前国外学者对安德森模型的应用研究多局限于将倾向特征、促进资源、需要作为三个独立的自变量,探究三类因素对个体不同类型医疗卫生服务利用行为的影响,但却忽略了各因素之间的交互作用。具体而言,安德森模型中各变量间存在动态回归路径,可以看作是一个中介模型,由于模型中的中介关系不是由箭头来呈现的,需要根据理论或观察进行推测。安德森本人倾向于赞同促进资源在倾向特征与医疗卫生服务利用之间具有中介作用,即倾向特征和医疗卫生服务利用之间的关系是通过促进资源起作用的。举例来说,女性比男性对临床访问多是因为她们更可能有固定的治疗来源。对于这样的研究假设是否成立仍有待进行中介效应检验。[16]另外,是否会存在需要在倾向特征、医疗卫生服务利用之间以及促进资源、医疗卫生服务利用之间具有中介效应,也值得进一步探究与检验。
4.3 扩展安德森模型的应用领域,尝试跨学科应用安德森模型独特的优势在于其具备完善的指标体系及理论分析框架,能对实证分析起到引导性作用,因而在医疗卫生领域得到了广泛应用并取得了很好的分析效果。据此,可尝试扩展安德森模型的应用领域,进行跨学科应用。如将安德森模型应用到养老研究领域作为理论框架,分析个体养老方式选择行为的影响因素。因为养老方式选择行为与医疗卫生服务利用行为存在一定的共通性,个体在进行养老方式选择时,一定程度上是出于对护理、照料等医疗服务的需要而做出的选择,即养老方式选择行为实质上包含了医疗方式选择行为。另外,我国关于养老方式选择影响因素的研究多为定量研究,但缺乏一定的理论分析框架作为支撑,至今未能形成统一的理论范式。因而可尝试根据具体应用领域及文化背景对安德森模型的指标体系进行修订,为我国养老领域养老方式选择行为影响因素研究构建本土化的理论模型。
| [1] | Bass D M, Noelker L S. The influence of family caregivers on elder's use of in-home services:an expanded conceptual framework[J]. Journal of Health & Social Behavior, 1987, 28(2): 184–196. |
| [2] | Wolinsky F D, Johnson R J. The use of health services by older adults[J]. Journal of Gerontology, 1991, 46(6): 345–357. DOI:10.1093/geronj/46.6.S345 |
| [3] | Lemming M R, Calsyn R J. Utility of the behavioral model in predicting service utilization by individuals suffering from severe mental illness and homelessness[J]. Community Mental Health Journal, 2004, 40(4): 347–364. DOI:10.1023/B:COMH.0000035229.20557.5c |
| [4] | 王小万, 刘丽杭. 医疗保健服务利用行为模式[J]. 中国卫生事业管理, 2003(8): 500–502. |
| [5] | Andersen R M. Revisiting the behavioral model and access to medical care:does it matter[J]. Journal of Health & Social Behavior, 1995, 36(1): 1–10. |
| [6] | Penchansky R. Access to Medical Care[J]. Medical Care, 1976, 14(7): 2659. |
| [7] | Andersen R M, Davidson P L, Baumeister S E. Improving access to care in America[M].//Kominski G F. Changing the U.S. Health care system:key issues in health service, policy, and management.4thedition[C]. San Francisco, CA:Jossey-Bass, 2013. |
| [8] | Evashwick C, Rowe G, Diehr P, et al. Factors explaining the use of health care services by the elderly[J]. Health services research, 1984, 19(3): 357–383. |
| [9] | Kim H K, Lee M. Factors associated with health services utilization between the years 2010 and 2012 in Korea:using Andersen's Behavioral model[J]. Osong Public Health & Research Perspectives, 2016, 7(1): 18–25. |
| [10] | Heider D, Matschinger H, Müller H, et al. Health care costs in the elderly in Germany:an analysis applying Andersen's behavioral model of health care utilization[J]. Bmc Health Services Research, 2014, 14(1): 1–12. DOI:10.1186/1472-6963-14-1 |
| [11] | Lo T K, Parkinson L, Cunich M, et al. Factors associated with the health care cost in older Australian women with arthritis:an application of the Andersen's Behavioural Model of Health Services Use[J]. Public Health, 2016, 134: 64–71. DOI:10.1016/j.puhe.2015.11.018 |
| [12] | Ogunsanya M E, Jiang S, Thach A V, et al. Predictors of prostate cancer screening using Andersen's Behavioral Model of Health Services Use[J]. Urologic Oncology, 2016, 17(3): A144. |
| [13] | Spark M J, Willis J, Iacono T. Compounded progesterone and the Behavioral Model of Health Services Use[J]. Research in Social & Administrative Pharmacy, 2014, 10(4): 693–699. |
| [14] | Babitsch B, Gohl D, Von L T. Re-revisiting Andersen's Behavioral Model of Health Services Use:a systematic review of studies from 1998-2011[J]. Psycho-social medicine, 2012, 9(11): 1–15. |
| [15] | Aday L A, Andersen R M. Equity of access to medical care:a conceptual and empirical overview[J]. Medical Care, 1981, 19(12): 4–27. |
| [16] | Janssen C, Swart E, Lengerke T V. Health Care Utilization in Germany[M]. Springer New York: 2014. |
(编辑 赵晓娟)





