防御性医疗(Defensive Medicine),是指医生在诊疗过程中为规避医疗风险或医疗诉讼而采取的防范性医疗措施[1],具体包括过度的检查、治疗及回避高危病人等。防御性医疗不仅造成稀缺医疗资源的大量浪费,给国家及个人带来巨大的经济负担,消极防御性医疗还会影响卫生服务的可及性,阻碍医学技术的进步,加剧医患之间的矛盾[2-3],进一步增加防御性医疗行为,形成恶性循环。
近年来,国内关于防御性医疗的研究逐年增多,但对防御性医疗行为成因意见不一。有研究显示医疗纠纷是防御性医疗的独立危险因素[4];有学者认为由于医疗过失判定的不确定性及巨大的责任风险,医生作为“经济人”会根据行为的预期价值指导医疗决策而采取有利于自身利益和医院利益的防御性医疗行为[5];还有学者的研究结果显示,防御性医疗与过度医疗的表现形式尽管相同,但二者的驱动力不同,防御性医疗是过度医疗的助力[6]。有效区分防御性医疗与过度医疗行为,探讨防御性医疗的行为动因及寻求控制防御性医疗行为对策显得十分迫切。
风险认知是指个体对存在于外界的各种客观风险的认识和体验, 强调直觉判断和主观感受。[7-8]国外已开始从风险认知的角度对防御性医疗进行研究,但国内关于防御性医疗与风险认知的研究仍鲜见报道。鉴于当前中国医生职业的高风险性,有必要从医生职业风险认知的角度来探讨防御性医疗行为。本研究通过访谈收集医生在工作中感知到哪些职业风险,对医生工作、心理和行为会产生哪些影响,以及医生会采取哪些应对措施等资料,探讨医生职业风险认知对防御性医疗行为的影响及他们之间的相互关系,为后期定量研究提供参考依据。
1 资料与方法 1.1 研究对象本研究的调查对象是在职临床医生,纳入标准是:(1)有医师执业资格,(2)工作3年以上,(3)自愿参与访谈。采用便利抽样的方法,从临床的各个科室抽取研究对象。由于工作、敏感性问题等原因访谈被中止,或由于访谈记录不全等质量问题,剔除51份访谈资料。根据理论饱和原则,71位研究对象被纳入本次研究。
1.2 资料来源本研究于2015年6—9月分别在武汉、上海、深圳、随州、襄阳、荆州、十堰、黄冈和孝感9个不同城市抽取了17家不同级别医疗机构。访谈提纲由5个开放式问题组成:(1)您认为目前医生这一职业存在有哪些风险?(2)导致风险的原因是什么?(3)您经历过那些让你记忆深刻的风险事件,能给我们讲一些实例吗?(4)您认为以上风险对您个人及医疗工作造成了哪些影响?(5)为了规避风险,您会采取哪些应对措施?调查员由3名公共卫生学院硕士和6名八年制临床学生组成。访谈地点主要安排在医生值班室或会议室等较为安静的地方。调查员事先以当面协商、电话或短信等方式与被访者约定具体访谈的时间和地点,调查员征得被访者知情同意后,进行录音并做好现场笔录,每次访谈持续约30分钟。为了保证访谈质量,采取以下措施:首先关于医生职业风险和防御性医疗进行了大量的文献研究;其次对访谈员进行了关于面对面访谈知识和技能的统一培训,并制定了访谈记录表,记录被访者基本信息、面部表情、肢体语言及访谈连贯性等信息;最后通过对5名医生进行预访谈优化了访谈提纲及访谈细节。
1.3 数据整理与分析调查员将录音与访谈笔录等访谈内容转录为word文本文件供资料分析用。应用扎根理论方法对资料进行分析,对原始访谈资料进行逐字逐句阅读,拆分原文,寻找分析的最小单位进行编码。通过不断比较将相似的代码进行合并、概念化,将相似的概念归类形成范畴,共得到11个范畴。再通过反复的比较分析将资料中的各范畴有机的联系起来,将资料重新整合并归纳出2个主范畴:医生职业风险认知的影响和医生职业风险认知的应对。
2 结果 2.1 访谈对象基本情况被访对象年龄段为29~69岁, 平均年龄为35.4岁;男性占77.5%;有博士学位的占67.6%;主治医师和副主任医师分别占47.8%和31.0%;46.5%的调查对象工作了3~9年,29.6%的人工作了10~19年。总体来说,以高学历的中青年男医生居多(表 1)。
| 表 1 访谈对象的基本信息 |
根据前期关于医生职业风险认知理论框架的构建结果显示,医生职业风险认知框架是以“医生职业风险认知”为核心范畴,职业暴露、工作负荷、个人发展、患者安全、医疗纠纷与冲突及社会转嫁风险等为主范畴,其下包括33个亚范畴的三级结构。医生职业风险认知的6个风险维度中,职业暴露、患者安全及医患纠纷与冲突可归为职业相关风险,工作负荷与个人发展归为社会心理风险,社会转嫁风险为社会系统风险。社会系统风险通过间接作用于其他5个风险维度最终转嫁给医生;社会心理风险会影响医生情感反应,情绪调控及工作状态,最终以患者安全为纽带导致医患纠纷与冲突;医患纠纷与冲突具有社会放大效应,引起媒体、舆论不良导向,医患互不信任,防御医疗等一系列的间接影响,从而使医生职业风险陷入恶性循环之中。
2.3 医生职业风险认知对医生心理及工作的影响医生对职业风险的感知会给医生心理及工作带来以下影响:(1)阻碍医学技术探索和传承,如医生22所说:“现在医患关系如此紧张,如果没有太大把握,有的医疗方法尝试一下就不敢了,如果放在以前我可能还敢尝试一下”。医生63:“带学生时,为了规避风险,很多医疗活动都基本不敢让学生参与”。(2)职业认同感降低,如医生30:“现在医生职业风险越来越大,越来越多的人都不愿当医生了,我也有过辞职、转行及出国的想法”。医生27:“现在医疗纠纷与冲突不断对学生也会有影响,减弱他们当医生的热情,子女们也不愿当医生”。(3)增加工作出错的概率,如医生01:“在手术过程中,我们会比较紧张,担心病人出现不好的情况,会影响工作的情绪和判断力”。医生18:“现在医生的工作强度太大了,会诊时间极为有限,这样会导致出现差错的可能性增加”。(4)压力大、焦虑及抑郁,如医生09:“做完手术后,我们会很焦虑,担心患者能不能过手术关,会不会出现手术并发症”。医生17:“碰到严重的医疗纠纷会整夜失眠,心理压力很大,焦虑甚至有厌世情绪”。(5)打击工作积极性,如医生25:“我们工作辛苦,又得不到尊重,有的时候觉得工作没意思,接收病人或做手术会挑肥拣瘦”。医生56:“过高的职业风险还会导致懒惰,毕竟做多错多,错多后果严重,甚至危及生命”。
2.4 医生为应对感知到的职业风险所采取的措施医生为了保护自己,降低医生职业风险,会采取以下应对措施:(1)改善服务态度,如医生09:“要与患者及家属反复的沟通,把病情及可能出现的各种并发症向他们解释清楚”。医生12:“我们儿科医生对患者的态度要好,尽量减轻患儿的病痛,理解家长的心情”。(2)多开检查、治疗项目及会诊,如医生09:“不能患者一来就给他们做手术,我们一般会让患者在科室住上一个星期,让他们多看看其他患者的情况,心理才具备一定的承受能力”。如医生67:“风险越大会增加越多的检查,以免漏诊、漏疗,尽管会增加患者的经济负担,我们也没办法,完全是出于自保”。医生65:“现在很多医院滥用抗生素是很大的问题”。(3)选择性的收治病人,如医生40:“收治病人时会考虑费用报销及患者的支付能力。”医生49:“不收治严重病人,特别是晚上,医生少,害怕抢救不及时,容易发生医疗纠纷”。(4)加强沟通技巧,如医生15:“谈话时把病情往重里说,对看上去不友好的病人会主动示弱,向其推荐更高级别的医院”。医生70:“谈话时注意用词,不讲绝对的话,选择治疗方案时会把各种情况都说明,把选择权交给患者”。(5)提高专业技能,如医生17:“要努力提高自己的医疗技术水平,减少在工作中的失误”。医生34:“加强自身职业素养,让自己成为优秀的医生”。(6)更加谨慎小心,如医生07:“更加谨慎小心吧,凡事多请示上级”。医生17:“工作时尽量谨慎小心一些,多看看病人,多检查医嘱,避免出现差错”。
2.5 职业风险认知对医生心理行为的影响及采取的应对措施从表 2数据可以看出,有66.2%的医生由于感知到各种职业风险会导致出现紧张、焦虑及抑郁心理问题,28.2%的人有职业认同感降低情况;49.3%的医生反映在医疗工作中会出现不敢冒险与创新,21.1%的人觉得工作积极性被打击,11.3%的人提及工作出错的概率增加等情况。为应对职业风险,54.9%的医生为自保会采取多开检查治疗项目及会诊,25.4%的人会选择性收治病人,18.3%的人会通过医疗知情同意以推卸责任,这些均为不利的防御医疗行为;另一方面感知到职业风险也会促使医生改善服务态度,更加谨慎小心,通过提升专业技能等有利防御来降低职业风险。
| 表 2 医生职业风险认知的影响及应对各条目的频数及频率分布 |
资料分析显示,医生感知到职业风险过大,首先会引起医生的情感反应如紧张、焦虑等,进一步导致医生工作积极性不高,增加工作出错概率,如果医生职业风险没有得到有效的疏解和管理,最终导致职业认同感降低,阻碍医学技术探索和创新,这也是防御性医疗行为决策的动机和先决条件。防御性医疗决策机制有三,第一趋避危险的本能;第二风险决策的前瞻性,作为“社会人”和“经济人”的医生会采用先验思维去指导行为;第三,憎恶、复仇等反社会心理,近年来恶性伤医杀医事件不断,医患冲突日益升级,医生会以自我为中心,不会考虑减少风险的成本问题。然而,防御性医疗有利有弊,不利防御如多开检查、治疗项目,选择性收治病人等会进一步加剧医生职业风险;有利防御如改善服务态度,提高专业技能等会降低医生职业风险。因此,医生职业风险认知在医疗决策中可能起着平衡杠杆的调控作用(图 1)。
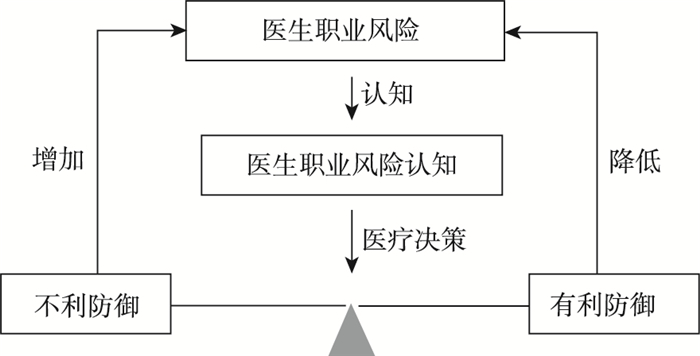
|
图 1 医生职业风险认知与防御性医疗的逻辑关系 |
根据风险认知理论,个体是能通过感官、思维及社会经验对外界的风险进行判断和评估。本研究结果显示医生不仅能感知到职业暴露、工作负荷、医患纠纷与冲突及工资待遇不合理等职业风险,还能认知到医疗体制、法律及媒体舆论所致社会转嫁风险。当医生认知到职业风险超出他们的承受能力,职业风险认知会影响到医生的医疗行为,一方面可能会导致出现医疗差错的概率增加,另一方面医生为了保护自己,医疗决策被扭曲而采取防御性医疗。这与I Reuveni等的调查研究结果是一致的,医生自我认知到医疗过失诉讼风险会导致医师焦虑、生气、不安等,且焦虑和生气的水平与防御性医疗行为呈正相关关系。[9]在风险认知理论中,风险事件如医疗纠纷或医疗诉讼,可以给社会发送信号并存在社会放大效应,引起社会集体焦虑[10],可能正是由于这种集体的焦虑,也有研究结果显示医生采取防御性医疗行为也与保险公司、医院管理部门施加的外部压力有关[11]。
3.2 从风险认知的角度研究防御性医疗,能更有效地区分防御性医疗与过度医疗行为当前,大量的研究将防御性医疗与过度医疗混为一谈,过度医疗是由于经济利益驱使所致的医疗行为腐败,而防御性医疗是为了规避医疗风险而偏离规范化的医疗行为。本研究从医生感知到职业风险到采取措施来应对风险进而研究防御性医疗行为,从动机的源头和方法上避开了过度医疗的干扰。但目前没有技术手段可以将防御性医疗和过度医疗行为区分开,这也是研究防御性医疗的重大难题。基于风险认知理论,今后的研究可将医生职业风险量表纳入防御性医疗的研究中,通过比较分析防御性医疗水平与医生职业风险认知水平,区分防御性医疗与过度医疗。
3.3 医生职业风险认知与防御性医疗行为互为因果关系由于长期医疗纠纷的迫害和反索赔经验教训,为防患于未然,医生会优先选择保护自己而采取防御性医疗行为。[12]然而,医生采取撒网式全面检查,开大处方,严重加重了患者的医疗费用,增加患者的不满;医生因惧怕风险,拒绝收治高危患者,患者可能会因为得不到积极救治而加重病情甚至死亡,进而导致一系列医患纠纷;医生为了减少医疗纠纷故意把患者的病情往重里谈,甚至将治疗方案选择全权交给患者,虽可能会降低医疗纠纷事故,但也加剧医患之间的不信任。这一系列的不利防御性医疗行为会阻碍医患的有效沟通,进一步激化医患之间的矛盾,加大医生的职业风险[11],于是,医生职业风险认知与防御性医疗行为之间形成恶性循环。
防御性医疗有双重作用,一方面医生会在医疗风险的威慑下,耐心的解释,仔细的记录病例,加强对患者随访,促进医疗服务质量的提高;另一方面,防御性医疗会使医生撒网式检查,规避重病患者,导致医疗服务利用率降低,阻碍医疗保健创新。[13]很多国家均在尝试通过改革侵权法来控制防御性医疗,大量的研究结果显示,改革侵权法虽对防御性医疗有一定的改善作用,但也困难重重,收获甚少。[12, 14]如何科学评估和管理医生职业风险认知,使防御性医疗处于最有利的平衡状态,可能是解决防御性医疗问题的根本途径。
作者声明本文无实际或潜在的利益冲突。
| [1] |
Tancredi L R, Barodess J A. The Problem of Defensive Medicine[J]. Science, 1978, 239(200): 879. |
| [2] |
刘俊荣. 防御性医疗的成因及其对医患关系的影响[J]. 中华医院管理杂志, 2003, 19(8): 49-52. |
| [3] |
刘琮, 杨秀群, 胡正路. 防御性医疗行为研究进展及启示[J]. 医学与哲学(临床决策论坛版), 2006(8): 58-59. |
| [4] |
曹志辉, 陈丽丽. 医疗纠纷对医师防御性医疗行为影响的实证研究[J]. 中国医院管理, 2014, 34(9): 9-11. |
| [5] |
肖柳珍. 防御性医疗的经济分析——兼评《侵权责任法》第63条[J]. 法学杂志, 2012(8): 140-144. |
| [6] |
徐莉. 论防御性医疗行为与过度医疗行为的关系[J]. 医学与社会, 2016(2): 41-43. |
| [7] |
William R, Freudenburg. Perceived Risk, Real Risk:Social Science and the Art of Probabilistic Risk Assessment[J]. American Association for the Advancement of Science, 1988, 4875(242): 44-49. |
| [8] |
Slovic Paul. The Feeling of Risk:New Perspectives on Risk Perception[J]. Energy & Environment, 2011, 6(22): 425. |
| [9] |
Reuveni I, Pelov I, Reuveni H, et al. Cross-sectional survey on defensive practices and defensive behaviours among Israeli psychiatrists[J]. BMJ Open, 2017, 7(3): 1-6. |
| [10] |
Vandersteegen T, Marneffe W, Cleemput I, et al. The determinants of defensive medicine practices in Belgium[J]. Health Economics, Policy and Law, 2017, 12(3): 363-386. DOI:10.1017/S174413311600030X |
| [11] |
Reschovsky J D, Saiontz-Martinez Cynthia B. Malpractice Claim Fears and the Costs of Treating Medicare Patients:A New Approach to Estimating the Costs of Defensive Medicine[J]. Health Services Research, 2017. |
| [12] |
Osti M, Steyrer J. A perspective on the health care expenditures for defensive medicine[J]. The European Journal of Health Economics, 2017, 18(4): 399-404. DOI:10.1007/s10198-016-0848-4 |
| [13] |
Bilimoria K Y, Chung J W, Minami CA, et al. Relationship Between State Malpractice Environment and Quality of Health Care in the United States[J]. The Joint Commission Journal on Quality and Patient Safety, 2017, 43(5): 241-250. DOI:10.1016/j.jcjq.2017.02.004 |
| [14] |
Myungho Paik, Bernard Black, Hyman David. Damage Caps and Defensive Medicine[J]. Journal of Health Economics, 2016. |
(编辑 刘 博)





