我国公立医院收入的补偿机制主要来源于政府财政补贴、医院的医疗服务(包括检查、诊疗等)收费、药品销售收入三个方面。[1]由于政府财政投入力度减弱以及医疗服务收费价格的限制,医院的主要收入来源于药品加成的利润,即以药养医行为,这是导致药价虚高、看病贵的原因之一。为了应对该问题,2008年全国卫生工作会议上, 原国家卫生部首次正式提出了“逐渐取消药品加成”的改革设想。北京也在不断推进取消药品加成的改革。全国各地为贯彻落实关于公立医院改革的部署,正在逐渐展开医药分开改革,大多数地区以取消药品加成提高医疗服务价格和增加财政补偿为主,北京2012年试点改革,在此基础上增设了医事服务费,对积极探索公立医院改革方向和发展模式具有重要示范意义。自2017年4月8日起,北京在全市公立医院范围内进行全面的医药分开改革,目前改革效果仍有待研究。分析试点改革方案,不仅对北京市全面实施医药分开改革的完善和改进具有重要意义,而且对全国各地区医药分开改革的进行提供借鉴。目前对其他省市医药分开政策的研究较多[2-4],对北京市取消药品加成试点的研究较少,且大多以描述性对比分析为主[5-6],有研究对北京市医药分开政策实施效果进行调查,通过药品价格、门诊费用、患者满意度三个层次对5家试点医院和3家非试点医院进行对比分析。[5]WeiTian等的研究则对北京积水潭医院和五家试点医院试点前后门诊和住院的就诊量和费用进行描述性分析[6]。本研究利用倍差法对2012年北京市医药分开试点工作进行评价。
1 资料与方法 1.1 研究对象本次研究对象为北京市5家试点改革医院(友谊医院、朝阳医院、同仁医院、积水潭医院、天坛医院)和北京市除中医医院外的所有非试点三甲公立医院的医保患者。以五家试点医院医保患者为干预组,其他三甲公立医院医保患者为对照组。
1.2 资料来源采集2011—2014年北京市医保抽样数据库中所有三甲医院诊断为缺血性心脏病的住院病例。该数据库以统筹地区为单位,用机械抽样方法按比例抽取各样本统筹地区医疗保险经办信息系统中城镇职工和城镇居民参保者。病例信息包括:患者编码、就诊医院、就诊医院分级、第一诊断名称、就诊时间、就诊费用、用药明细、药品费用、检查费用、诊疗费用、实验室检查费用、综合服务费用、临床服务费用等内容。
1.3 分析方法以住院缺血性心脏病数据为基础,采用有对照的前后比较研究设计,其中实施取消药品加成的5家试点医院为干预组,其他除中医医院外的非试点三甲公立医院为对照组。首先采用倾向性评分进行匹配,然后应用双重差分模型进行分析:
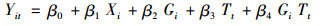
|
其中Yit为因变量,为住院总医疗费用、药品费用、诊疗费用等反映患者医疗费用及其构成的指标。Xi是患者的个人特征,包括年龄、性别等信息。Gi和Tt分别为医院分组和干预前后的虚拟变量。Gi=0和1,分别表示医院为非试点医院和试点医院。Tt=0和1,分别表示就诊时间在试点政策实施前和实施后。通过观察β4的数值,可以看出政策实施对于医疗费用的影响。各因变量和自变量详见表 1和表 2。
| 表 1 回归模型因变量的设置与说明 |
| 表 2 回归模型自变量的设置与说明 |
本次研究中,选取试点医院共605例缺血性心脏病患者数据,非试点医院共3 211例缺血性心脏病患者数据。试点医院和非试点医院患者在年龄分段上具有一定差异,但患者年龄构成均以50~79年龄段的人群为主,均占所选人数的80%以上,与缺血性心脏病的流行病学特征相符。试点医院和非试点医院在患者性别、选取年份病例数、患者医保类型的差异上没有统计学意义。男性患者和女性患者之比约为2:1,非试点医院男性患者1 970人,女性患者1 241人,试点医院男性患者377人,女性患者228人。非试点医院和试点医院每年选取的病例数基本上保持在6:1的水平上。试点医院患者医保类型为城镇职工占比94.55%,非试点医院医保类型为城镇职工占比93.09%。患者是否患有糖尿病以及是否采取介入治疗在试点医院和非试点医院之间具有统计学上的差异。试点医院患者中同时患有糖尿病的比例更高,其中,试点医院63.14%的患者合并患有糖尿病,非试点医院40.21%的患者患有糖尿病。试点医院采取介入治疗的比例更高,其中,试点医院采取介入治疗患者占比33.55%,非试点医院采取介入治疗患者占比26.28%(表 3)。
| 表 3 北京市缺血性心脏病住院患者基本特征 |
对住院总费用的结果分析表明,2011—2014年,试点医院次均住院总费用窄幅波动,无明显变化,2012年比2011年减少1 478元,2013年比2012年减少3 405元,而2014年比2013年增加3 929元。2011—2014年,非试点医院次均住院总费用也呈现窄幅波动的特点,2012年比2011年增加2 720元,2013年比2012年减少4 271元,2014年比2013年增加400元。试点医院和非试点医院在2012年前后并没有明显差别,而且试点医院和非试点医院的次均住院费用变化趋势也较为相近(表 4)。根据DID分析全模型的回归结果(表 5),试点医院次均住院总费用在试点后的下降并没有统计学意义,表明医药分开并没有显著改变住院总费用的情况。
| 表 4 2011—2014年缺血性心脏病患者次均住院费用变化 |
| 表 5 住院部分项目费用DID回归结果 |
将住院总费用分解为基金支付费用和自付总费用进行分析发现,试点医院和非试点医院的医保基金付费呈现相同的变化趋势,2011—2012有所下降,2012—2014又呈现逐年增长趋势(表 4)。试点医院患者自付费用在2012年有一个骤降的过程,之后趋于平缓,而非试点医院患者自付费用自2012年以后呈现逐年下降的趋势(表 4)。
根据DID全模型回归结果,试点医院基金支付费用在试点前后的变化没有统计学意义,且基金支付费用比例的变化也没有统计学意义。自付总费用的DID全模型回归结果也同样表明(表 5),试点医院自付总费用试点前后的变化没有统计学意义,自付总费用比例的变化也没有统计学意义。这说明医药分开试点并没有在基金付费和患者自付费用的结构上产生显著的影响。
将住院总费用分解为西药费用、中药费用、实验室检查费用、影像检查费用、耗材费用、综合服务费用、临床诊疗费用以及其他费用进行分析。2011—2014年,试点医院次均西药费用逐年减少,从2012年起,每一年分别比前年减少1 264元、787元、558元。非试点医院的西药费用在2011—2013年呈现连续上涨趋势,2012年比2011年增加696元,2013年比2012年增加59元,2013—2014年费用首次出现减少,且减少幅度非常大,减少了2 072元(表 4)。根据DID分析全模型的回归结果(表 5),试点医院次均西药费用的变化没有统计学意义,且次均西药费用比例变化也无统计学意义,这可能与2014年非试点医院的西药费用大幅减少有关。
2011—2014年,试点医院次均中药费用也呈现逐年减少的趋势,从2012年起,每一年分别比前年减少了72元、25元、46元。非试点医院的次均中药费用在2011—2013年连续上涨,2012年比2011年增加602元,2013年比2012年增加523元,同次均西药费用的变化趋势一样,2013—2014年首次出现减少,但减少幅度较小,减少了576元(表 4)。根据DID分析全模型的回归结果发现(表 5),试点医院在医药分开试点后患者次均中药费用显著减少,变化具有统计学意义(P<0.01),同时次均中药费用的比例减少3.73%,变化具有统计学意义(P<0.01)。可以发现,北京市医药分开试点实施后虽然试点医院西药费用的下降并不显著,但也呈现出持续下降的趋势,而中药费用的下降显著,医药分开对中药费用的影响更大。
2011—2012年,试点医院次均实验室检查费用分别为21 270元和20 750元,2013年出现下降,比2012减少1 579元,2014年比2013年增加4 067元,而2011—2012年非试点医院的次均实验室检查费用分别为12 224元和12 245元,2013年出现较大幅度下降,2014年又回升至2012年的水平(表 4)。
2011—2012年试点医院次均影像检查费用在1 305~1 400元之间波动,2013年增加到1 893元,2014年又回落到1 355元;2011—2012年非试点医院的次均影像检查费用,由1 112元增加到1 818元,2013年又回落到1 189元,2014年则为916元(表 4)。2011—2014年试点医院的次均耗材费用在763~1 009元之间波动,非试点医院的次均耗材费用则在810~1 405元之间波动(表 4)。根据DID分析全模型的回归结果,发现次均实验室检查费用下降具有统计学意义(P<0.01),次均影像检查费用下降也同样具有统计学意义(P<0.05),但是次均实验室检查费用比例和次均影像检查费用比例的变化无统计学意义。次均耗材费用及费用比例变化均无统计学意义(表 5)。
综合服务即为医疗服务,在本研究中包含医事服务费,临床诊疗费用包括手术、有创检查和各系统诊疗费用。2011—2012年,试点医院的次均综合服务费用由3 056元下降至2 840元,2013年维持在2012年水平上,2014年较2013年减少276元;非试点医院的次均综合服务费用,自2011—2013年逐年递增,由2 066元增至2 996元,但是2014年出现较大降幅,减少至2 277元(表 4)。DID分析全模型的回归结果表明,试点医院在医药分开试点之后次均综合服务费用相对增加,结果具有统计学意义(P<0.01),同时从费用比例的结果来看,次均综合服务费用比例增加2.58%,结果具有统计学意义(P<0.01)。2011—2014年,试点医院的次均临床诊疗费用在3 184~3 640元之间波动,非试点医院的次均临床诊疗费用在1 863~2 103元之间波动,均无明显变化(表 4),DID分析全模型的回归结果同样表明试点医院试点前后次均临床诊疗费用变化无统计学意义(表 5)。
2.3 医药分开前后住院部分项目数量以及住院天数的变化为进一步检验试点医院是否有延长住院日或增加药品、检查以及服务数量的行为,本研究对次均住院天数、次均药品数量、次均检查数量以及次均服务数量进行分析。2011—2014年,试点医院的次均住院天数呈持续减少的趋势,四年次均住院天数分别为13.12、10.58、9.68、8.28天,2011—2013年,非试点医院的次均住院天数较为相近,分别为11.36、12.25、11.21天,2014年有所减少,为8.55天,DID分析全模型的回归结果表明试点医院在医药分开政策后住院天数有所减少(表 6),但是结果不显著,没有证据表明试点医院在实行医药分开政策后有延长患者住院日的行为。如表 6所示,根据DID分析全模型的回归结果,医药分开试点改革使试点医院次均西药数量、次均中药数量、次均耗材数量、次均影像检查数量、次均综合服务数量、次均临床治疗服务数量、次均其他医疗服务数量均有所下降,但是均无统计学意义。但实验室检查数量有明显下降(P<0.05)。
| 表 6 住院部分项目数量及住院天数DID回归结果 |
取消药品加成后,最直接的影响就是导致药品价格的下降,进而影响医院销售药品的收入。[7]通过对双重差分模型计算,试点医院实施取消药品加成政策后,住院费用中的中药费用明显减少,同时次均西药费用也有一定程度的减少,综合服务费用增加显著,这与预期的结果相符。取消药品加成,增设医事服务费的试点政策,最为直接的表现就是次均药品费用的下降,从而改变了医院的费用结构,对医疗费用结构起到了调节作用。综合来看产生的结果就是药占比和药品费用的下降[8],与此同时,住院费用中减少的药品费用平移到诊疗服务费用、化验检查费用中,实现了收入的平移。有研究发现,取消药品加成后,医疗机构会通过增加检查,化验等项目的使用来补偿药品收入的损失。[9]但是在本次研究中,住院的检查、耗材费用的变化并未与预期结果相一致,试点医院除实验室检查费用的下降外,其他费用并未显著增加,说明试点医院通过服务价格调整的收入能一定程度上进行补偿,医院通过诊疗服务来收取费用,一定程度上会激励医院以增加诊疗服务的形式来增加收入,在就诊人数未发生较大变化的前提下,医院获得利润途径从销售药品转为提供医疗服务。[10]
3.2 次均费用变化不明显,对减少医疗费用作用效果不大有学者认为,政府在增加对医院财政补贴和增设医事服务费的基础上取消药品加成,对降低医疗费用会起到一定作用,但是不能动摇医院的垄断地位,所以,难以从根本上降低医疗费用。[11]在本次研究中也得到相似结果,次均住院费用的趋势变化并未发生明显改变,试点医院和非试点医院均未在试点前后出现较大变化。取消药品加成,增设医事服务费,虽然会减少药品收入,但是同时也会增加医事服务收费,对医疗总费用的控制实际上并没有发挥多大作用,更多的是起到调节医疗费用结构的作用。在以按项目付费为主导的支付方式下,仍存在医疗行业供给诱导需求的问题,取消药品加成并未真正切断药品与医生之间的经济利益联系,也未纠正医院和医生过度提供检查和服务的激励机制,只要医院创收的激励还在,诱导需求的问题仍会存在。
3.3 检查耗材费用未出现明显变化,诱导需求现象受到一定控制有研究表明医院层面会通过诱导需求增加患者的住院率,检查服务数量,从而提高医院收入,有学者的研究更表明在医药分开改革试点过程中,检查以及耗材费用会增长以弥补药品费用的减少。[12-13]此次研究中发现次均耗材费用、次均实验室检查费用、次均影像检查费用并未增加,双重差分模型结果显示其变化并没有统计学差异,与预期结果并不一致。通过深入访谈发现,试点医院作为北京市改革的模范,在一定程度上有意识地控制着医疗费用的增长,细化到院内的绩效指标,医生的规范,除了控制药品费用的增长,同时也采取一系列措施控制实验室检查、影像检查、耗材的合理使用,从而一定程度上控制相关费用的增长。在北京全市范围内展开医药分开改革后,可能需要对检查、耗材费用的变化做进一步分析,引导加强医院内部管理,制定合理的绩效考评方案,控制不合理的过度检查、耗材费用。
3.4 治理结构、医保支付方式和加强医院管理对医疗费用的控制具有重要的作用在医药分开改革试点的同期,北京市也先后开展支付方式改革、医院治理结构改革试点。支付方式的改革如总额预付、DRGs的付费方式,就是为了避免医疗机构过度提供服务的问题,这在一定程度上促进医药分开改革,同时有利于医院内部管理的改善。[14]法人治理结构的试点改革要从医院管理的层面上改善医疗服务的效率和公益性,医院管理的改善对促进医药分开,控制医疗费用增长的效果也有显著影响,而医药分开对价格机制的理顺也能为改善公立医院管理起到积极作用。[15]医药分开改革、支付方式改革和医院治理结构的改革是相互影响的,任何一个政策都无法单独撇开来说。所以在分析医药分开政策产生的影响时,不能排除由于支付方式改革、医院治理结构改革带来的外部环境潜在的影响,从另一方面来说,医院治理结构、医保支付方式的改革对医疗费用的控制也起到一定程度的作用,而这种相互促进的结果需要更长时间的观察和研究。结合对公立医院的访谈,也发现加强医院的内部管理,严格管控绩效指标,对于规范医生行为具有重要作用,对医务人员的行为有更为有力的制约作用。绩效考核指标制订得越是科学合理,医疗费用的控制就越有效,医院管理的规章制度能直接影响医务人员的诊疗活动。这提示对于医疗费用的控制不仅要尝试进行医药分开改革,还要注重支付方式的改革,医院治理结构的改革,加强对医院的管理,改变医院的激励机制,让医院主动承担起控制不合理费用的责任。
作者声明本文无实际或潜在的利益冲突。
| [1] |
胡庆慧. 公立医院医药价格改革的实践和探讨[J]. 财经界(学术版), 2013, 25(17): 60-61. |
| [2] |
傅炽良, 阳建民. 深圳市实施药品零加成政策对公立医院住院费用的影响[J]. 中国医院管理, 2013, 33(2): 4-6. |
| [3] |
周忠良, 苏延芳, 周志英, 等. 基本药物"零差率"政策对住院费用的影响——基于陕西省县级公立医院的研究[J]. 中国卫生政策研究, 2013, 6(12): 25-32. |
| [4] |
Ding L, Wu J. The Impact of China's National Essential Medicine Policy and Its Implications for Urban Outpatients:A Multivariate Difference-in-Differences Study[J]. Value Health, 2017, 20(3): 412-419. DOI:10.1016/j.jval.2016.10.018 |
| [5] |
曾柳. 北京市医药分开政策实施效果的调查研究[D]. 衡阳: 南华大学, 2014. http://cdmd.cnki.com.cn/Article/CDMD-10555-1014410411.htm
|
| [6] |
Tian W, Yuan J, Yang D, et al. Descriptive Analysis on the Impacts of Universal Zero-Markup Drug Policy on a Chinese Urban Tertiary Hospital[J]. PLoS ONE, 2016, 11(9): e0162795. DOI:10.1371/journal.pone.0162795 |
| [7] |
宋杰, 陈航, 吴家锋, 等. 北京试行医药分开改革对医患双方的影响观察[J]. 中国医院管理, 2013, 33(9): 3-5. |
| [8] |
马桂峰, 马安宁, 尹爱田, 等. 县级公立医院综合改革政策对医院运行的影响研究[J]. 中国卫生经济, 2014(1): 17-20. |
| [9] |
赵锋, 杨莉, 张旭光, 等. 县级公立医院医药分开改革对医院收入和医疗服务的影响——基于广西的实证分析[J]. 中国卫生政策研究, 2015, 8(5): 24-30. |
| [10] |
吴家锋, 陈勇, 白莎琳. 医药分开试点改革对公立医院运行影响的初步研究[J]. 中国医院管理, 2013, 33(3): 3-5. |
| [11] |
蒋建华. 取消药品加成政策对医疗费用的影响[J]. 医学与哲学(人文社会医学版), 2010(5): 44-46. |
| [12] |
金晶. 论我国医疗市场的供给诱导需求[J]. 时代金融, 2011(18): 190-220. |
| [13] |
佟子林, 赵欣欣. 对改革"以药养医"现状的机制与方法的几点思考[J]. 中国卫生产业, 2011(31): 118-120. |
| [14] |
周瑞, 金昌晓, 乔杰, 等. 从北京市DRGs试点看医保费用支付方式改革方向选择[J]. 中国医院管理, 2013, 33(3): 1-3. |
| [15] |
韩优莉, 李文超, 郭蕊. 北京市公立医院法人治理结构改革的外部环境分析[J]. 中国医院管理, 2012, 32(5): 5-7. |
(编辑 刘 博)





