2. 川北医学院管理学院 四川南充 637007
2. School of Management, North Sichuan Medical College, Nanchong Sichuan 637007, China
经皮冠状动脉介入治疗是当前冠心病治疗的重要手段,而药物涂层支架技术(简称“药物支架”)(Drug-eluting stent,DES)是其中浓墨重彩的一笔。从第一代发展到第二代,药物支架通过不断改良支架材质、聚合物和抗增殖药物,一定程度可以降低再狭窄率及支架内血栓的发生率[1],应用越来越广泛,临床实践也已相对较为成熟。而另一方面,作为一种医学新技术,药物支架的适应症和昂贵的医疗费用问题广受社会诟病,关于支架是否滥用的问题也一直饱受社会各界热议和争论[2-4]。事实上,关于诊疗利益和风险的抉择,或许患者自己也应参与到治疗决策中来。[5]随着医学模式的转变和“以患者为中心”理念的传播,患者参与决策在医学伦理及临床实践中的重要性不断增强。本研究针对多省市的冠心病患者,研究了患者在治疗决策中的参与决策,分析了患者参与决策对冠心病患者治疗技术选择的影响,以期为相关理论研究与临床实践提供参考。
1 资料与方法 1.1 研究对象采用横断面调查设计,运用多阶段分层抽样的方法,选取了一线城市上海市,并根据经济发展水平抽取了东部的福建省和西部的四川省进行调研。本研究共选取5个城市进行现场调研:上海市,福建省的福州市和泉州市,四川省的成都市和南充市。在每个城市选取2~4家三级医院或二级医院进行调研。在每家医院,调查相应数量的心内科冠心病患者,包括使用了药物支架及未使用药物支架的患者。共发出240份患者问卷,回收有效问卷179份,有效收回率为74.58%。
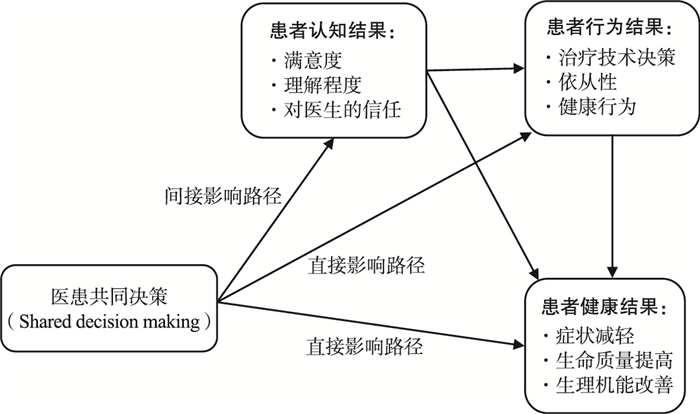
1.2 调查工具设计与理论框架在文献梳理和专家咨询讨论的基础上,本研究自主开发了药物支架患者调查问卷。问卷内容主要包括三个部分:患者基本情况,包括性别、年龄、户籍、疾病严重程度、患病时长、医疗保险情况、最高学历、职业、年收入等;患者对药物支架的认知与感知,包括患者对药物支架技术临床应用的态度、关注程度、是否使用过药物支架,患者对临床技术应用决策模式的偏好与感知(借鉴决策期望CPS量表,Control reference Scale[6])、对决策过程的满意度、对医疗服务的总体满意度等;患者参与决策量表评价(基于SDM-Q-9),SDM-Q-9根据L. Kriston 2010[7]设计运用的调查工具汉化而来,包括9个条目,每个条目从“非常不满意”到“非常满意”共有5个选项。本研究遵循Shay L.A 2015[8]研究提出的医患共同决策对患者结果影响的理论概念框架(图 1),分析了患者参与决策对患者是否使用药物支架技术的直接影响与间接影响。
|
图 1 医患共同决策对患者结果影响的理论框架 |
采用Epidata软件对数据进行录入整理,使用SPSS对数据进行分析,除描述分析方法之外,对于SDM-Q-9量表,参考Likert五分量表法对各条目的5个选项从“非常不同意”到“非常同意”分别赋值1~5,采用综合指数法对患者参与决策得分进行量化和综合评价,计算患者SDM量表9个条目的总得分。进一步应用聚类分析方法对SDM量表总得分进行二分类聚类分析,并基于此,采用Logistic回归分析和相关性分析方法,研究患者参与决策对患者是否使用药物支架技术的影响。
2 结果 2.1 调查对象基本情况本研究共调查了来自5城市的15家医院(10家三级医院、9家二级医院)心内科的179名冠心病患者,其中女性患者为56名(31.5%);平均年龄为59.71±16.05岁;调查对象其他基本情况见表 1。
| 表 1 被调查对象基本情况(n=179) |
被调查患者中,67名(42.1%)最终使用了药物支架技术;114名(64.8%)认为自己对药物支架技术比较不了解,16名(9.1%)比较了解,46名(26.1%)一般了解;17名(11.4%)对药物支架技术的临床应用态度为不支持,75名(50.3%)较支持;141名(83.4%)位患者偏好医患共同决策模式,另有25名(14.8)偏好患者主动决策或患者被动决策模式;145名(85.8%)患者在临床技术决策过程中感知到医患共同决策模式;138名(84.7%)对临床技术应用决策过程满意度(简称“患者决策满意度”)为较满意;47名(82.5%)对医疗服务的总体满意度为较满意。
2.3 患者参与决策量表(SDM-Q-9)的信效度分析采用主成份因素分析法对决策量表的9个条目进行分析,结果显示,该量表KMO=0.951, Bartlett's球形检验χ2=7180,df=36,P<0.001,因而根据Kaiser的建议,适宜进行因子分析。最终因子分析结果显示,9个条目提取了一个公因子,累计贡献率达到74.70%,该维度的9个条目的Cronbach's α系数为0.96,表明患者参与决策量表具有良好的信度。SDM-Q-9量表经因子分析共提取一个公因子,因而该量表仅适合做实证效度检验,该量表实证效度检验发现,SDM-Q-9量表的9个条目之间具有两两相关性(P<0.05),表明该量表具有很好的实证效度。
2.4 患者参与决策量表(SDM-Q-9)的评估结果药物支架技术临床应用中的患者参与决策量表评估结果见表 2,其中“非常不同意”和“比较不同意”均归为“不同意”,而“比较同意”和“非常同意”归为“同意”,大约超过56%的患者同意9个条目中的内容,而9个条目的平均得分在3.54~3.81之间,这显示较为多数的患者与医生之间有相对充足的沟通。量表评估分析得到9条目总得分变量SDM药物支架,其平均值为32.93±8.235,极小值为9,极大值为45,填满所有9条目的有效样本量为150。以SDM药物支架为指标,以K均值聚类分析方法按二分类进行样本聚类,得到新的二分类变量QCL-SDM药物支架,聚类分析结果显示,92(61.33%)位患者的患者参与决策得分为“较高”,这说明超过一半多的患者参与药物支架技术使用决策的程度较为充分,然而同时有58(38.67%)位患者的得分为“低”,说明仍有许多患者参与决策不够充足的情况存在。
| 表 2 药物支架技术临床应用中的患者参与决策(基于SDM-Q-9) |
患者参与决策与患者是否使用药物支架技术的关联性分析结果见表 3,患者SDM-Q-9量表得分、患者是否使用药物支架技术、患者决策满意度三者之间两两相关(P<0.01),可见,使用药物支架技术的患者、SDM-Q-9得分较高的患者,患者决策满意度也更高。
| 表 3 患者参与决策与患者是否使用药物支架的关联性分析 |
本研究在此基础上进行多重回归分析,研究患者参与决策对患者最终是否使用药物支架技术的直接及间接影响,回归分析结果见表 4。在直接影响路径模块中,控制了患者的性别、年龄、户籍所在地、家庭年人均收入、受教育程度、患病严重程度、患病时长等人口学特征变量,结果显示,患者SDM-Q-9得分对患者最终是否使用药物支架技术有显著性的直接影响(P<0.05)。在间接分析的模块中,同样控制患者人口学特征,发现患者参与决策对患者决策满意度有显著正向影响(P<0.001),患者决策满意度对患者最终是否使用该药物支架也有显著影响(P<0.01),即患者参与决策对患者是否使用药物支架技术可能存在间接影响。
| 表 4 患者是否使用药物支架技术的多重回归分析 |
在药物支架技术的临床应用中,有超过80%的冠心病患者偏好于并且在临床技术决策过程中感知到医患共同决策模式,而本研究进一步进行的量表评估分析发现,冠心病患者中约有61.33%参与决策的程度为较高。可见,虽然有极高比例的患者自报地认为自己感知到的临床决策模式为医患共同决策模式,但是其在临床治疗决策中的有效参与程度却并不像患者自我感知的那么高。
此外,还应当考虑到我国的冠心病治疗的实际情况与医疗环境、药物支架的滥用问题受到争论,医生在实施药物支架手术之前,都会先要求患者签署知情同意书或手术同意书等。尽管医生会就知情同意书内容、治疗技术的优劣势进行说明,但是患者毕竟缺乏相关知识,对医生所解释的内容理解程度有限。冠心病患者一般年纪较大、受教育水平较低、病情较重,而冠心病相关知识与临床治疗方法又较为复杂,患者即使并不真正理解知情同意书或手术同意书的内容,但仍旧会选择相信医生。所以,尽管患者自报的有较好程度的参与了药物支架技术应用决策,但其实际有效性和完整性仍有待提高。[9, 10]
3.2 患者参与决策影响冠心病患者决策满意度和治疗技术选择患者参与决策早期主要是被认为可以有效地保护病人的自主权与知情权,并且可以有助于根据患者个体化的需求来更好地提供个体化的医疗服务。[11]之后,逐渐有更多研究关注患者参与决策对于患者结果的影响。[12, 13]Street[13]的研究提出了医患沟通交流对于患者结果的影响路径,而Shay L.A[8]在借鉴此研究的基础上,进一步提出了关于医患共同决策对患者结果影响的理论概念框架,其中认为患者参与决策可通过直接的方式影响患者的行为结果,包括患者对治疗技术的选择;并且,患者参与决策可能通过影响患者的认知结果(如患者满意度),再通过患者认知结果影响到患者行为结果,这被归为间接影响。
本研究遵循该理论框架思路,分析了患者参与决策、患者满意度及患者最终是否使用药物支架技术之间的关联性与相互影响。患者是否使用了药物支架技术、患者决策满意度、患者参与决策量表得分三者之间两两相关,多重回归分析模型也发现,患者参与决策对于患者治疗技术选择,有显著的直接影响,而且还可能存在间接影响。这与国外一些关于医患共同决策与医学技术应用关联性的研究结论一致。[14-16]事实上,患者对于决策的满意度及治疗技术的选择,最终又会或多或少地影响到患者的最终健康结果。[8]可见,通过多种途径提高患者在医疗决策中的有效参与程度,对于提高患者决策满意度、理解患者是否选择药物支架技术、如何选择最佳治疗方案等,具有重要意义。建议:一方面,鼓励医患共同决策模式,提升冠心病患者满意度,改善医患关系。另一方面,加强全方位监督管理,保证药物支架技术的适宜应用。
作者声明本文无实际或潜在的利益冲突。
| [1] |
王向真, 李丹, 安毅. 药物涂层支架的研究进展[J]. 心血管病学进展, 2014(6): 707-711. |
| [2] |
谭嘉. 多支架植入就是滥用吗[J]. 健康管理, 2013(12): 64-65. |
| [3] |
"必要"和"过度"之间, 谁在滥用支架: 新华每日电讯[EB/OL]. (2015-02-12). [2017-06-12]. http://www.xinhuanet.com/mrdx/2015-02/12/c_133989157.htm
|
| [4] |
廖生. 用临床路径防范心脏支架滥用[N]. 医药经济报, 2015.
|
| [5] |
Charles C, Gafni A, Whelan T. Decision-making in the physician-patient encounter:revisiting the shared treatment decision-making model[J]. Soc Sci Med, 1999, 49(5): 651-661. DOI:10.1016/S0277-9536(99)00145-8 |
| [6] |
Degner L F, Sloan J A, Venkatesh P. The Control Preferences Scale[J]. Can J Nurs Res, 1997, 29(3): 21-43. |
| [7] |
Kriston L, Scholl I, Holzel L, et al. The 9-item Shared Decision Making Questionnaire(SDM-Q-9). Development and psychometric properties in a primary care sample[J]. Patient Educ Couns, 2010, 80(1): 94-99. DOI:10.1016/j.pec.2009.09.034 |
| [8] |
Shay L A, Lafata J E. Where is the evidence? A systematic review of shared decision making and patient outcomes[J]. Med Decis Making, 2015, 35(1): 114-131. DOI:10.1177/0272989X14551638 |
| [9] |
缪爱云, 吴奇云, 李丽, 等. 原发性肝癌患者参与治疗决策现状及影响因素分析[J]. 护理学报, 2015(7): 5-9. |
| [10] |
Zheng Y, Huang W, Xiao B, et al. Preferences for participation in shared decision-making among cataract patients in urban southern China:a cross-sectional study[J]. Lancet, 2016, 388(Suppl 1): S56. |
| [11] |
Wennberg J E. Dealing with medical practice variations:a proposal for action[J]. Health affairs, 1984, 3(2): 6-32. DOI:10.1377/hlthaff.3.2.6 |
| [12] |
Kreps G, O'Hair D, Clowers M. The Influences of Human Communication on Health Outcomes[J]. American Behavioral Scientist, 1994, 38: 248-256. DOI:10.1177/0002764294038002006 |
| [13] |
Street R J, Makoul G, Arora N K, et al. How does communication heal? Pathways linking clinician-patient communication to health outcomes[J]. Patient Educ Couns, 2009, 74(3): 295-301. DOI:10.1016/j.pec.2008.11.015 |
| [14] |
Ananian P, Houvenaeghel G, Protiere C, et al. Determinants of patients' choice of reconstruction with mastectomy for primary breast cancer[J]. Ann Surg Oncol, 2004, 11(8): 762-771. DOI:10.1245/ASO.2004.11.027 |
| [15] |
Langseth M S, Shepherd E, Thomson R, et al. Quality of decision making is related to decision outcome for patients with cardiac arrhythmia[J]. Patient Educ Couns, 2012, 87(1): 49-53. DOI:10.1016/j.pec.2011.07.028 |
| [16] |
Mandelblatt J, Kreling B, Figeuriedo M, et al. What is the impact of shared decision making on treatment and outcomes for older women with breast cancer?[J]. Journal of clinical oncology:official journal of the American Society of Clinical Oncology, 2006, 24(30): 4908. DOI:10.1200/JCO.2006.07.1159 |
| [17] |
Spatz E S, Spertus J A. Shared decision making:a path toward improved patient-centered outcomes[J]. Circ Cardiovasc Qual Outcomes, 2012, 5(6): e75-e77. DOI:10.1161/CIRCOUTCOMES.112.969717 |
| [18] |
袁一君, 吴燕, 颜美琼. 患者参与手术决策意愿及影响因素研究[J]. 护理学杂志, 2014(10): 23-25. DOI:10.3870/hlxzz.2014.10.023 |
| [19] |
Elshaug A G, Rosenthal M B, Lavis J N, et al. Levers for addressing medical underuse and overuse:achieving high-value health care[J]. Lancet, 2017, 390(10090): 191-202. DOI:10.1016/S0140-6736(16)32586-7 |
| [20] |
Glasziou P, Straus S, Brownlee S, et al. Evidence for underuse of effective medical services around the world[J]. Lancet, 2017, 390(10090): 169-177. DOI:10.1016/S0140-6736(16)30946-1 |
(编辑 薛 云)





