2. 湖北中医药大学管理学院 湖北武汉 430065
2. Management College, Hubei University of Chinese Medicine, Wuhan Hubei 430065, China
当前,我国已进入老龄社会,老年人基数多、增速快,高龄老人和失能人群规模庞大。2015年,全国失能、半失能老年人已达4 063万人。[1]尽管长期护理服务需求不断增加,但家庭护理服务供给能力却不断弱化,且缺乏制度化长期护理保障机制。因此,《中华人民共和国国民经济和社会发展第十三个五年规划纲要》提出“探索建立长期护理保险制度,开展长期护理保险试点”。
2012年以青岛、上海等为代表的几个城市在基本医疗保险制度框架内进行长期护理保险探索。2016年出台的《人力资源社会保障部办公厅关于开展长期护理保险制度试点的指导意见》(人社厅发〔2016〕80号)中也表明了长期护理保险和医疗保险制度之间的关联性。短期内受限于筹资主要来自医保基金,长期护理保险试点中医疗护理服务将处于重要位置。未来,医疗护理服务或作为一个福利包仍由护理保险支付,或转由基本医疗保险支付。
从试点地区实践看,各地基本采取简单的按床日付费,使得难以有效区分参保者消耗服务资源的差异,容易诱使护理机构挑选入住人群。而美国对医疗护理服务的付费方式更为精细和科学,其在医疗照顾(Medicare)和医疗援助(Medicaid)制度中应用的资源消耗分组(Resource Utilization Groups,RUGs)和居家医疗护理服务资源分组(Home health resource groups,HHRGs)均是长期护理服务领域的疾病诊断相关分组(DRGs),可更准确匹配患者护理服务需求和费用支付,保障护理服务机构服务规范性,防止其对患者的选择行为。[2]因此,本研究以美国Medicare和Medicaid对长期护理服务的两种付费方式为研究对象,以期对我国提供有益借鉴。
2 美国长期护理服务的付费方式尽管美国被称为商业长期护理保险的典型国家,但2010年约71%的长期护理费用由Medicare和Medicaid支付;私营护理保险仅支付了长期护理费用的7%或11%。[3-4]医疗护理服务多内嵌在医疗照顾和医疗援助制度服务包中,表现为护理之家(Nursing homes)的机构护理服务(相当于我国的机构护理)及居家护理机构(Home health agency)的居家医疗护理服务(相当于我国的居家医疗护理或家庭病床)。[5]
2.1 支付机构长期护理服务的资源消耗分组方式 2.1.1 基本情况资源消耗分组是美国机构医疗护理服务需求分类的病例组合,被视为机构医疗护理支付的DRGs,主要依据患者临床表现和日常生活能力等情况将患者分为若干组,每一组患者所需服务类似、利用资源程度相近。[6-7]如美国医疗援助①和医疗照顾制度使用RUGs支付专业护理机构(SNFs)的医疗护理及康复服务、护理之家的长期医疗护理服务。50%以上的州在其医疗援助制度中使用RUGs付费,医疗照顾制度在2011年正式使用RUG-Ⅳ替代了RUG-Ⅲ。[8]
① 美国医疗援助计划是一项医疗救助计划,其采取的是联邦财政补贴、地方财政配套的筹资模式,具体经办管理有各州自主决定。
2.1.2 分组逻辑RUGs是一种反映长期护理服务所需资源等级、互斥的一种归类方法。这一方法依据患者自身特点,将其归组到一系列代表患者资源消耗的分组中。分组强调一个标准顺序或层级化的结构。每一个RUGs组都有一个相对权重。当前的RUG-Ⅳ包含三个主要维度:一是服务类型,共分八大类,包括康复服务附加扩展服务、康复服务、扩展服务、针对性特定服务—高消耗的情况、针对性服务、复杂临床服务、行为症状和认知功能问题、身体机能缺失;二是ADL量表评价,用于细分除扩展服务之外的各项内容;三是服务使用情况,如抑郁症情况、是否提供恢复性服务及提供情况、患者所需服务时间情况。这些维度按顺序组合形成数十个分组(图 1)。
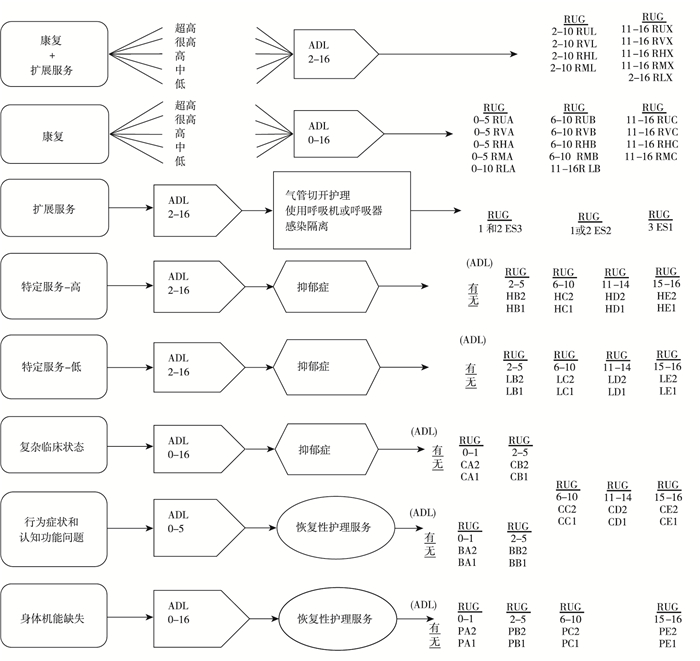
|
图 1 RUG-Ⅳ的分组逻辑简图 |
RUGs分组表中每一个RUG分组对应一个标准权重,权重表示不同RUG组中患者接受护理服务时消耗资源的相对差异情况。同时,每一个权重有一个全国基准的价格。这一权重价格需先依据地域因素调整,形成供本地使用的地域性权重单价,权重单价正是通过这一全国标准权重单价和地域化调整机制实现了对不同地区护理成本的兼顾。最后,结合各个患者所属RUG分组的权重,得出相应实际支付标准。
理论上,医疗照顾制度的RUGs支付应按前述方法在微观个体层面支付。但部分州在其医疗援助制度支付时往往按整个护理机构服务人员平均RUGs水平直接调整总支付金额(图 2)。
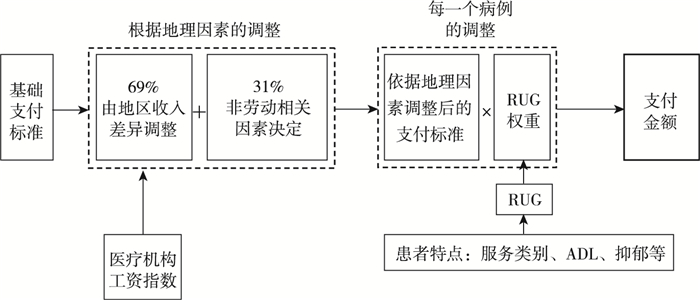
|
图 2 每一个护理对象支付金额的确定公式 |
居家医疗资源分组是美国2000年在医疗照顾制度居家医疗服务领域引入的新付费机制。[14]医疗照顾制度向符合条件②的特定人群提供居家医疗服务。[15]
② 条件包括:行动不便,只能在家接受医学服务;护理服务计划事先确定,并经医生定期调整和确认;间隙性需要技术性护理(并非仅是静脉注射、理疗、言语治疗或持续性需要职业康复)。服务内容包括:非24小时的技术护理服务和家庭健康助手服务、物理治疗、语言康复、职业技能恢复、医学社会服务、医学辅助器械、耐用医学器械(20%的共付)服务。
2.2.1 居家医疗护理服务的付费制度演进二战期间,美国慢性病患者数量增加,医疗机构人满为患,居家医疗服务被视作机构服务的重要替代而被热议,但效果并不明确且难以界定享受人群①。[16]1965年,社会保障法建立的医疗援助和医疗照顾制度都提供居家医疗服务。最初,关注与提供急症治疗后的护理服务,这使居家医疗服务数量快速增加[16-17]。特别是1980年的综合协调法案(Omnibus Reconciliation Act of 1980)取消了家庭医疗服务的部分限制条件,带来了居家医疗护理使用量和费用的快速上升,支出和使用量从1990年的40亿美元和每千人57名上涨至1997年的170亿美元和每千人108名。[18]因此,1997年的平衡预算法案(Balanced Budget Act,BBA)实行了临时付费系统(Interim Payment System,IPS),下调支付价格、设立次均费用上限和单个享有者服务上限。[19]这使居家医疗护理出现服务量、支出、享受人次、使用频率、支付和持续时间等方面的快速下降。[20] 1997—1999年总费用从170亿美元下降至80亿美元,使用频率从每人73次下降至1999年的37.3次。
① 1959年,美国医疗保险协会(Health Insurance Association of America)提出居家医疗服务无法减少医疗支出,且适合人群非常有限。
因此,美国在2000年引入新的家庭医疗护理预付费方式(Home Health Prospective Payment System,HHPPS),即居家医疗资源分组,通过有效反映每一个护理服务时间段(60天)的健康状况和服务需要方式激励有效服务供给。[17]新方式施行后,家庭医疗费用开始稳步提高,从2000年的72亿美元上涨至2009年的183亿美元,使用者增加了25%。
2016年,美国开始在9个州试行居家医疗服务按价值付费机制(value-based purchasing, VBP)①,奖励达到绩效目标和绩效改善的服务机构。美国医疗照顾和医疗援助管理中心(CMS)使用2015年数据作为基线设定绩效。2018年1月1日的支付将是首次依据2016年绩效数据付费,达到目标的机构可获得3%奖励,2022年奖励将上升至8%。
① 亚利桑那、佛罗里达、爱荷华、马里兰、马塞诸塞州、内布拉斯加、北卡莱罗纳州、田纳西和华盛顿州等。
2.2.2 现行居家医疗分组付费方式设计居家医疗分组系统以60天为一个护理期和一次支付单位,在分组基础上,定额支付居家医疗护理服务。这一支付标准依地区价格差异进行调整。同时,对费用较高、消耗资源较多的个案采取特例单议方式确定费用,一般对超出费用进行折价支付①;对60天内上门服务低于5次的患者,视为低资源消耗组,采取按次付费②。特殊材料可另行申报。这一分组依产出和评估信息系统(OASIS)相关数据评估患者临床特征、功能、服务利用情况,共分153个群组。
② 如果患者一个60天治疗段内,有过多的居家护理服务次数和费用支出,则为高价特例,如果成本高于标准,则获得相当于计算价格80%的折价支付,此外,支付价格也对非常用医疗器械的使用有所调整。
分组从最轻到非常严重的每一分组都与基准分组间有一个权重关系。全国有一个平均价格。各地区服务价格依全国平均价格调整获得,调整因子包括地域情况和案例情况。2015年,每个服务段(60天)的国家基准价格为2 961.38美元。每一个服务段的价格可分为劳动力和非劳动力成本两部分。劳动力成本占价格的77%,主要通过医院工资指数调整,以反映居家医疗服务的劳动力投入。居家医疗服务价格调整主要依据服务享受者居住地而非服务提供者地址。此外,农村地区服务增加3%价格。为了解决病例组合或多种情况叠加的问题,价格可由多个分组价格相互叠加。基础费率每年根据家庭医疗护理服务市场价格调整,相关价格调整系数由相关价格采集筐的数据变动获得,同时也考虑其他因素(图 3)。
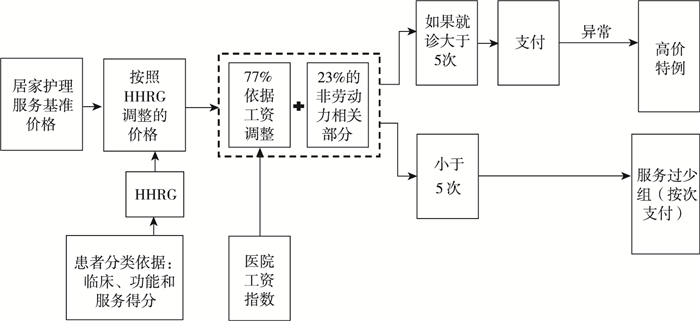
|
图 3 居家医疗资源分组预付费系统的运行图 |
居家医疗资源分组共153个组,每个患者每个护理服务段都归并到相应分组中。分组依据是患者临床状态、功能状态、治疗利用率、过去的护理段服务量等。临床状态特征包括家庭护理服务的初步诊断、视力限制、存在的创伤或病变、呼吸急促程度、注射药品使用情况等;功能特征则包括穿衣、洗浴、如厕、移动、运动能力等都被赋分,然后归总到相应的分组中。不同的分组代表着不同严重程度和护理需求(图 4)。
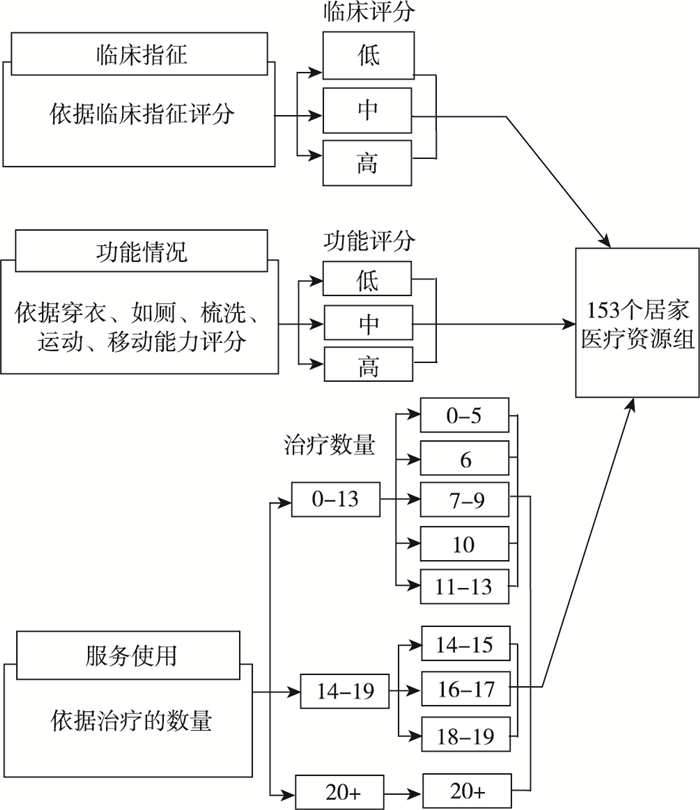
|
图 4 居家医疗分组的分组逻辑 |
第一,医疗护理服务付费方式优化的核心是匹配费用支付额与资源消耗量,防止服务机构行为的异化,减弱了服务机构承担的财务风险,有利于服务机构间的有序竞争。
第二,长期医疗护理服务的付费发展趋势也是逐步走向细化的按病种付费,这也符合医疗服务付费方式走向按病种付费的发展趋势。
第三,精细化付费方式的定价基础是资源消耗,并建立动态定价调整机制。资源消耗表现为劳动力成本和非劳动力成本两类。其中,劳动力成本根据某个指数(医院薪酬指数)实现根据地区情况及不同年度情况的调整。
第四,通过价格(支付标准杠杆)提高农村地区居家医疗服务的可及性。
第五,居家服务和机构服务的付费方式不同,这源自其服务人群特点不同,服务范围、内容和强度也存在较大差异。
3 我国早期长期护理保险制度试点和付费方式情况我国最早试点长期护理保险制度的是山东省青岛市,2006年依托社区医疗机构和养老护理机构开展家庭病床和老年医疗护理试点,2012年建立城镇长期护理保险制度。随后上海市、长春市、南通市也开始探索长期护理保险制度。这些城市的自发探索早于2016年人社部出台的人社厅发〔2016〕80号文件,因此可归为早期自发探索城市。
3.1 早期探索地区针对长期护理服务的付费方式这些地区长期护理服务付费方式大致分以下三种:第一,按床日付费为主。除上海和部分地区的社区巡护外,基本为这一方式。一般分医疗专护(医疗机构提供医疗护理)、养老院医疗护理和居家医疗护理三类,分别设定按床日费用。其中,医疗专护支付标准高于养老院医疗护理,养老院高于居家医疗护理。第二,年度或月费用包干,其实也是一种按床日付费的变种,主要应用于社区巡护服务。第三,按次付费。如上海支付居家医疗护理服务。实质上,这类按次付费往往限定服务时长、内容等,是一种按服务项目付费。可见,除上海外,我国对于长期护理服务基本为按床日付费(表 1)。
| 表 1 部分早期试点地区长期医疗护理服务支付方式 |
各地床日付费的支付标准,基本依据为相应长期医疗护理服务人群的若干年历史数据、采用统计学方式计算的平均值,需足够服务人群才能够有效分散风险。即按床日付费难以反映单个服务享受者的实际资源消耗。
这可能带来以下问题:一是缺乏足够服务人群的机构和地区难以开展长期护理服务。二是护理机构存在选择症状较轻者入住的情况。三是产生并放大经办机构与护理机构之间关于统计意义上的平均数和医学上的个体差异间的矛盾。四是威胁消费者“以脚投票”为核心市场竞争机制的有效运行。五是居家护理服务间歇性的特点是否适合按日包干方式尚未可知。
4 我国长期护理服务付费方式的完善思路和政策建议 4.1 完善思路 4.1.1 尽力实现护理服务个案的资源消耗与付费标准之间的匹配改善上述困境的根本办法即为付费方式改革,逐步引入按病例分组的方式,尽力使长期护理保险基金对每个护理服务享有者支付的费用与护理机构消耗的资源相匹配,弱化护理机构选择护理对象的激励,从而真正使护理服务机构将竞争转移到护理服务质量上,激活参保者“以脚投票”的市场竞争机制。
4.1.2 建立费用结算额与护理服务效果之间的关联无论何种付费方式,其最终目的都是为参保者提供足够数量和足够质量的护理服务。而长期护理保险管理实践中,最困难的是监督护理服务计划的落实。因此,按绩效付费成为许多国家的重要选择。尽管许多国家并未声称其采用按绩效付费的方式,但其付费机制中的奖金、补贴等都与服务人群的护理结果产生了相应的联系。因此,我国也应建立护理服务效果与付费之间的关联机制,将按绩效付费作为付费方式的重要补充。
4.2 相关政策建议 4.2.1 引入病例分组方式所需做的前期积累第一,组织研究国际已有的长期护理服务付费方式,总结其设计原理、应用环境、优缺点、各国或地区实施经验等内容,为我国未来付费制度完善做好资料储备,帮助相关部门遴选新的付费方式。第二,制定统一的数据标准并积累长期护理保险相关数据作为新付费方式中国化的数据基础。第三,可先期采用逐步精细化的按床日付费方式作为尝试。
4.2.2 需要考虑的问题第一,具体应用的付费方式。对机构长期医疗护理服务可采用按病例分组和按绩效付费相结合的方式;对居家护理服务可采用长时间段的按病例分组和按绩效付费相结合的方式。
第二,按绩效付费的考核指标。绩效评价应关注过程(护理服务供给的数量和规范性)和结果(护理服务结果)两部分,应以结果绩效为主。需注意考核指标不宜过多,也不能为护理机构能有效控制的指标,更不能产生不良的行为激励。
第三,长期医疗护理服务的支付标准。一是支付标准的制定层级。最优选择为中央政府制定全国平均支付标准,然后由各地区依据本地区劳动成本和非劳动成本的情况予以调整,调整规则由中央政府制定。由于我国地区差异很大,也可以采取省级政府制定省内平均支付标准,地市级政府调整的方式。
二是支付标准的确定方式。宜采用标杆法,分别选择若干家不同级别的医疗机构和护理机构作为样本,对其规范性操作情况下的不同病例分组医疗护理服务的成本进行采集,在其基础上通过专家法等方式予以调整,最终确定相应长期护理服务的医保支付标准。
三是支付标准的实行。配套支付标准需同时出台不同等级和类型护理服务机构的配备条件标准、不同护理病例分组的标准化护理指南,由护理机构依照指南配备设施和人员提供长期医疗护理服务,并依指南进行签约机构遴选和绩效评定,从而保证支付标准的公平性和标杆作用。
四是支付标准对农村服务供给的激励。可学习美国等国家经验,对农村地区长期医疗护理服务提供差异化的支付标准,在数据测算和专家分析的基础上,对达标准护理机构在农村地区提供的相关长期医疗护理服务支付标准予以额外加成。
五是支付标准的动态调整机制。由于支付标准采用成本加成方式获得,可将其成本分为劳动力成本和非劳动成本两类,分别确定调整方式。
作者声明本文无实际或潜在的利益冲突。
| [1] |
中国新闻网.调查显示, 中国失能、半失能老年人已达4063万人[EB/OL]. (2016-10-09)[2016-11-08]. http://news.sina.com.cn/o/2016-10-09/doc-ifxwrapv1142210.shtml.
|
| [2] |
Schlenker R E, Powell M C, Goodrich G K. Initial home health outcomes under prospective payment[J]. Health Services Research, 2005, 40(1): 177-193. DOI:10.1111/hesr.2005.40.issue-1 |
| [3] |
Lewin Group. Individuals living in the community with chronic conditions and functional limitations: A closer look[R]. U.S. Department of Health and Human Services, 2010.
|
| [4] |
财新网.长期护理险: 美国市场曾经踩过的坑[EB/OL]. (2016-08-31)[2016-11-18]. http://opinion.caixin.com/2016-08-31/100983597.html.
|
| [5] |
Brown J R, Finkelstein A. The private market for long-term care insurance in the United States:A review of the evidence[J]. Journal of Risk and Insurance, 2009, 76(1): 5-29. DOI:10.1111/j.1539-6975.2009.01286.x |
| [6] |
Murtaugh C M, McCall N, Moore S, et al. Trends in Medicare home health care use:1997-2001[J]. Health Affairs, 2003, 22(5): 146-156. DOI:10.1377/hlthaff.22.5.146 |
| [7] |
White C, Pizer S D, White A J. Assessing the RUG-Ⅲ resident classification system for skilled nursing facilities[J]. Health Care Financing Review, 2002, 24(2): 7. |
| [8] |
Rahman M, Tyler D, Thomas K S, et al. Higher Medicare SNF Care Utilization by Dual-Eligible Beneficiaries:Can Medicaid Long-Term Care Policies Be the Answer?[J]. Health services research, 2015, 50(1): 161-179. DOI:10.1111/hesr.2015.50.issue-1 |
| [9] |
Carpenter I, Perry M, Challis D, et al. Identification of registered nursing care of residents in English nursing homes using the Minimum Data Set Resident Assessment Instrument(MDS/RAI) and Resource Utilisation Groups version Ⅲ (RUG-Ⅲ)[J]. Age and Ageing, 2003, 32(3): 279-285. DOI:10.1093/ageing/32.3.279 |
| [10] |
Carpenter G I, Ikegami N, Ljunggren G, et al. RUG-Ⅲ and resource allocation:comparing the relationship of direct care time with patient characteristics in five countries[J]. Age and Ageing, 1997, 26(suppl 2): 61-65. DOI:10.1093/ageing/26.suppl_2.61 |
| [11] |
Björkgren M A, Fries B E, Häkkinen U, et al. Case-mix adjustment and efficiency measurement[J]. Scandinavian journal of public health, 2004, 32(6): 464-471. DOI:10.1080/14034940410028235 |
| [12] |
Singh D A. Effective management of long-term care facilities[M]. Jones & Bartlett Publishers, 2014.
|
| [13] |
Fries B E, Schneider D P, Foley W J, et al. Refining a case-mix measure for nursing homes:Resource Utilization Groups (RUG-Ⅲ)[J]. Medical care, 1994, 32(7): 668-685. DOI:10.1097/00005650-199407000-00002 |
| [14] |
Schlenker R E, Powell M C, Goodrich G K. Initial home health outcomes under prospective payment[J]. Health Services Research, 2005, 40(1): 177-193. DOI:10.1111/hesr.2005.40.issue-1 |
| [15] |
McCall N, Komisar H L, Petersons A, et al. Medicare home health before and after the BBA[J]. Health Affairs, 2001, 20(3): 189-198. DOI:10.1377/hlthaff.20.3.189 |
| [16] |
Benjamin A E. An historical perspective on home care policy[J]. The Milbank Quarterly, 1993, 71(1): 129-166. DOI:10.2307/3350277 |
| [17] |
Buhlerwilkerson K. Care of the chronically ill at home:An unresolved dilemma in health policy for the United States[J]. Milbank Quarterly, 2007, 85(4): 611-639. DOI:10.1111/j.1468-0009.2007.00503.x |
| [18] |
Golberstein E, Grabowski D C, Langa K M, et al. Effect of Medicare home health care payment on informal care[J]. Inquiry, 2009, 46(1): 58-71. DOI:10.5034/inquiryjrnl_46.01.58 |
| [19] |
Buntin M B, Colla C H, Escarce J J. Effects of payment changes on trends in post-acute care[J]. Health services research, 2009, 44(4): 1188-1210. DOI:10.1111/hesr.2009.44.issue-4 |
| [20] |
Murkofsky R L, Alston K. The past, present, and future of skilled home health agency care[J]. Clinics in geriatric medicine, 2009, 25(1): 1-17. DOI:10.1016/j.cger.2008.11.006 |
(编辑 赵晓娟)




