2. 中国太平洋人寿保险股份有限公司 上海 200122;
3. 上海交通大学公共卫生学院 上海 200025
2. China Pacific Life Insurance Co., Ltd., Shanghai 200122, China;
3. School of Public Health, Shanghai Jiao Tong University, Shanghai 200025, China
我国医保支付方式改革工作自新医改开始就被放在优先战略地位,并被寄予很高的改革预期。建立按病种支付为主的多元复合型支付体系是当前改革的主导方向。2017年1月,国家发展改革委发布了《关于推进按病种收费工作的通知》(发改价格〔2017〕68号),制定了320个具体病种目录供各地参考。同年6月,国务院办公厅发布《关于进一步深化基本医疗保险支付方式改革的指导意见》(国办发〔2017〕55号),明确提出“全面推行以按病种付费为主的多元复合式医保支付方式”、“到2020年,医保支付方式改革覆盖所有医疗机构及医疗服务,全国范围内按项目付费占比明显下降。” 2018年2月,人社部公布《医疗保险按病种付费病种推荐目录》(人社厅函〔2018〕40号),要求各地应确定不少于100个病种开展按病种付费,并遴选130个病种供改革参考。
在前几年的试点摸索之后,中央政府正以强有力的姿态在全国范围内推动医保支付方式的改革。尽管国内关于按病种支付的讨论颇为热烈,但大多仍停留在对国外经验的参考,缺少本土化环境下的理论思考。鉴于我国卫生体系与国外的差异,医保支付方式改革在整体改革中应该如何定位,按病种支付这种模式移植到我国需要满足怎样的前提,目前尚没有形成共识。本文主要从理论角度分析医保支付方式改革在我国整体卫生体制改革中的功能定位,并阐述该项改革在政策效果实现中的有效性前提,为当前的政府改革工作提供新的启迪与参考。
1 支付方式改革对医疗服务结果的作用机制通常情况下,医疗服务结果取决于医生临床行为,而人的行为主要受到经济激励的影响。医保支付制度作为政府宏观调控资源配置的手段,其对医疗服务结果的影响也是基于其对医生经济收入的影响。在我国,医生不具备独立行医资格,必须依托于固定的医疗机构才能开展诊疗活动,并根据一定的薪酬分配制度获得相应的收入。因此医生的收入受到医疗机构的筹资机制和分配机制的双重影响,医保支付方式对医生行为的影响属于间接激励。[1]
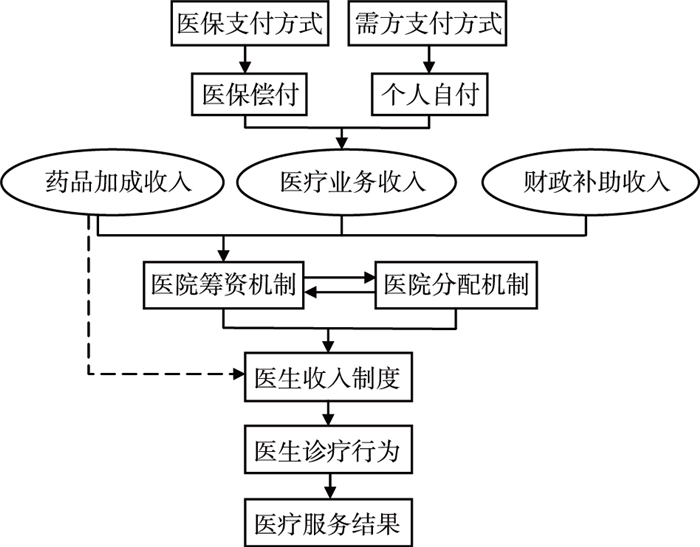
长期以来,我国公立医院的筹资渠道主要包括政府直接财政补助、医疗业务收入和药品加成收入三方面。其中,医疗业务收入又来源于两个支付渠道:医保偿付和患者个人自付; 医保支付方式影响医保基金对医院的支付途径,包括按项目支付、按人头支付、按病种支付等形式。患者自付取决于需方支付方式,主要包括起付线、共付比例、封顶线等。因此,在我国的医疗服务市场,医保支付方式改革对医疗服务结果影响的完整作用路径如图 1。
|
图 1 我国卫生系统框架下医保支付制度对医疗结果影响的作用路径 |
医生薪酬收入制度是整个路径传导最重要的媒介体。在我国的卫生系统环境下,医生的收入主要依赖于三个部分:基本工资收入、绩效奖金收入和其他收入。基本工资主要是按照事业单位编制和岗位核定,收入水平较为固定; 绩效奖金收入是医生收入最主要的组成部分,主要受到医院薪酬分配制度的影响; 其他收入包括正常的福利补贴,以及来自医药生产商的回扣收入。其中,药品回扣收入主要是来源于药品加成政策的变异产物,在药品加成政策下,生产商为了鼓励医生多开药,会直接给予医生一定回扣,以此寻求更大的销售利润。
因此,就医生收入制度而言,其主要涉及两大方面的三个政策,两大方面包括医院筹资制度和医院薪酬分配制度,三个政策包括药品加成政策,医疗服务的支付政策(医保支付制度)和人员薪酬分配政策。医生收入制度直接影响到医生的诊疗行为,在拥有信息优势的前提下,医生的诊疗行为是影响最终医疗服务结果最直接的因素。当前我国新医改工作的主要目标之一是抑制医生的过度医疗行为,控制医疗费用的过快增长,就需要同时协调推进医院筹资领域和分配领域的双重改革。医保支付制度主要是影响医院的筹资机制,对医务人员的行为不存在直接的政策效力。当前阶段,我国全民医疗保障体系已经初步建立,保障水平也在逐步提高,在此背景下,支付制度改革可视作公立医院改革的重要抓手,但其无法单独撬动公立医院存在的体制性障碍。
3 支付政策改革有效性边界分析如前文所述,我国医生的收入包括基本工资、绩效收入和其他收入三部分。本文主要关注医保支付政策对医生绩效收入的传导效应,因此,上述传导通路可进一步抽象为关于“医保支付方式→医疗业务收入→医生绩效收入”的讨论,由此发现,支付政策改革效果的实现需要满足以下几个前提:
条件1:医保支付收入可以显著影响医院的医疗业务收入;
条件2:医院医疗业务收入可以显著影响医院的总收入;
条件3:医院的收入机制可以显著影响医院的薪酬分配机制。
以下就我国公立医院经济制度变迁和当前新医改工作推进的实际情况,就上述三条前提条件进行分析。
3.1 医保支付收入对医院医疗业务收入的影响条件1的实现,换言之,就是医疗机构的医保支付收入占总业务收入的比重需要达到一定比例。而医院医疗业务收入主要来自医保支付和患者自付两部分。因此影响条件1实现的因素包括两点,一是当地医疗保障的范围和保障水平,二是当地医疗机构自费患者的占比情况。假如某一地区医院的业务收入中医保收入占比较低,存在两个可能:第一,当地医疗保障水平低下,本地居民就医主要还是依赖个人经济能力,区域内疾病风险分担机制薄弱。第二,该地区异地就医病人的比例较大,自费患者费用占医疗机构的收入比例较高。
2000年我国公立医院医保收入占其业务收入的比重仅为3%~4%。随着基本医疗保障体系的逐步发展,在随后的十多年时间内,医保支付收入占医疗机构业务收入的比重逐渐增大,新医改初期达到36.7%,2014年该比例已达到55.8%。[2]保障水平的不断提高使得通过改革医保支付方式来重塑公立医院的筹资机制,扭转医务人员行为的期望成为可能。然而,我国地域不同地区社会经济发展水平差异较大,筹资和保障的水平也参差不齐。因此对于基本医疗保障水平低下的地区,通过支付方式改革实现预期改革效果的难度较大。
除此之外,更需要关注的是统筹区域外就医(异地就医)对支付制度改革的冲击效应。我国基本医疗保险体系,无论是城镇职工医保还是城乡居民医保,基本都是实行县级或地市级的统筹管理。而开展的各种医保管理制度或改革措施,也是以统筹地域为范围,不同参保统筹地域之间的医保报销制度或改革方案可能存在差异。对于经济发达、医疗资源高度集中的地区,其吸引了大量域外的参保患者,通常将这些域外参保患者就医的费用收入大于本地参保患者域外就医的费用支出的地区称之为“医疗顺差地区”,以北京、上海、广州等区域性医疗中心为代表; 反之,某个地区若发生参保人员大量外流就医,则称之为“医疗逆差地区”,主要是二、三线城市,尤其是就医地理可及性较好的地区。目前多数公立医院层面的经济体制改革都是通过各种约束性措施,对其形成经济压力,使公立医院主动或被动地减少过度医疗行为。然而,我国几乎所有的医保政策改革的靶向范围都只聚焦在自身辖区内参保人群范围,外地就医患者处于改革的“边缘地带”。对于医疗顺差地区而言,其医疗机构的财政筹资体系较为开放,本地医保政策改革造成的经济压力均可通过这一开放性渠道转移至体系外的自费人群(主要是外地来此就医人群),从而削减了医保支付政策改革的预期效果。[3]当前异地就医即时结算系统基本建成并投入运行,这将大大降低参保人群的域外就医的门槛,刺激医疗逆差地区参保人群的域外就医需求,医保财政从这些地区大量流入顺差地区,形成跨域性的医保财政转移的“流动性陷阱”。在目前的改革思维模式下,这一变革将会较大削弱医疗顺差地区开展的包括医保支付制度在内的公立医院筹资机制改革的政策效力; 同时对于逆差地区而言,其医保费用管理可能会面临失控的风险,基金运行压力更加严峻。
应该说,条件1是整个医保支付政策传导通路实现的首要条件,也是最关键的条件。总结上述分析,条件1实现的两个前提是: (1)区域内公共医疗保障程度需达到一定水平; (2)医疗服务供方的筹资体系相对处于封闭状态。
3.2 医疗业务收入变化对医院筹资模式的影响条件2实现的前提是:医院医疗业务收入在医院总体收入中占据主体地位。换言之,医保支付制度改革必须辅以药品零加成政策,才能完成政策效应的后续传导。
从图 1可以看出,我国长期实行的药品加成政策不仅直接影响到公立医院的筹资结构,而且还对医生的收入制度具有直接效力,是影响医疗服务供方诊疗行为至关重要的政策之一。自20世纪80年代以后,随着社会经济市场化改革的全面开展,我国公立医院变成财政差额补偿单位,政府对公立医院的直接财政补助越来越低,医院运营成本需要通过自身提供医疗服务来补偿。与此同时,由于医疗服务价格严重低于医院成本水平,政府为了维持医院的正常运转,药品加成收入成为弥补公立医院财政亏损的重要途径,从此形成了我国公立医院特有的财政交叉补偿机制。
从新医改方案研制开始,药品加成政策就被认为是诱发医疗机构过度医疗(尤其是开大处方、开贵药)的重要原因。[4]随后几年,各地政府纷纷启动取消药品加成制度改革。据2016年中国卫生和计划生育统计年鉴显示,2008—2015年我国公立医院财政收入中,药品收入占比从42%下降至36%,医疗服务收入占比从47%上升至52%。尽管离其他国家药品费用占比在20%的水平还有一定差距,但随着该项政策的持续推进,使得通过医疗服务支付制度的改革来扭转医务人员行为的政策思路成为可能。
3.3 医院筹资制度改革需与分配制度改革相衔接医保支付制度改革对医务人员收入的影响是通过影响医院的医疗业务收入制度(条件1)进而影响医院的筹资制度(传导2)来实现的,这种传导被称为“内部传导”。如前所述,我国医务人员的收入制度很大程度上取决于所在医院的薪酬分配政策。这种医保支付制度改革对医院分配制度的影响被称为“外部传导”,即条件3。医保支付制度改革要想实现预期政策目标,除了需要满足内部传导条件,还需要满足外部传导条件。
医院筹资制度和分配制度是影响公立医院管理运行的两个核心经济政策,也是新医改中有关公立医院改革的重要内容。目前,我国公立医院筹资机制改革的主要思路是取消药品加成,将原先的三个补偿渠道变成政府财政补助和医疗服务收入两个渠道; 而薪酬分配制度改革的主要思路是破除收支结余的分配模式,建立以服务量和服务质量为主的综合绩效考核和岗位绩效工资制度。就财务角度而言,政府财政投入占比长期处于较低水平,我国公立医院已经成为一个财政相对独立、自负盈亏的经济实体组织,医院通过政策博弈来维持经济收入几乎是刚性需求。在这种情况下,医院收支结余的分配模式很难被彻底打破。要实现支付制度改革对医院分配制度的外部传导,只能在医院绩效分配制度中合理设置相应的指标来体现新的支付理念。而这一点在目前的研究中,无论是从改革文件,还是从实际试点工作,都较少有人关注。目前我国公立医院的薪酬分配制度改革一直处于滞后阶段,也缺乏可复制推广的成功试点经验,是公立医院改革中较大的瓶颈。
4 对我国按病种支付改革的思考当前按病种支付改革如火如荼,但从前文的分析发现,支付方式改革效果的实现存在必要前提。对于医生个体,它是间接激励模式,在多层作用路径下,可能会存在明显的政策衰减效应。而对于医疗机构而言,目前缺少充分的证据来检验其对医院筹资机制的影响、尤其是对筹资水平的影响。因此,我国支付方式改革工作需要考虑不同地区的适宜性,政策实施之前进行相应的可行性论证。
理论而言,按病种支付属于约束性支付方式,相较于按项目付费的扩张性支付性质,改革后原先医院通过过度医疗来增加筹资的现状可以得到缓解。但是,按病种支付无法解决当前公立医院财政独立运行的压力。此外,单纯的按项目支付和按病种支付,本质上都属于以服务数量为基础的支付行为(volume-based payment),前者以服务项目的数量为支付依据,后者以服务人次的数量为依据。因此,与按项目付费类似,按病种支付制度单独实施也无法避免医疗服务供方通过增加服务的数量来增加总收入的风险,难以避免供给诱导需求的发生。因此,国外实证研究发现按病种支付方式可以降低人均住院费用,但整个系统的医疗费用仍然会增加。[5]此外,已有的实证研究并没有证据显示按病种支付可以促进医疗质量的改善。[6]在未来阶段,我国医保支付体系的设计还需要进一步融合按绩效支付(pay for performance)理念,综合实现人群健康结果的改善。
作者声明本文无实际或潜在的利益冲突。
| [1] |
卢颖, 孟庆跃. 供方支付方式改革对医生行为的激励研究综述[J]. 中国卫生经济, 2014, 33(2): 36-38. |
| [2] |
瑞咨询. 2017年中国商业健康险行业研究报告[EB/OL].[2018-04-25]. http://www.toutiao.com/i64339845-13721762306/
|
| [3] |
Jian W, Lu M, Chan K Y, et al. Payment Reform Pilot in Beijing Hospitals Reduced Expenditures and Out-Of-Pocket Payments Per Admission[J]. Health Affairs, 2015, 34(10): 1745-1752. DOI:10.1377/hlthaff.2015.0074 |
| [4] |
郑格琳, 郑蕾, 杨安, 等. 取消药品加成政策起源分析[J]. 中国卫生经济, 2015, 34(2): 37-40. |
| [5] |
Moreno-Serra R, Wagstaff A. System-Wide Impacts of Hospital Payment Reforms:Evidence From Central and Eastern Europe and Central Asia[J]. Journal of Health Economics, 2010, 29(4): 585-602. DOI:10.1016/j.jhealeco.2010.05.007 |
| [6] |
Palmer K S, Agoritsas T, Martin D, et al. Activity-Based Funding of Hospitals and its Impact on Mortality, Readmission, Discharge Destination, Severity of Illness, and Volume of Care:A Systematic Review and Meta-Analysis[J]. Plos one, 2014, 9: e109975. DOI:10.1371/journal.pone.0109975 |
(编辑 薛 云)





