2. 华威大学华威商学院 英国西米德兰兹郡 CV4 7AL
2. Warwick Business School, University of Warwick, West Midlands CV4 7AL, UK
20世纪80年代以来,以英美为代表的西方国家进行了公立医院和医疗卫生服务管理的重要变革。这一变革受到新公共管理(New Public Managemtn, NPM)理念和公共组织与私营企业实践之间日益趋同目标的深刻影响。[1]其结果是公立医院的组织和资金状况发生了显著变化,医院的决策自主权增加,同时满足绩效目标的要求加强。这些改革对临床专业人员(Clinical professionals)在公立医院中的主导地位构成了直接挑战,从而有力地推动了临床专业人员(特别是医生)参与管理的趋势,形成了从“病房到董事会”的局面。[2]一是越来越多临床专业人员倾向于承担全职或兼职的管理角色。在医院战略层面,医生被聘为首席执行官和其他董事会职务。在中层,医生被聘用为临床主管,负责预算和服务运作绩效,或负责规划和购买服务。有临床背景的人占管理职位的相当大比例——意大利为50%,法国为63%,德国高达71%。[3]在这一趋势背后还隐含着医生参与管理的优先度也发生了变化。过去,转向行政工作的医生倾向于把工作重点仍然放在维持原有的同事和业务关系上。如今,一些临床管理者挑战专业实践的意愿越来越强,许多医生已经欣然接受了会计技术,不再仅仅只专注医疗领域[4]。二是越来越多的专业时间被用于“管理”或“领导”活动。在医生担任临床主管或医院董事会正式职务的情况下,时间花费显然是最多的。然而,更多的是“准管理者”,即所有的医生在一些特殊或非正式的场合都可能会偶尔承担管理角色,例如监督或指导初级同事或非专业人士。更不用说,当前对临床领导力的关注,强调把领导角色内在化到医生和其他临床人员日常工作中,如医疗服务发展的指导与创新。[5]从既有的参与情况来看,有50%的美国医生高管不再从事医务活动。英国的情况有所不同,大多数医疗行政人员作为“混合管理者”(Hybrid managers),在行政职责之外还继续承担临床工作。[6]医生管理者的管理职责体现为四个层级。第一级是所有的诊疗医生以及初级医生都会承担的管理职责,如进行时间管理和其他工作人员和病人方面的管理。在第二级诊疗医生具有参与其业务发展管理的激励。如参与其专业和医院的运营管理,乃至一些团体和人力委员会的运作规划。在第三级,少数医生(如临床主管)具有管理其他人提供服务和管理预算的职责。在第四级,极少数医生作为医务主任和科主任承担组织战略方向或战略管理的职责。
关于医生参与管理这一过程如何展开的议题在美国和欧洲已经有了广泛的研究。主要体现为四个方面:分析医疗专业人士参与管理如何受到新公共管理改革的深刻影响,分析医生在管理中的作用,分析医生对参与管理回应程度不同的影响因素,医生参与管理所带来的正负效应。但是对新公共管理改革背景下医生参与管理这一过程动因、影响因素及结果的系统探究仍然欠缺。另一方面,中国的公立医院改革也处于新公共管理改革的背景之下,但由于制度、组织及个人层面的差异,医生和管理者之间的关系与英美发达国家相比具有较大差异。尽管我国事实上具有很大比例的“双肩挑”医生管理者,而且很长时间以来大部分医院管理者从医疗背景人员招募或转岗而来。但这一问题和英美发达国家医生参与管理的潮流并不相同,而且很少有研究从新公共管理的视角进行深入探讨。因此,本文在相关文献研究的基础上,系统梳理和分析了西方国家医生参与管理的动因、影响因素及绩效,并构建了医生参与管理的过程模型, 进而探究我国医生参与管理的现实与改革状况。这一研究有助于加深学术界对医生参与管理过程的理解,推进国内相关理论研究,同时也可以为我国建立现代医院管理制度及医院管理者职业化改革实践提供借鉴与参考。
2 医生参与管理的外部压力与内在变革全球新公共管理改革对公司管理主义与医院治理的专业模式之间关系产生了重要影响。在这一背景下,外部(政策)和内部(组织变革)压力促使医生在医院中的作用持续地发生变化。
2.1 医生参与管理的外部压力在20世纪70年代之前,医院这样的专业组织是一种医生与行政角色和责任分开的层级结构。[7]医院由临床医生管理,行政人员处于协调而不是管理或领导角色。这些组织被称为“专业官僚组织”,组织中的角色趋于专业化而不是很正式,外部非专业力量对这些组织的影响有限。[8]如英国的NHS(National Health Service)体系,在三十多年前,是“命令与控制体制”的典型。[9]英国于1983年发布“格里菲斯报告”,在新公共管理改革的指引下,提出将NHS转变为与任何大型私人公司相同的管理组织。在NHS体系中明确管理者角色,并由总经理团队来管理医院,负责下放的预算。[10]其后,于1991年启动内部市场改革,推动了购买者—提供者分开的新医疗服务模式,使得管理者逐步获得更多的资源控制权,并设立了医疗总监和临床主管的角色。[11]虽然这些角色并不被认为很有吸引力,但医生认为他们需要接受在管理活动中的兼职,以便能够在对他们的工作具有影响的决策中继续发声,保持一定的影响力,如“制定标准,审查绩效并实施监管和控制”。[8]
医生参与管理可以理解为临床专业人员的工作越来越多地受到外部力量影响的过程。一是医疗专业人员受到越来越多的规制与监管。如关于医生治疗方式的规定,对于改变医疗培训与医生能力的干预,以及关于管理临床审计和报告的各项规则。这些变化逐渐削弱了医疗专业人员的控制力和在组织中的自主权。[12]二是政府控制成本、提高效率和对公众负责的压力。在新公共管理改革背景下,政府日益要求控制医疗服务成本,让医生对自己的行为承担更多责任,调查诊疗差异的原因并提出解决方案,强调医疗措施的有效性,以确保具有成本效益和有价值的措施才能被采纳,并更加重视整个卫生产出问题以及医疗保健和医药对卫生产出的影响。[7]三是公立医院资金提供方式变化。许多国家为公立医院提供的资金从增量预算转变为更灵活的收入来源,与患者需求和服务使用挂钩(例如diagnosis-related groups,DRGs)。这一变化显然威胁到医疗的行业优势,同时增加了职业经理的杠杆作用。这些压力可以被视为对医院生存的外部威胁,也是新服务设计创新的机会。结果是增加了管理人员在医院中决策的自主权,同时强化了达成绩效目标的要求。迫使医生关注并逐渐参与医疗机构的管理,成为全职管理人员或兼职管理者,如临床主管或负责预算的全科医生。
2.2 组织变革带来的内在压力首先是宽泛意义上的结构变化,改变了临床专业工作的组织格局。从组织形态来说,欧洲大多数公立医院系统一直采取纵向的层级结构,严格控制由国家或地方政府决定的资金和人员配置。[13]如英国在推行内部市场之前,公立医院是政府卫生行政部门下属的预算单位。这意味着大量正式的管理及行政工作是由临床专业人员的上级在工作过程中进行的。医院被视为“不完整的组织”。[14]然而,新公共管理改革开始转变这种状况。英国公立医院的改革就是从政府卫生行政部门的预算单位转型为公立法人机构(public corporations),成为所谓“NHS信托机构”(NHS trusts),即在NHS体系内的非营利组织,但与卫生行政部门脱离行政上下级关系。公立医院的组织和制度模式亦发生改革,其共同点就是通过突显或加强其身份、层次和理性,将医院(或医院集团)转变为更加“完整的组织”。[14]像商业公司一样建立起医院自身独特的治理结构,成立执行委员会,行使不同程度的财务和经营自主权。
其次是医院临床服务管理可替代模式的推广。传统的医院组织是一种管理、治疗和护理世界分离的专业官僚机构。[15]体现为一个平行的层级结构,由高级医疗委员会代表的医生,非正式地代替高级行政人员进行资源决策。20世纪70年代中期以来的医疗管理改革出现了医院运营效率最大化的替代模式,其中最有影响力的是临床主管模式(Clinical Directorates),最初是1972年在约翰·霍普金斯医院开创的,后来得以广泛传播。[2]这种模式不采用平行层级结构,而是所有临床人员(医生和护士)通过一个单一的指挥链向临床主管汇报,然后由临床主管向医院的首席执行官或总经理负责。具体而言,强调了加强公司治理的必要性并将其细分为业务单位以最大限度地提高效率。这一医院组织变革的优势,除了模仿企业的做法来降低住院费用,简化责任承担和加强管理者决策权威之外,另一个优势就是促使临床专业人员(尤其是医生)更全面地进入管理世界。[16]随后,这种医院管理模式,至少是其各种翻版在世界各地的卫生系统采用。这些新的组织模式也加剧了医疗专业人员参与管理和变革领导活动的压力。
2.3 医疗行业自身变革的推动尽管全球新公共管理改革是医疗和管理关系变化的关键驱动因素,医疗行业自身变革的推动作用也不应被忽视。在某些方面,变革由医生主动而为。因为医生处在其自身要求改进诊疗活动而不是遵照外部要求改进的一种文化中,这种文化客观上也引导医生自己提出变革。[17]英国皇家医师学院将二十一世纪的医学专业精神重新定义为:“对患者,对专业人员以及提供医疗服务的机构或制度的多重承诺”。英国医学总会也要求医生不仅是专业从业人员,而且是作为“合作伙伴”与管理者和其他专业人士一起工作,并担任服务提供的“领导者”。[2]因此,医疗专业人员可能通过掌握管理角色来维持甚至拓展其主导地位。[18]
3 医生参与管理的影响因素许多研究表明不同国家具有医生参与管理角色的共同趋势,但这一过程的时间、特性及结果呈现出不同态势,主要受制度环境、组织和个人三个不同层面因素的影响。
3.1 制度环境独特的社会制度和条件将影响医生参与管理这一进程的时间,性质和结果。首先,医疗的组织形式、医疗社会组织及医生劳动力市场是形成对管理方面激励和职业选择的关键因素。[19]这些是医生之所以选择医学职业的环境。其次,国家制度和条件会对医生参与管理的程度产生重大影响。Kirkpatrick等通过对丹麦和英国医疗改革实施案例研究表明,国家制度的差异形成了两国不同的专业发展和医疗改革道路。这一过程比想象的更加受路径依赖的影响。[20]再次,医生对管理责任的回应与国家层面的政策和制度有关。如低层次的医疗对管理的参与是在新公共管理改革推行的过程中,作为对行业的整改而逐步推开的。事实上,在英国和其他地方很多医生认为这是改革片面追求财务目标所致,对此有一种强烈的疏离感。[2]Degeling等探讨了澳大利亚、英国、新西兰和中国的医生和医院管理人员在价值观上的异同点,特别是分析了中国研究结果与其他英联邦国家的不同之处。结论探讨归结于一些文化、组织和政策因素的差异。[21]
在中国存在相当大比例的“双肩挑”医生管理者,医院院长、科主任等管理职位一般由业务优秀的医生兼任。这种“双肩挑”医生管理者看起来和西方国家医生参与管理趋势一致,但其形成原因和西方国家新公共管理改革带来的外在压力与组织变革有一定区别。一是部分专业人员寻求担任管理职务的现象在一定程度上与中国传统的“学而优则仕”和“官本位”思想一脉相承。一部分人通过追求行政权力来获取职称、成果评奖等专业技术方面的好处,或利用行政权力巩固自己的专业技术地位。二是部分管理岗位涉及到较强的专业技术性,因而需要任职者既懂管理,同时还懂技术。三是事业单位管理人员职业化程度不够。由于事业单位管理岗位的工资水平往往比专业技术岗位尤其是高级专业技术岗位要低,在管理岗位工资水平低的情况下很难吸引到高素质人才,只能从专业技术人员中吸引一部分人从事管理工作,因为他们可以领取与技术职称相应的工资,但实际却将相当一部分时间用于管理工作。这些专业技术人员由于对专业技术高度认同,同时对全职从事管理岗位的前途感到不确定,大都不愿意完全放弃本专业,于是便形成了两头兼顾的状态。[22]
3.2 组织因素医疗组织结构与组织文化很大程度上会影响在管理和领导层面医疗参与的深入。一是医疗专业人员个人主义的职业文化阻碍管理参与。由于前述卫生组织中医疗和管理独立的特点,管理者和医生被锁定为一种对抗僵局状态。[21]再加上,医疗管理者的职业前景有限,进入管理角色的医生经常冒着与同事专业上孤立的风险,压力更是大大增加。[23]这种对管理的文化障碍又有可能在一种缺乏激励的环境中进一步被放大。二是组织参与文化会在很大程度上影响到医疗专业人员对参与管理的回应。许多关于医生回应混合角色的研究都反映出普遍缺乏强有力的参与文化这个问题。[24]三是组织环境和(非临床)经理在促进参与方面的作用。例如,Bach描述了三位NHS信托机构的首席执行官如何通过将临床医生纳入管理过程而加强其权威,结果是管理与医疗之间的大部分敌意消散,并形成二者的相互依存局面。[25]研究认为这与医院独特的组织文化、所采取的政策以及将临床专业人员纳入决策过程的管理人员有很大关系。因此,由总经理塑造的组织政策可能是影响医生参与管理与领导角色的能力、动机和机会的关键。[26]
3.3 个人因素临床医生参与管理的动机、专业背景、直接决定医生职业选择的结构变量等要素会影响他们如何看待和转变为管理角色。McGivern等认为医疗专业人员对管理参与的接受程度可能与个人特征有关,如年龄、专家背景和早期职业经历。[4]对英国NHS医务人员的职业背景的研究发现,达到高级管理职位(医疗总监或CEO)的人员几乎完全来自更有声望的专业和大学。[2]同时,医生对管理的热情和承诺程度是不同的。如McGivern等区分了偶然混合和意愿混合,前者强调和维护制度化的专业精神,对管理的参与是偶然为之;而后者体现出更先进的,更强大的专业管理意识,具有管理参与的主动性。[4]
4 医生参与管理和领导对组织绩效的影响一个普遍的假设认为,更多临床医生参与管理和治理角色将对医疗组织的效率和效益产生更大收益。然而,关于良好的管理实践是否对医疗效果或组织绩效有正面影响,应该由什么样的管理和哪些管理者引导医疗组织和卫生系统仍然存在争议。
4.1 成本控制与有效监管首先,许多研究指出临床医生参与管理提供了加强控制的可能性。它可以通过临床审计和绩效考核来确保更系统的监督和责任承担。这也可能导致更有力的成本控制,将财务考虑纳入临床诊断和治疗的判断。[27]其次,选择医生进行管理和领导,提供了低成本的监管手段。医生管理者更能够影响执业,并获得同行的遵守。高水平的医生参与管理与患者死亡率降低、严重事故件减少、良好的财务状况、维持所有地区的服务提供、卫生服务质量和所有地区目标实现等绩效指标的改善显著相关。[28]
4.2 患者满意与服务质量改进医生参与管理过程还有助于更广泛意义上的服务质量改善,无论是临床结果还是患者满意度和福祉水平。[29]第一,临床医生参与管理可能通过帮助患者反对那些以管理快捷为名实际对安全和护理质量有害的管理方式。临床领导者也会将消费主义价值观内化,更加强调宏观层面上人类的健康与护理目标,而不是传统意义上的临床重点关注的微观层面的个人护理。[30]第二,医生参与管理和领导有利于医院质量改进。对美国质量指数排名百强医院研究发现,由医生运营的医院比普通医院质量评分高出25%。[31]对7个OECD国家的深度调查也显示医生承担管理角色并参与医院战略决策会使得质量管理体系运转得更好。[32]首先,临床医生参与管理导致决策质量提高。因为他们可以更好的了解临床挑战和一般病人的需求,更有效的和临床人员沟通。[3]其次,临床医生参与战略决策是在临床层面形成战略规划与临床实施之间的关键链接的最有效选择。[33]具有临床背景的管理者在弥补治疗、护理和管理世界鸿沟方面具有优势地位。某种程度上对医院核心业务的更多了解,有助于医生管理者制定更有针对性的服务改进计划。再次,医生参与管理会释放其领导潜能,并产生积极的创新结果。混合管理者可以利用其影响力来扮演关键的知识中介角色,以便在组织内部和组织之间传递创新,将其转化为实践。[34]最后,具有临床背景的管理者信誉较高,有助于提高实施变革和其同事接受的可能性。正如Goodall所说:“一位多年做医生的医生领导者已经具备了诚信,因为他‘走过的路’提高了其领导者的信誉。”[31]具有临床背景的管理者会被看作是可信的领导人,能以专业知识和技能来影响和激励同事,具有使与其共事的其他执业医师或护士接受变革的信誉和能力,还将更有可能吸引有才能的医务人员。[35]
4.3 社会绩效提高医生参与管理社会绩效的研究目前只专注于私人医疗机构,并全部来自美国。Bai显示了营利性医院董事会中的医生与医院的社会绩效存在正相关。社会绩效由医院社区福利支出这一多维度指标来衡量。[36] De Andrade强调增加董事会医疗成员是如何正向影响更高水平的无偿护理服务提供,从而改善社区福利的。[37]这些结果说明了医生的伦理信念和职业规范提高了服务患者最佳利益的可能性。因此,临床人员参与高层管理职位总体上会提高医院社会绩效。[38]
4.4 可能的风险然而,医生成为医生管理者这一过程带来的风险也被关注。一是医生管理者角色冲突导致财务绩效目标损失。在专业文化占主导的医院中,医生在进入管理角色时会经历强烈的角色冲突,导致战略及运营决策可以为满足临床需求而牺牲财务绩效目标。[38]二是组织中的职业冲突。通常认为,医生不适合行政管理,因为他们是保守的个人主义者而不是团队合作者,而且相比其管理角色而言他们更认同自己的职业责任。[39]医生进入医疗管理会面临平衡临床职责和管理职责的困难。当混合管理者承担管理职责时,就需要同机构的其他成员同时增加临床诊疗任务。而混合管理者为了临床任务放弃其管理角色又可能意味着一些管理工作完不成。在临床与管理混合且目标不一致的情况下,很容易产生组织中的职业冲突。[40]三是缺乏相应的管理能力和培训。如果缺乏适当的管理培训,承担管理角色的医生可能最终可能会损害组织绩效。[41]四是医院社会绩效损失。有研究发现有医生代表的董事会与私人捐款数量之间呈负向关系,其解释是为医院提供的资源有被医生征用的风险使得捐赠者打消捐款念头。因此,会导致社会绩效损失。[38]
5 结论与讨论 5.1 研究结论本文提出一个解释模型来表明医生参与管理过程的作用机制(图 1)。在新公共管理改革背景下,外部(政策)和内部(组织变革)的压力,以及医生自身的追求,促使医生与管理的关系不断变化。这一转型过程中,不同层级的医生采取不同方式参与管理,如兼职(混合),全职管理或领导角色。而不同国家具体的医生参与医疗管理模式与参与路径的异同,涉及到制度、组织和个人三个层次不同因素的相互作用。越来越多的研究显示医生参与管理和临床领导对财务资源管理、医疗服务质量和服务提供者社会绩效的积极影响,但也有对于医生参与管理和领导对医院绩效负面影响的强调。[46]
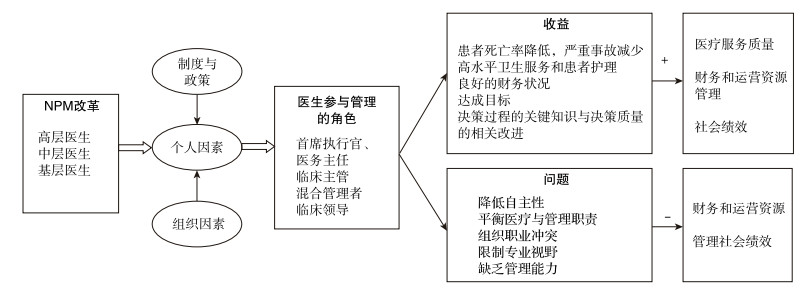
|
图 1 医生参与管理的过程模型 |
中国的医疗卫生及公立医院改革也是在全球新公共管理改革背景中逐步推进的。1985年医疗卫生体制的市场化改革要求启动公立医院改革。随着国有企业改革放权让利的步伐,公立医院被赋予更多自主权,自负盈亏,但同时也开启了公立医院以药养医的经营模式。近年来中国公立医院的改革具有与西方国家一样的新公共管理特点,即管办分离和强化管理能力。一是公立医院法人治理管办分开。从2009年开始,国务院先后发布了《关于深化医药卫生体制改革的意见》和《关于公立医院改革试点的指导意见》等文件。强调了政事分开、管办分开的重要性,要求明确政府与公立医院之间的职责范围,完善公立医院法人治理结构。二是公立医院筹资方式的改革。2017年4月国家卫计委等七部门联合发文全面推进公立医院综合改革,要求所有公立医院全部取消药品加成。公立医院补偿机制由以前的政府补助、医疗服务收费和药品加成收入三部分,变为政府补助加上医疗服务收费两个渠道,有助于公立医院回归公益性。三是医院管理改革。2017年7月国务院办公厅发布《关于建立现代医院管理制度的指导意见》,就全面深化公立医院综合改革,建立现代医院管理制度作出部署,重点在于实现医院治理体系和管理能力现代化。这一改革进程中外部政策和内在组织变革的压力也会促进医疗专业人员对管理的参与。借鉴西方新公共管理改革背景下医生参与管理理论、方法及模式中的合理因素,其实践意义是不言而喻的。
另一方面,中国情景中的医生参与管理与西方国家尚有差别。西方国家医生参与管理是其职业化和专业官僚组织发展到极致,刻板僵化、缺乏创新等弊端日益凸显,需要寻求突破,以应对提高效率和绩效的要求逐步发展起来的。而中国公立医院改革在借鉴西方国家医疗专业人员参与管理,更重要的是推进医疗管理职业化发展。由于中国医生没有多少职业主义或独立职业协会的历史或传统,中国的语境里也缺乏西方意义上的职业主义。[42]同时,医院管理者也远未达到职业化。专业人员和管理人员都把管理职位视为一般事务或服务工作(不仅是医院,而且是所有公共机构),很少认识到管理职业化要求。医院管理改革的目标是现代医院管理制度,其中管理职业化是必然的一部分。2017年1月,中共中央组织部和卫计委联合发布了《公立医院领导管理暂行办法》。指出公立医院干部管理将不再适用政府领导的管理模式,规定了公立医院领导任用、选拔、资格、考核和薪酬管理的措施,强调了公立医院管理的公益性、服务性、专业性和技术性特点。表明公立医院管理改革的职业化取向已经十分明确。
中国情境下医生参与管理这一主题的研究目前还很有限,对这一过程的理解还需要从理论和实践上拓展。未来研究的方向还有必要进一步思考:什么因素影响医生参与管理和组织绩效之间的关系,医生参与管理如何影响组织绩效,医生管理者是否是最合适的管理者,应该如何选拔或培训医生成为管理者等问题。未来在这一领域的研究可能在很大程度上推进我国建立现代医院管理制度及医院管理者职业化改革。
作者声明本文无实际或潜在的利益冲突。
| [1] |
Hood C. A public management for all seasons?[J]. Public Administration, 1991(69): 3-19. |
| [2] |
Kirkpatrick I, Kuhlmann E, Hartley K, et al. Medicine and management in European hospitals:a comparative overview[J]. BMC Health Serv. Res., 2016(16): 171-1799. |
| [3] |
Dorgan S, Layton D, Bloom N. Homkes R, Sadun R, Van Reenen J. Management in Healthcare: Why Good Practice Really Matters[R]. London: McKinsey & Co. and LSE (CEP), 2010.
|
| [4] |
McGivern G, Currie G, Ferlie E, et al. Hybrid manager-professionals identity work:the maintenance and hybridization of medical professionalism in managerial contexts[J]. Public Adm, 2015, 93(2): 412-432. DOI:10.1111/padm.12119 |
| [5] |
Martin G, Beech N, MacIntosh R, et al. Potential challenges facing distributed leadership in health care:evidence from the UK National Health Service[J]. Sociol Health and Illness, 2015(37): 14-29. |
| [6] |
Buchanan D, Jordan S, Preston D, et al. Doctor in the process The engagement of clinical directors in hospital management[J]. Journal of Management in Medicine, 1997, 11(2-3): 132-156. |
| [7] |
Hunter D. Doctors as managers:poachers turned gamekeepers?[J]. Social Science & Medicine, 1992, 35(4): 557-66. |
| [8] |
Freidson E. The reorganisation of the medical profession[J]. Medical Care Review, 1985, 42: 11-35. DOI:10.1177/107755878504200103 |
| [9] |
王小万, 陈丽萍, 刘丽杭. 英国国民卫生服务制度(NHS)的结构性改革与治理模式[J]. 中国卫生政策研究, 2017, 10(11): 27-35. DOI:10.3969/j.issn.1674-2982.2017.11.005 |
| [10] |
Harrison S, Ahmad W. Medical Autonomy and the UK State 1975 to 2025[J]. Sociology, 2000, 34(1): 129-146. DOI:10.1177/S0038038500000092 |
| [11] |
Fitzgerald L, Ferlie E. Professionals:back to the future?[J]. Human Relation, 2000, 53: 713-39. DOI:10.1177/0018726700535005 |
| [12] |
Brommels M. Management and medicine:odd couple no more. Bonding through medical management research[J]. Scandinavian Journal of Public Health, 2010, 38: 673-77. DOI:10.1177/1403494810386541 |
| [13] |
Saltman R B, Durán A, Dubois HFW. Governing Public Hospitals, Reform Strategies and the Movement towards Institutional Autonomy[R]. Copenhagen: European Observatory on Health Systems and Policies, 2011.
|
| [14] |
Brunsson N, Sahlin-Andersson K. Constructing organizations:The example of public sector reform[J]. Organization Study, 2002, 21(4): 721-476. |
| [15] |
Glouberman S, Mintzberg M. Managing the Care of Health and the Cure of Disease -Part Ⅰ:Differentiation[J]. Health Care Management Review, 2001, 26(1): 56-69. DOI:10.1097/00004010-200101000-00006 |
| [16] |
Eeckloo K, Delesie L, Vleugels A. Where is the pilot? The changing shapes of governance in the European hospital sector[J]. Journal of the Royal Society for the Promotion of Health, 2007, 127(2): 78-86. DOI:10.1177/1466424007075457 |
| [17] |
Ham C, Dickinson H. Engaging Doctors in Leadership: What We Can Learn from International Experience and Research Evidence[R]. NHS Institute for Innovation and Improvement, 2008.
|
| [18] |
Jacobs K. Hybridisation or polorisation:doctors and accounting in the U K, Germany and Italy[J]. Financial Accountability and Management, 2005, 21(2): 135-161. |
| [19] |
Duran-Arenas L, Asfura M, Mora J. The role of doctors as health care managers:an international perspective[J]. Soc Sci Med, 1992, 35(4): 549-555. |
| [20] |
Kirkpatrick I, Kragh J P, Dent M, et al. Medicine and Management in a comparative perspective:the case of Denmark and England[J]. Social. Health Illness, 2009, 31(5): 642-658. DOI:10.1111/j.1467-9566.2009.01157.x |
| [21] |
Degeling P, Zhang K, Coyle B, et al. Clinicians and the governance of hospitals:a cross-cultural perspective on relations between profession and management[J]. Soc. Sci. Med., 2006, 63(3): 757-75. |
| [22] |
刘昕, 王俊杰. 事业单位职员制改革:进程、问题与对策[J]. 国家行政学院学报, 2013(4): 48-52. DOI:10.3969/j.issn.1008-9314.2013.04.007 |
| [23] |
Buchanan D A, Parry E, Gascoigne C, et al. Are healthcare middle managers jobs extreme jobs?[J]. Journal of Health Organization and Management, 2013, 27(5): 646-664. DOI:10.1108/JHOM-09-2012-0183 |
| [24] |
Dickinson H, Ham C, Snelling I, et al. Are We There Yet? Models of Medical Leadership and their effectiveness:An Exploratory Study[M]. Southampton: NETSCC, HS & DR, 2013.
|
| [25] |
Bach S. Employment relations in the health service:the management of reforms[M]. London: Routledge, 2004.
|
| [26] |
Sartirana M, Noordegraaf M. Opportunity does matter: supporting doctors in management//Pedersen A, Waldorff S, Ferlie E, Fitzgerald L, ed. Managing Change: From Health Policy to Practice[M]. London: Palgrave, 2015.
|
| [27] |
Kurunmäki L. A hybrid profession-the acquisition of management accounting expertise by medical professionals[J]. Acc Organ Soc, 2004, 29(3-4): 327-47. DOI:10.1016/S0361-3682(02)00069-7 |
| [28] |
Lega F, Prenestini A, Spurgeon P. Is Management Essential to Improving the Performance and Sustainability of Health Care Systems and Organizations? A Systematic Review and a Road map for Future Studies[J]. Value in Health., 2013, 16: S46-S51. DOI:10.1016/j.jval.2012.10.004 |
| [29] |
Ham C, Clark J, Spurgeon P, Dickinson H, Armit K. Doctors who become chief executives in the NHS:from keen amateurs to skilled professionals[J]. J R Soc Med, 2011, 104: 113-119. DOI:10.1258/jrsm.2011.110042 |
| [30] |
Dent M, Pahor M. Patient Involvement in Europe[J]. Journal of Health Organization and Management, 2015, 29(5): 611-624. DOI:10.1108/JHOM-01-2015-0002 |
| [31] |
Goodall A. Physician-leaders and Hospital Performance:Is there an Association?[J]. Social Science & Medicine, 2011, 73: 535-539. |
| [32] |
Rotar A M, Botje D. The involvement of medical doctors in hospital governance and implications for quality management:a quick scan in 19 and an indepth study in 7 OECD countries[J]. BMC Health Services Research, 2016, 16(S2): 99-108. |
| [33] |
Goldstein S M, Ward P T. Performance effects of physicians' involvement in hospital strategic decisions[J]. Journal of Service Research, 2004(6): 361-72. |
| [34] |
Currie G, Burgess N, Hayton J. HR practices and knowledge brokering by hybrid middle managers in hospital settings:The influence of professional hierarchy[J]. Human Resource Management, 2015, 54: 793-814. DOI:10.1002/hrm.21709 |
| [35] |
Falcone R E, Satiani B. Physician as hospital chief executive officer[J]. Vasc Endovascular Surg, 2008, 42: 88-94. DOI:10.1177/1538574407309320 |
| [36] |
Bai G. How Do Board Size and Occupational Background of Directors Influence Social Performance in For-profit and Non-profit Organizations? Evidence from California Hospitals[J]. Journal of Business Ethics, 2013, 118: 171-187. DOI:10.1007/s10551-012-1578-x |
| [37] |
De Andrade Costa L. The effect of physician board membership on uncompensated care provision[J]. Applied Economics, 2014, 46(19): 2290-2300. DOI:10.1080/00036846.2014.899671 |
| [38] |
Sarto F, Veronesi G. Clinical leadership and hospital performance:assessing the evidence base[J]. BMC Health Services Research, 2016, 6(S2): 85-97. |
| [39] |
Huff C. Are your docs management ready?[J]. Hospitals & Health Networks, 2010, 84(4): 20-23. |
| [40] |
Kippist L, Fitzgerald A. Organisational professional conflict and hybrid clinician managers:the effects of dual roles in Australian health care organizations[J]. Journal of Health Organization & Management, 2009, 23(6): 642-551. |
| [41] |
Veronesi G, Kirkpatrick I, Vallascas F. Does clinical management improve efficiency? Evidence from the English National Health Service[J]. Public Money Manag, 2014(34): 35-41. |
| [42] |
Blumenthal D, Hsiao W. Lessons from the East-China's Rapidly Evolving Health Care System[J]. New England Journal of Medicine, 2015, 372(14): 1281-1285. DOI:10.1056/NEJMp1410425 |
(编辑 刘博)




