2. 北京中医药大学 北京 100029
2. Beijing University of Chinese Medicine, Beijing 100029, China
中国居民的生活方式、环境以及疾病谱随着城镇化、老龄化进程的不断深化发生了巨大变化。最新研究结果显示,卒中、缺血性心脏病和肺癌成为中国前三位主要死亡原因,其中,缺血性心脏病的年龄标化死亡率增长20.6%,排名由1990年的第7位跃升至2017年的第2位。[1]同时,由于心血管疾病高患病率的特点,患者的相关医疗、药品、护理等也造成了严重的经济负担[2],无论对于社会还是个人,缺血性心脏病等慢性病已经步入高负担期[3]。合理有效的利用卫生资源,控制医疗费用过高、过快增长,缓解患者就医负担成为亟待关注和解决的问题,本研究以北京市慢性缺血性心脏病住院患者为研究对象,通过数据挖掘等手段分析患者用药及费用情况,以期为规范诊疗行为、控制药品费用提供借鉴。
1 资料与方法 1.1 数据来源数据来源于北京市33家二级以上医院HIS系统,其中二级医院15家,三级医院18家。以各机构及患者数据为基础,形成各医院《医院基本信息表》、《工作量月统计记录》、住院患者《就诊记录表》、《诊断记录表》、《收费明细表》。
1.2 纳入标准纳入标准为:主要诊断为慢性缺血性心脏病住院患者,即主要诊断ICD-10编码为I25,有且仅有一个诊断;就诊日期为2014年1月1日—2016年12月31日;住院天数大于1天;住院总费用大于0元。对重复记录、关键字段缺失记录、含异常值记录进行剔除,最终得到慢性缺血性心脏病住院患者27 573例。
1.3 研究方法 1.3.1 统计描述使用SPSS20.0、STATA14.0对患者费用、住院天数、使用药品等数据资料进行统计描述,采用Wilcoxon符号秩和检验和Kruskal-Wallis H检验进行不同分组间慢性缺血性心脏病患者住院费用的组间比较。
1.3.2 关联规则采用基于频繁项集的Apriori经典算法对患者药品使用情况进行关联规则挖掘,探索慢性缺血性心脏病住院患者的药品使用规律。每位患者有且仅有一条药品记录,记录内包含该患者在此次住院过程中使用的所有药物。运用关联规则挖掘慢性缺血性心脏病患者在此次住院治疗过程中频繁出现的药物组合,即药品使用规则。关联规则中支持度和置信度反映了规则中药品同时出现的概率及其可信程度,根据本研究中每种药品平均出现的概率、每个患者平均使用的药品数量,结合文献及数据测试结果,将支持度和置信度分别设置为0.1和0.75,纳入药品规则需至少包括6种以上药品。
1.3.3 决策树将患者性别、年龄、医保类型等基本特征变量,入院途径、住院天数、是否手术等病情相关变量,药品使用规则以及医院级别和类别等变量纳入决策树分组模型,采用GART算法,选取父节点600,子节点300,最大树深度4层,10倍交叉验证进行决策树模型效果的验证。
2 结果 2.1 住院患者基本情况分析2014—2016年北京市33家二级及以上医院共有慢性缺血性心脏病住院患者27 573例,其中男性住院患者占比56.60%,平均年龄64.78±13.15岁,女性住院患者占比43.40%,平均年龄69.89±11.59岁。51.45%的患者为门诊就诊后入院,急诊入院患者占比为28.79%。拥有城镇职工基本医疗保险的患者数量最多,占比为47.12%,其次为新型农村合作医疗保险和自费患者。所有住院患者中,三级医院患者占比为66.81%,二级医院患者占比33.19%。
2.2 住院费用及构成分析 2.2.1 住院费用概况(1) 平均住院费用
慢性缺血性心脏病患者平均住院费用为23 619.64元,住院费用中位数为11 087.39元。其中,男性住院患者费用略高于女性;随着入院患者的年龄增长,住院费用升高;急诊入院的患者住院费用高于通过门诊入院的患者;拥有城镇居民基本医疗保险、城镇职工基本医疗保险和新型农村合作医疗保险的患者,住院费用显著低于自费患者;三级医院的住院患者费用普遍高于二级医院患者(表 1)。
| 表 1 慢性缺血性心脏病患者特征及住院费用情况 |
(2) 平均住院床日及床日费用
按季度统计慢性缺血性心脏病患者平均住院床日及床日费用情况(图 1),发现患者平均住院床日保持稳定,并略有下降,2014年患者平均住院天数为8.50天,2015年患者平均住院天数为7.94天,2016年患者平均住院天数下降至7.80天。慢性缺血性心脏病患者平均床日费用保持持续上升的趋势,由2014年的2 528.03元增长至2016年3 377.20元。
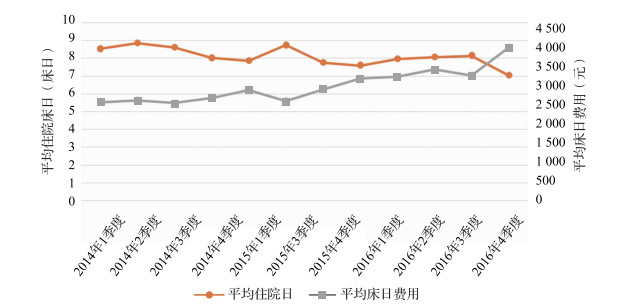
|
图 1 慢性缺血性心脏病患者住院床日及床日费用情况 |
将住院费用按类别分为材料费、治疗费、药品费和其他。慢性缺血性心脏病患者住院费用以材料费为主,占比达50.74%,其次为治疗费和药品费,占比依次为29.57%和19.67%。
住院费用构成随患者年龄呈现趋势性变化,年龄越大,住院费用中材料费占比越低,治疗费和药品费占比越高。45岁以下年龄组住院患者中,材料费占比高达60.59%,治疗费和药品费占比分别为24.92%和14.46%,而85岁以上年龄组患者中,材料费、治疗费和药品费依次为15.38%、47.28%和37.34%。
三级医院与二级医院慢性缺血性心脏病患者住院费用构成也有显著差异。三级医院患者住院费用以材料费为主,占比达55.62%,其次为治疗费和药品费,分别为26.85%和17.51%。二级医院患者住院费用中,治疗费占比最高,为40.45%,材料费和药品费占比依次为31.25%和28.30%(表 2)。
| 表 2 慢性缺血性心脏病患者住院费用构成(%) |
对慢性缺血性心脏病住院患者的药品使用情况进行统计(表 3),27573例住院患者共使用药品4 280种,平均每例患者使用药品数量约为21个。以使用人次统计,排名前三位的药品分别为阿司匹林肠溶片、盐酸曲美他嗪片(薄膜衣)以及硫酸氢氯吡格雷片,均为冠心病治疗的常见药物。使用人次最多的前十位药品中,阿卡波糖片和阿托伐他汀钙片分别用以治疗糖尿病和高胆固醇血症。
| 表 3 使用频次前10药品 |
以使用数量统计,排名前三的药品依次为阿司匹林肠溶片、氯化钠注射液以及肝素钠注射液。排名前十的药品中,不同规格的氯化钠注射液共出现3次,作为药物溶剂或稀释剂,在住院患者药品使用中频繁出现。
2.3.2 药品使用规则采用Apriori关联规则算法,依据设置的支持度、置信度,以及每条规则中需要包含的药品数量,共挖掘出符合要求的药品使用规则5条(表 4)。
| 表 4 慢性缺血性心脏病患者药品使用规则 |
规则1包括阿司匹林肠溶片、琥珀酸美托洛尔缓释片、硫酸氢氯吡格雷片(薄膜衣)、肝素钠注射液、100ml氯化钠注射液以及500ml氯化钠注射液,这6种药品同时出现的概率为10.86%。规则2至规则5中,6种药品同时出现的概率依次为10.78%、11.52%、10.08%和16.40%。
关联规则算法挖掘出的慢性缺血性心脏病住院患者的5条药品使用规则中,频繁出现的药品主要为阿司匹林肠溶片、琥珀酸美托洛尔缓释片、硝酸甘油注射液、盐酸曲美他嗪片、硫酸氢氯吡格雷片、肝素钠注射液、氯化钠注射液(100ml:0.9g)及氯化钠注射液(500ml:4.5g)8种。其中,阿司匹林肠溶片、肝素钠注射液及氯化钠注射液(500ml:4.5g)在每条规则中均有出现。
2.4 住院患者费用影响因素以患者住院费用为因变量,以患者性别、入院途径、年龄、医保类型、住院天数、是否手术、药品规则、医院级别及医院类别为自变量,采用GART算法,构建决策树分组模型,具体赋值情况见表 5。
| 表 5 决策树模型自变量赋值表 |
对于慢性缺血性心脏病住院患者而言,对患者住院费用最重要的因素依次为住院天数分组、医保类型、药品规则、医院级别以及入院途径。经过标准化后的重要程度依次为100.00%、60.68%、59.69%、35.20%和15.30%。此外,性别也最终纳入决策树分组模型。模型共有节点数23个,终端节点数12,深度为4层(图 2)。
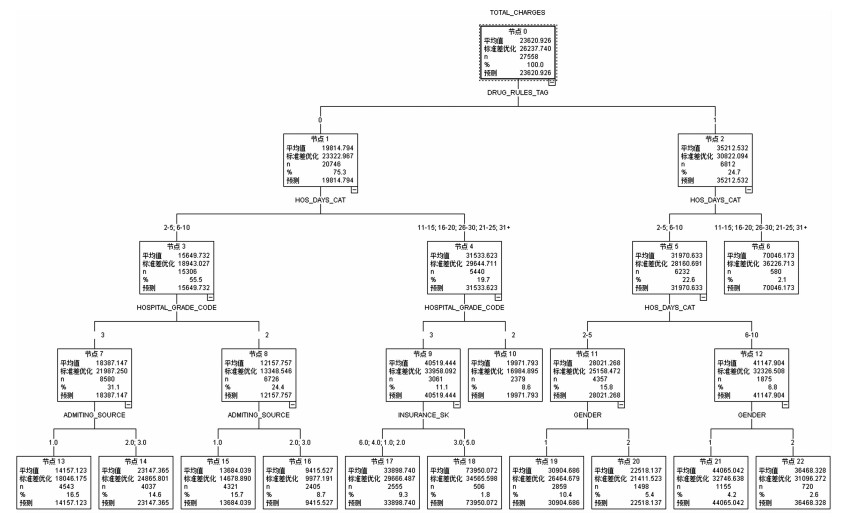
|
图 2 慢性缺血性心脏病患者住院费用决策树分组模型 |
基于慢性缺血性心脏病患者住院费用的决策树分组模型首先依据药品使用是否存在规则分为节点1和节点2,药品使用未挖掘出明确规则的患者平均住院费用为1.98万元,而药品使用中包含上文5条规则的患者平均住院费用为3.52万元;模型第二层,依据住院天数进行分组,随住院天数增长,患者住院费用增加;而后,在无药品使用规则的节点(节点1)下,依据就诊医院级别继续分组,三级医院就诊的患者住院费用显著高于二级医院;最后,在不同节点下,分别根据入院途径、医保类型和性别完成分组。
总体来看,没有明确的药品使用规则、在三级医院住院天数超过10天的新农合和自费患者(节点18),平均住院费用最高,为7.40万元;而在同样条件下,拥有城镇职工、城镇居民或其他医疗保险的患者(节点17),平均住院费用仅为3.39万元。药品使用无规则,在二级医院住院少于10天的患者(节点15、节点16)平均住院费用相对较低。
有药品使用规则的情况下,患者住院费用不受医院级别和医保类型影响,而受住院天数和性别影响较大,住院超过10天的患者(节点6),平均住院费用高达7.00万元;住院天数6~10天的患者,男性平均住院费用为4.41万元,女性平均住院费用为3.65万元;住院天数在5天以内的,男性和女性患者的住院费用分别为3.01万元和2.25万元。
在全部慢性缺血性心脏病患者中,通过门诊途径入院,住院天数少于10天,没有明确的药品使用规则的患者数量最多,其中三级医院就诊的患者(节点13)占比16.5%,平均住院费用1.42万元,二级医院就诊的患者(节点15)占比15.7%,平均住院费用1.37万元(表 6)。
| 表 6 慢性缺血性心脏病患者住院费用决策树分组模型结果汇总 |
总体来看,北京市慢性缺血性心脏病住院患者呈现年轻化趋势,2014—2016年住院患者平均年龄降低2.22岁,65岁以下的患者占总住院患者的比重由41.08%增至48.16%,其中55~64岁年龄组患者占比已接近30%。男性住院患者数量高于女性患者,且入院平均年龄相较女性低5岁左右。建议积极采取公共卫生干预措施,早发现、早诊断、早治疗,预防慢性缺血性心脏病的年轻化趋势。
费用方面,由于心脑血管疾病患病率逐年上升,医疗服务利用迅速增长[4],2014—2016年北京市33家二级及以上医院慢性缺血性心脏病住院患者费用总计达6.51亿元。从次均住院费用来看,整体呈正偏态分布,不同特征人群的住院费用差异显著。随着住院患者年龄升高,费用中位数逐步增长,但离散程度下降,住院费用的构成也存在显著差异。费用构成方面,主要以材料费为主,随患者年龄增长,住院费用中材料费占比下降,治疗及药品费占比上升;同时,三级医院住院患者材料费占比显著高于二级医院,二级医院住院患者费用以治疗费为主,可能与三级医院患者手术开展更多有关。有预测显示,到2030年心脑血管疾病治疗费用占所有疾病治疗费用的比重将超过30%,对我国医保基金的可持续性和居民负担带来严峻挑战。[5]因此,对慢性缺血性心脏病患者的费用控制,尤其是重点人群、重点费用的控制,有重要的现实意义。
3.2 利用大数据和信息手段进行诊疗行为及费用研究,为规范诊疗行为拓宽思路,实现精准控费本研究尝试利用关联规则等数据挖掘手段,以慢性缺血性心脏病住院患者为例,探索患者药品使用中存在的规律。研究发现,27 573例住院患者共使用药品4 280种,平均每患者使用药品数量约为21个。利用关联规则共挖掘出住院患者用药规律5条,阿司匹林肠溶片、肝素钠注射液及氯化钠注射液等作为心血管疾病治疗与辅助的基本药物在用药规律中频繁出现。同时,仍有70%左右的患者在住院诊疗过程中未挖掘出有效的药品使用规律。现有研究结果显示,导致住院费用逐年增长的原因来自多个方面,其中新的医疗技术、医疗器械、药品都不同程度的推动费用的升高。[6-7]另一方面,由于诊疗规范及临床路径使用范围有限等原因,不同医生在耗材、药品使用种类、数量等诊疗行为的差异,造成医疗费用的差异。[8]随着医疗卫生机构信息系统的逐步完善以及数据的大量积累,利用大数据和信息技术对诊疗行为进行分析,挖掘诊疗行为中存在的规律、识别与定位异常行为,可以为医疗行为和医疗费用的评价与控制提供思路,实现诊疗行为与医疗费用的过程控制。
3.3 进一步探索医疗费用分布规律及影响因素,有助于为按病种付费等支付方式的改革提供依据通过构建慢性缺血性心脏病患者住院费用影响因素的决策树模型发现,住院天数是影响费用的最主要原因之一。近年来,为进一步缩短平均住院日,控制医疗费用增长,医院进行了加强管理、规范诊疗行为、开展临床路径研究等尝试。[9]本研究结果显示,2014—2016年慢性缺血性心脏病患者平均住院床日数由8.5降至7.8,但平均床日费用却呈现增长态势。决策树模型结果显示,除住院天数外,药品使用也是影响费用的重要因素。药品使用中有明确规律的患者住院费用高于药品使用没有规律的患者,但没有药品使用规律的患者间费用差异更大,影响费用的因素也更多,包括医院级别、入院途径、医保类型和性别等,而药品使用存在规律的患者住院费用主要受住院天数和性别的影响。通过对费用分布及影响因素的研究,了解不同患者特征分组下的费用情况,有助于为患者病例分组以及按病种支付等医保支付方式改革提供参考与依据。
3.4 对药品使用等诊疗行为进行长期的动态的监测研究,有助于深入评价分析卫生政策实施效果及影响新一轮医药卫生体制改革实施以来,医药分开,取消药品加成一直被视为破除“以药补医”机制的关键环节。2017年4月,北京市全面实施医药分开综合改革,取消药品加成、挂号费、诊疗费,设立医事服务费,2019年,启动医耗联动综合改革,落实“4+7”药品集中采购。一系列改革措施旨在破除公立医院的逐利机制,规范医疗行为,体现公益性,切实降低医疗费用。已有研究结果显示,医药分开改革实施以来医院收入发生了结构性调整,药占比和次均药费得到有效控制,患者自付费用和就医负担所有减轻[10-11],但也有研究提出改革对医院诊疗行为和处方行为影响有限,并未改变医生和医院的激励机制[12-13]。可见,政策的作用效果仍待进一步验证,运用关联规则等方法对改革实施之后的数据持续分析,实现对诊疗规则的长期的、动态的挖掘和监测,不仅可以对比患者就医负担和医院费用结构的变化,也可进一步分析医药分开综合改革相关政策对医疗机构和医生诊疗行为的影响,以全过程全方位的评价改革实施效果,分析政策的影响机制。
作者声明本文无实际或潜在的利益冲突。
| [1] |
Zhou M, Wang H, Zeng X, et al. Mortality, morbidity, and risk factors in China and its provinces, 1990-2017:a systematic analysis for the Global Burden of Disease Study 2017[J]. Lancet, 2019, 394(10204): 1145-1158. |
| [2] |
李镒冲, 刘世炜, 曾新颖, 等. 1990-2016年中国及省级行政区心血管病疾病负担报告[J]. 中国循环杂志, 2019, 34(8): 729-740. |
| [3] |
姜明欢, 王乐, 王文娟, 等. 2010-2012年陕西省常见慢性病用药的可获得性及可负担性调查分析[J]. 中国药房, 2013, 24(44): 4138-4141. |
| [4] |
国家卫生和计划生育委员会委. 中国卫生计生统计年鉴2017[M]. 北京: 中国协和医科大学出版社, 2017.
|
| [5] |
张毓辉, 翟铁民, 柴培培, 等. 我国心脑血管疾病治疗费用核算及预测研究[J]. 中国卫生经济, 2019, 38(5): 8-22. |
| [6] |
肖静, 杨梅, 魏珊, 等. 南通市2020例乳腺癌患者住院费用影响因素的通径分析[J]. 中国妇幼保健, 2012, 27(11): 1617-1620. |
| [7] |
路阳, 巩亚楠, 陆晨, 等. 新疆某三甲医院2005-2012年住院费用结构变动度分析[J]. 中国卫生经济, 2014, 33(1): 76-78. |
| [8] |
张晓溪, 赵璇, 程薇. 北京市26家医院冠心病患者住院诊疗费用研究[J]. 中国卫生经济, 2019, 38(7): 52-56. |
| [9] |
王梅, 谢学勤, 谭鹏. 缺血性心脏病住院费用与住院日影响因素分析[J]. 中国初级卫生保健, 2012, 26(6): 13-16. |
| [10] |
宋杰, 陈航, 吴家锋, 等. 北京试行医药分开改革对医患双方的影响观察[J]. 中国医院管理, 2013, 9(33): 3-5. |
| [11] |
宋杰, 陈勇, 尹航. 北京医药分开试点成效及启示——以北京朝阳医院为例[J]. 中国卫生政策研究, 2016, 9(9): 31-34. |
| [12] |
赵锋, 杨莉, 张旭光, 等. 县级公立医院医药分开改革对医院收入和医疗服务的影响——基于广西的实证分析[J]. 中国卫生政策研究, 2015, 8(5): 24-30. |
| [13] |
李奕璋, 郑建.北京市医药分开综合改革对三级综合医院运行的影响——以R医院为例[J]. 2017, 12(10): 22-26.
|
(编辑 赵晓娟)





