2. 武汉大学全球健康研究中心 湖北武汉 430072;
3. 武汉大学董辅礽经济社会发展研究院 湖北武汉 430072;
4. 台湾中正大学医疗资讯管理研究所 中国台湾;
5. 台湾亚洲大学健康产业管理学系 中国台湾
2. Global Health Institute, Wuhan University, Wuhan Hubei 430072, China;
3. Dong Fureng Economic and Social Development School, Wuhan University, Wuhan Hubei 430072, China;
4. Institute of Medical Information Management, National Chung Cheng University, Taiwan, China;
5. Department of Health Industry Management, Asia University, Taiwan, China
2009年新医改正式启动,中央政府明确提到基本医保全民覆盖的目标和全民医保一体化任务,“建立覆盖城乡居民基本医疗保障体系……逐步提高统筹层次,缩小保障水平差距,最终实现制度框架的基本统一”。截至2018年底,我国参保人数13.44亿人,覆盖率95%以上。全民医保覆盖目标已基本实现,但一体化任务还在进行。随着新医改的推进, 医保体系“碎片化”局面仍未改变,全民医保虽已经具备了普惠性特征,但公平性依然不足。[1]
近年来全民医保一体化的实践和理论成果丰富,但对单一保险人模式下全民医保研究较少。从2016年城乡居民医保制度整合,到2018年国务院机构改革,组建国家医保局。一些学者也对我国现行全民医保一体化的必要性、实现路径以及时间节点进行了论述。郑功成指出必须加快医保制度整合步伐,强化制度互助共济性,以此促进全民医保制度统一并走向公平[2],并主张“居民—职工”整合模式[3];李珍则主张“城镇—农村”整合模式[4];此外,顾昕还提出了激进式“三险合一”思路[1]。金维刚指出在2020年实现基本医保省级统筹;在“十四五”时期实行中央调剂制度;在“十五五”时期基本实现全国统筹。[5]现有的实践探索和理论研究都将我国全民医保发展方向指向单一保险人模式。但至今国内还未有该模式的系统研究,相反在国际上,其因人群覆盖面广、待遇给付水平高以及卫生总费用有效控制而受到广泛关注。[6-8]
作为实施单一保险人模式全民医保典型地区,台湾以较低的投入获得较高的健康产出。[9]同时,相似的经济社会背景和共同的文化历史传承使得两岸全民医保制度变迁过程中面临的问题有一定共性。因此,对台湾地区健保制度进行全面探讨,对于大陆当下巩固全民医保制度而言有着重要借鉴意义。本文从单一保险人含义出发,以台湾地区健保制度为研究对象,基于“4E”理论,从经济性、效率性、效益性和公平性四个维度,以及其取得的成就和当前面临的挑战角度,分析健保制度优势与劣势。以期为我国全民医保一体化建设明晰模式选择及优化策略。
1 台湾单一保险人模式下全民医保制度概述 1.1 单一保险人含义单一保险人(Single-Payer)也叫做单一付费者或单一支付者。是在1990年创造,用以描述单个公共机构的筹资制度。[10]美国是一个几乎纯粹的多元保险人体系,无统一基金池,特定参保人之间风险共担,保险机构拒绝为健康状况较差者承保而进行风险选择,至今未实现医保全覆盖;同时,过度竞争的保险市场也是造成美国高昂医疗支出成因之一。而韩国、加拿大等地的实践证明,单一保险人模式在实现全民医保和控制医疗费用方面更有优势。[6, 11]作为单一保险人模式较成功的典范,台湾地区健保受到了广泛关注。
尽管单一保险人这一术语已被广泛应用,但仍缺乏清晰的定义。Glied认为,单一付款人计划是一种依赖单一收入来源的计划[12];Kutzin认为代表生活在确定地理区域内人口的卫生服务单一购买者[13];本文使用健保规划小组总顾问萧庆伦教授给出的定义:一个国家(地区)范围内仅有一个保险人为该国家(地区)每个公民提供统一的医疗福利计划,将整个国家(地区)健康风险汇总为一个风险池;并为医疗服务提供者制定一套统一的筹资和支付规则,以确保被覆盖者能够获得质量合理并可负担的服务。[14]
1.2 台湾全民健康保险台湾地区早在20世纪50年代就开始建立健保制度,至1985年逐步建立起了以劳保、公保和农保为主的13种健保制度框架,虽然有多种保险制度存在,仍有41%(860万人)的人没有医保,大多通过自费购买医疗服务。1988年,台湾开始计划为所有公民提供健保,并成立健保规划小组。在此后几年间,规划小组对世界各国医疗体系进行了研究。最终确定仿照加拿大省级医保计划和德国以工资为基础的筹资制度[14],1994年通过“全民健康保险法”,1995年3月1日开始实施,整合当时存在的十多项保险计划为由政府运营的“全民健保”,成立中央健保局,负责资金筹资、待遇给付和医药服务管理,此后历经2010年改制行政机关及2013年政府组织整合,最终形成现行的健保公办公营、单一保险人模式健保体系。
2 单一保险人模式下健保分析理论基础 2.1 “4E”理论提出“4E”理论是评价政府公共支出绩效的一种工具。[15]20世纪60年代,为有效管理政府财政资金运行情况,实现成本节约化控制,美国会计总署首次提出以经济(Economy)、效率(Efficiency)和效果(Effectiveness)为主体的“3E”评价准则。[16]1995年,芬维克(Terry Fenrick)在此基础上提出了“3E”理念。此后,该原则成为西方国家财政支出绩效评价的理论基础。但财政支出追求的价值理念不仅是经济与效率,更需考虑社会公平。[15]基于此,1997年福林(Flynn)在原有基础上加入公平(Equity)概念,从而形成“4E”理论。
2.2 理论适用本文认为将“4E”原则应用与评估单一保险人模式下健保制度分析是合理的。从评价对象上来看,“4E”理论主要用于对政府收支活动的绩效评估,而健保制度作为社会保障制度重要组成部分,本质上就是一项政府公共收支活动[17],政府直接或间接为健保提供资金,并负有财务兜底责任。从评价目的上来看,“4E”原则兼顾多维度价值目标实现,通过经济性、效率性、效益性和公平性4个维度,反映政府活动的长远利益。[18]单一保险人模式下全民医保立足保障民众基本就医需求,着眼于费用控制、质量保证、提高人民健康水平和促进社会公平。通过“4E”理论应用,可以揭示单一保险人模式下全民医保多维目标实现情况,同时也可以对其是否具备可持续发展动力进行分析。
3 单一保险人模式下全民健保研究分析框架 3.1 经济性全民医保经济性是指在获得医药服务供给的基础上,尽可能降低成本。主要表现在单一保险人有助于降低管理成本和在医药市场上有较强的询价能力。
“中央健保署”为台湾地区唯一保险人,统筹健保各项行政事务,单一保险人体制使得行政管理效率很高,2015年行政成本仅占医疗卫生总支出的1.1%。[19]健保署为医药服务市场上最大的购买者,通过颁布“全民健保药物给付项目和支付标准”设定药品健保支付价,药品采购价与支付价价差归医疗机构所有,因此,医院在采购药品时有足够的动力与制药企业谈判。当价差大于30%时,健保署便会调整医保药品补偿价格,以减小二者差距。健保署利用医保支付标准这一工具,发挥单一保险人的询价能力发现药品合理价格。同时,健保署对药品以欧美十国价格为上限进行定期调查、调整以确定支付标准,维持了较低的药价水平,2010年,健保使用金额前20原研药品相较于十国参比价平均降幅71.2%。[20]
单一保险人体制下的经济性劣势正是由其主要特征引起的,那就是由单一代理机构管理健保。类似官僚且一家独大的健保署,作为基本医保服务主要提供者,由于缺乏竞争,该代理机构可能会缺乏改革动力停滞不前,效率低下。[21]同时,健保作为所有参保人的代理人,是医药服务的绝对“购买者”,如果健保机构未设定合理支付价格,则会造成卫生服务或药品短缺或过剩。[22]
3.2 效率性全民医保效率性指以较低的投入获得一定数量、质量的医疗服务。体现在健保署科学化、精细化的分工,发挥了单一保险人汇聚人群、基金和数据资源的优势,降低了监管成本,有效控制了医疗费用不合理增长和资源浪费。
2013年7月台湾将与卫生福利相关的职能部门进行整合,组建“卫生福利部”负责卫生及社会福利行政管理事务(图 1),形成了一手抓“筹资支付”,一手抓“医疗服务”的“大卫生”组织体制。健保会负责保险费率、给付范围及给付总额协议商定及分配,监督办理保险事务;健保争审会处理健保争议事项,审议医疗服务质量;社会保险司负责由卫生福利部主管的各种社会保险机关事务,督导健保业务执行、争议审议事项等,以及其下设的单一保险人——中央健保署,负责健保业务执行、医疗质量与信息管理等业务(图 2)。
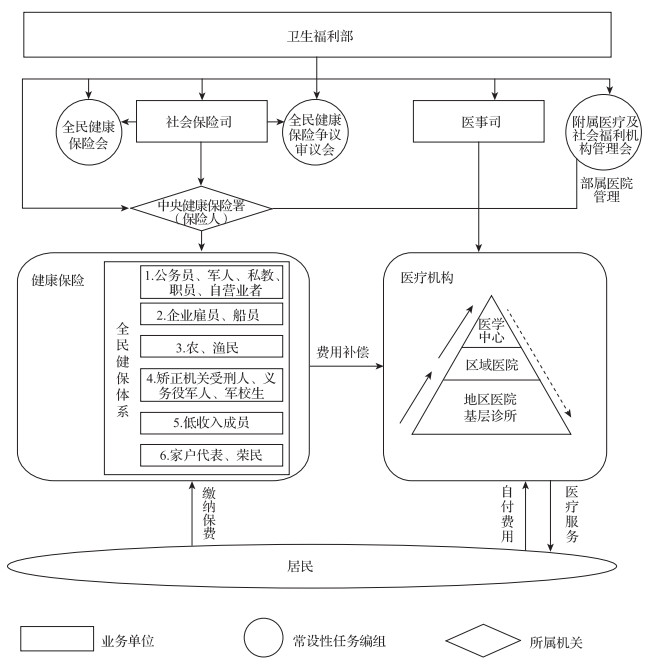
|
图 1 台湾地区医疗卫生服务体系 |
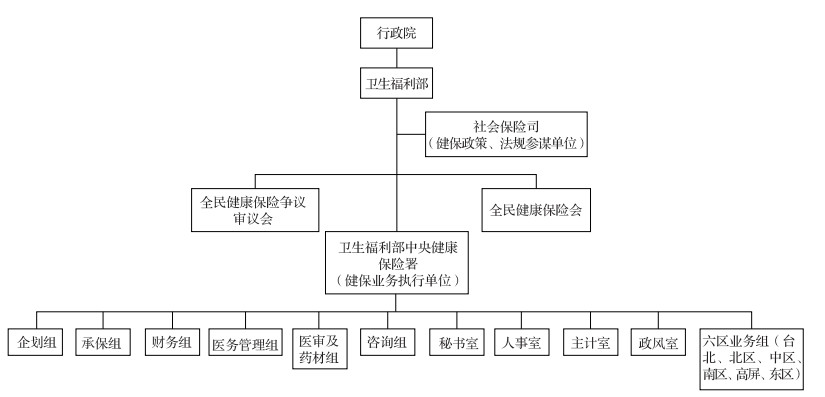
|
图 2 台湾地区健保管理体制 |
单一保险人体制使得健保署处于医药服务市场的“专买”地位,截至2018年底全台92.9%的医疗院所为健保特约(定点)机构。在这种专买地位下,健保署对医疗机构有很强的约束力。进一步看,健保署内设医务管理组和医审及药材组分别负责医疗费用给付和医疗品质审查,一手抓“支付”一手抓“质量”,使得医疗品质与给付费用紧密挂钩。
健保署通过总额控制和审查制度有效控制了医疗费用的不合理增长,保证了医疗质量不下降。具体做法是,每年按一定增幅(一般为3%~5%)确定次年健保总预算后,以点数计地区医疗服务总量,故可以较精确的控制健保年度费用总额。2017年台湾地区卫生总费用占GDP比仅为6.44%,是发达地区中费用控制最好的地区之一。同时,为避免医疗品质下降,健保署建立起统一管控的健保中央智能系统(Central Intelligence System, CIS),利用信息化手段对提供的医药服务项目、数量和质量进行程序(自动化)审查和专业审查。
微观效率得到保障,但宏观效率受损。在台湾,医药产业深受健保制度影响,截至2012年,健保自1995年施行后,区域医院与地区医院总家数骤降,从787家减少至2012年的502家(图 3),然而同期医院的总病床数是却是逐年增长,健保制度对医疗机构过度约束,产生小医院日渐消失但大规模医院却人满为患的现象,使资源分配不均问题更加恶化。[23]
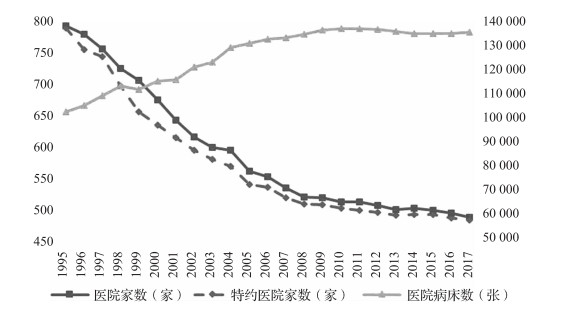
|
图 3 台湾历年医院及特约医院家数 |
效益性关注“产出”和“结果”,反映产出对预期目标的实现程度, 医保制度作为社会“稳定器”——社会保障制度的重要组成部分,本质是通过对国民收入再分配,保障劳动力再生产,根本目的是维持社会稳定和促进经济增长,既可被当做社会政策也被当做经济政策。[17]因此效益性评价分为社会效益和经济效益,反映在单一保险人模式下民众健康水平的显著改善和患者医疗费用负担减轻两方面。
社会效益方面,健保制度实施以来,民众健康水平显著提高,群众满意度持续上升。健保制度实施后民众寿命更长、死亡率下降,健康产出水平显著提高。健保开办前15年(1980—1995年),标准化死亡率下降20.1%,平均预期寿命上升2.8岁;后15年(1995—2010年),标准化死亡率下降29.7%,预期寿命增加4.5岁。[24]经济效益方面,健保制度建立之前,1994年台湾地区医疗费用自付比(Out-Of-Pocket, OOP)高达45.8%,健保制度建立后,自付比一度降至24.2%,后因健保财务危机要求加强个人责任,期间有升有降,2016年健保自付比为35.5%,明显减轻了患者的就医费用负担。[25]
健保提供广覆盖的给付项目和高水平的保障待遇使得台湾人民养成“爱逛医院、爱拿药、爱检查”的习惯,就医人次数过多,占用大量医疗资源,浪费严重。[26]2017年健保参保人年度人均门诊次数为14.8次,远高于当年大陆职工医保门急诊次数5.5次。因此,就诊人次激增导致每个病人获得就诊时间减少,医生工作负荷仍然较重。在激烈竞争中,医务人员工作时间较长,自然会有很多医疗机构对官方严格掌握定价、总额预算和医疗审查等做法心怀不满,2011年健保总报告中甚至出现了“内外妇儿四大皆空”议题,表明当时部分专科医务人员短缺问题的严重性。[27]
3.4 公平性公平性原则是指接受公共服务的公平公正性。全民医保公平性体现在筹资公平性和给付公平性。具体表现在单一保险人模式下收入一致的人负担相同保费,筹资贡献水平不同的人拥有医疗服务可及性相同。
“全民健康保险”为法定强制性社保,制度开办之初就以“立法”强制以保费形式缴纳资金形成一个基金池,用于分散全岛人民疾病风险。1995年底,92%的人参加了健保,2007年,参保率达到99%,实现了全民参保。健保量能付费的负担原则体现了筹资的横向公平和纵向公平。为便于保费计算,基于对职业特性和收入水平考量进一步将保障对象划分为6类17目,以此为依据确定保费在政府、企业和个人间负担比例。同时,为避免单一筹资渠道给健保制度带来财务危机,2013年开展二代健保改革,在征收一般保费的基础上,健保开始对非薪资收入征收补充保险费,兼顾了制度的纵向公平。每个参保者无论保费缴纳多少,均可一律平等获得所需医疗服务,没有任何差别。[28]
资金不足是健保制度长期固有的问题之一。单一筹资渠道和固定保险费率是造成风险的主要原因。健保自开办以来,历经4次费率调整,其中2次调升。1996—2009年,保费收入年均增长率为4.11%,但是医疗费用年均增长率为5.35%,财务缺口越来越大。2002年将费率提升,但仍未解决根本问题,截至2009年末,健保财务缺口已达到历年最高582亿新台币。为确保健保发展,2010年4月再次提高费率,当期开始出现结余。2013年1月“二代健保”实施,降低医保健保费费率并开始收缴补充保险费,一定程度改善了单一筹资渠道弊端,累计结余逐年增多。但健保署2013年和2016年两次下调费率致使收入增长与支出增长间差距扩大。2017年财务收支失衡问题再次出现,缺口98亿,2018年财务缺口再次加剧,达266亿(图 4)。
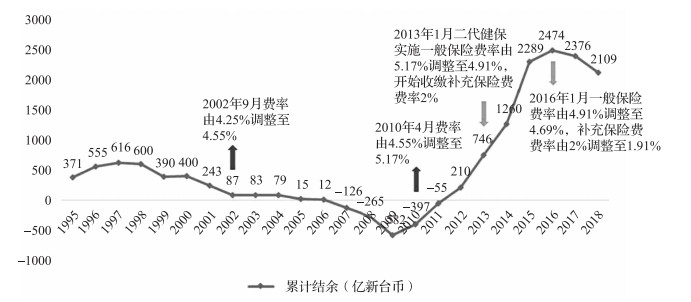
|
图 4 健保财务收支累计结余情况 |
基于“4E”理论分析,短期来看单一保险人模式下全民医保能够为所有人提供公平、可及且一致的给付项目和保障待遇,并能有助于降低管理成本和控制医疗费用的不合理增长;但长期内作为官僚体制产物的健保署对医药服务市场的不适当约束将会导致医疗服务或药品短缺,单一筹资渠道和相对固定费率也难以避免财务危机的到来(表 1)。
| 表 1 单一保险人模式下全民医保优劣势 |
基于我国医保改革实践和理论研究进展,我国医保改革发展方向应该是单一保险人模式。当然,这必须以我国城乡二元结构及经济水平区域差异这一国情为基础,单一保险人的形式可能是省级层面也可能是国家层面,亦或者是既有国家层面也有省级层面,但各自承担的职责应该不同。同时,整合方式和时间还有待进一步研究。在一体化进程中,要学习台湾地区经验既要发挥单一保险人的优势,也要注意规避其存在的劣势。
4.1 强制参保,实现医保全民覆盖单一保险人发挥其购买力优势的首要条件就是要实现全民参保,实现人群、基金和信息资源的规模效应。我国基本医保已实现制度全覆盖,但制度全覆盖不等同于人群全覆盖,距离真正意义上的全民医保覆盖目标仍有相当大的距离。医疗保险天然地存在信息不对称特性[29],使得道德风险成为限制医保扩面的重要因素。我国由政府办医保解决了风险选择问题,但居民医保实施自愿参保,逆向选择问题依然存在,导致总有部分自觉身体状况良好的居民不愿参保。为解决这一部分人的参保问题,可以借鉴台湾地区做法,通过“立法”强制全民参加基本医保, 并结合各地经济情况针对不同人群进行分类筹资,并在缴费比例、给付待遇和服务提供方面做出相应制度规定, 从制度全覆盖走向人群全覆盖。
4.2 建立以扩充保费基数为基础的多元筹资体系我国职工医保以工资为基数计算保费,而居民医保缴费方式为定额缴费,由中央和地方政府财政给予相应的补贴,2018年,职工人均筹资4 273元,居民人均筹资776元(表 2)。与健保相比,我国基本医保存在制度间筹资水平差异大、筹资渠道单一的问题,虽然当下基金收支平衡并略有结余,但伴随人口老龄化加剧,医疗支出将快速增长,基金压力将不断加大。健保也遇到过同样问题,二代健保改革的核心就是改变单一筹资渠道现状,加收补充保费,强化负担公平。我国居民收入状况比较复杂,有些人有大量资本利得,但有些因资源禀赋低创造财富的能力低,若全按定额缴费,不符合筹资的横向和纵向公平,也不利于维持基金的财务稳定性。可以学习台湾经验,扩充缴费基数,逐步将缴费基数由单一工资和定额变为综合收入,纳入如股票分红、租赁收入等其他类型的收入,适当缓解工薪阶层的缴费负担,提高医保筹资的公平性和可持续性。
| 表 2 两岸全民医保比较 |
发挥医保和医疗监管的协同作用,既是台湾地区经验,也是许多国家和地区医疗卫生改革发展的探索。[30]分工明确、权责清晰是实现“三医联动”的前提。[31]当前我国大陆“三医联动”的协同机制还不够完善,国家医保局的成立解决了长久以来困扰医保发展“部门分设、职能分散”的问题,一定程度上缓解了联动改革体制上的障碍,但管理体制还有待理顺。从外部来看,部门之间的职能职责还需进一步界定,如医保部门和卫健部门监管有何不同,职能边界在哪里,如何协同?从内部来看,从“两保合一”再到“机构改革”,各地整合及组建进度不一,外加制度统筹层次不同,积弊已久,造成各地各具特色的医保经办运行体制。今后我国医保制度改革,可以借鉴台湾健保署精细化的健保管理体制,逐步实现基本医保省级统筹,地区内由一个机构统一支付和监管,发挥单一保险人的集聚资源优势。
4.4 引导多方参与,促进全民医保共同治理健保通过构建社会团体参与全民健保政策设计来规避“单一”决策风险。健保的“全民性”体现在建立以卫生行政部门为主导、多方参与健保事务管理的治理体系。[32]一方面,健保署在健保事务中扮演的是监督、管理角色[33],定期组织公布健保相关数据、特约医事服务机构基本情况、医疗服务品质报告、医疗品质指标等,保证健保资讯公开透明, 为全民参与决策与决议提供依据。另一方面,扩大一般民众及社会团体参与渠道, 增加社会团体与一般民众参与健保事务的机会。健保审查制度充分尊重专业自主,行政单位决不介入,审查医师全由专科医学会推荐。[34]同时,每年定期组织健保满意度调查,调查对象既包括参保和投保单位,也包括特约机构。健保改变了以政府为主的一元管理模式,符合当前我国“国家治理”方针,鼓励参保人、医务人员、社会团体等具备相关专业与经验的各方参与决策决议,有助于达成社会共识,提升决策品质。
作者声明本文无实际或潜在的利益冲突。
| [1] |
顾昕. 走向全民健康保险:论中国医疗保障制度的转型[J]. 中国行政管理, 2012(8): 64-69. |
| [2] |
郑功成. 加快完善全民医保制度[J]. 中国党政干部论坛, 2018(10): 13-16. |
| [3] |
郑功成. 中国社会保障改革与发展战略:理念、目标与行动方案[M]. 北京: 人民出版社, 2008.
|
| [4] |
李珍. 2020年: 我国社会医疗保障制度安排的展望[N].经济日报, 2012-08-29(013).
|
| [5] |
金维刚.建立全国统一的全民医保是大势所趋[EB/OL].(2019-03-09)[2019-10-30].https://www.cn-healthcare.com/articlewm/20190309/content-1047263.html
|
| [6] |
Cheng S. Health Expenditure Growth under Single-Payer Systems:Comparing South Korea and Taiwan[J]. Value in Health Regional Issues, 2018, 15: 149-154. |
| [7] |
Hellander I. The Single-Payer System In Taiwan[J]. Health Affairs, 2015, 34(6): 1067. |
| [8] |
Cheng T. Reflections On The 20th Anniversary Of Taiwan's Single-Payer National Health Insurance System[J]. Health Affairs, 2015, 34(3): 502. |
| [9] |
Measuring performance on the Healthcare Access and Quality Index for 195 countries and territories and selected subnational locations: a systematic analysis from the Global Burden of Disease Study 2016[J]. Lancet, 2018, 391(10136): 2236-2271.
|
| [10] |
Beauchamp D E, Rouse R L. Universal New York Health Care:A Single-Payer Strategy Linking Cost Control and Universal Access[J]. The New England Journal of Medicine, 1990, 323(10): 640-644. |
| [11] |
Ivers N, Brown A D, Detsky A S. Lessons From the Canadian Experience With Single-Payer Health Insurance[J]. JAMA Internal Medicine, 2018, 178(9): 1250. |
| [12] |
Glied S. Single Payer as a Financing Mechanism[J]. Journal of Health Politics, Policy and Law, 2009, 34(4): 593-615. |
| [13] |
Kutzin J. A descriptive framework for country-level analysis of health care financing arrangements[J]. Health policy, 2001, 56(3): 171-204. |
| [14] |
Hsiao W C, Cheng S, Yip W. What can be achieved with a single-payer NHI system:The case of Taiwan[J]. Social Science & Medicine, 2019, 233: 265-271. |
| [15] |
刘敏, 王萌. 3E还是4E:财政支出绩效评价原则探讨[J]. 财政监督, 2016(1): 59-61. |
| [16] |
李德霞.甘肃省新型农村合作医疗基金运行绩效评价研究[D].兰州: 兰州大学, 2017.
|
| [17] |
李珍. 中国社会保障理论(第四版)[M]. 中国劳动社会保障出版社, 2018.
|
| [18] |
王志伟. 基于"4E"理论对中医医院医保支付方式适用性的分析[J]. 管理世界, 2017(2): 182-183. |
| [19] |
佘宇, 王列军.台湾地区全民健保制度的经验与启示[R].北京: 国务院发展研究中心, 2018.
|
| [20] |
王雅楠, 官海静, 刘国恩, 等. 台湾地区医保药品的采购模式和支付价格[J]. 中国卫生政策研究, 2015, 8(12): 18-22. |
| [21] |
林顺豪, 陈志豪, 张可臻.全民健保单一保险制度的优缺点[R].台湾家庭医学医学会.
|
| [22] |
邵蓉, 任磊, 蒋蓉. 台湾地区医疗保险药品支付价格调整体系研究[J]. 价格理论与实践, 2017(4): 80-83. |
| [23] |
刘亚明, 罗德芬, 粘毓庭. 医院退出市场因素之分析[J]. 台湾公共卫生杂志, 2017, 36(3): 273. |
| [24] |
中央健保署. 2012-2013全民健康保險年報[R].台北, 2013.
|
| [25] |
贝内迪克特·克莱门茨, 戴维·科迪, 桑吉夫·古普塔. 医保改革的经济学分析[M]. 商务印书馆, 2017.
|
| [26] |
陈致远, 蒋蓉, 邵蓉. 台湾地区二代健保改革对大陆医保基金公平性及可持续性的启示[J]. 中国卫生政策研究, 2017, 10(2): 50-56. |
| [27] |
江东亮.内外妇儿医疗为何四大皆空?[EB/OL]. (1899-12-23)[2019-10-31].https://health.udn.com/health/story/7416/362921
|
| [28] |
陈孝平.台湾全民健康保险的成就、挑战与改革: 海峡两岸农村社会保险理论与实践[C].浙江大学人口与发展研究所, 2013.
|
| [29] |
王骜然, 李皓月, 石晓军. 设计中国健康保险体系的风险平衡机制[J]. 保险研究, 2018(6): 16-23. |
| [30] |
侯岩, 代涛, 郑英, 等. 台湾地区医疗服务体系管理的经验和启示[J]. 中国卫生政策研究, 2015, 8(5): 13-18. |
| [31] |
陈仰东, 何丽梅. 建设权责清晰医保体系的意义与建议[J]. 中国医疗保险, 2019(12): 25-27. |
| [32] |
王梦媛, 颜建周, 张伶俐, 等. 医保控费下的医疗服务质量保障研究——基于台湾地区的经验借鉴[J]. 卫生经济研究, 2016(11): 22-25. |
| [33] |
张智国, 张群, 赵颖旭, 等. 我国台湾地区医疗服务审查制度研究[J]. 中国医院管理, 2012, 32(1): 79-80. |
| [34] |
林姗姗. 台湾"全民健保"制度改革走向从"一代健保"到"二代健保"[J]. 台湾研究, 2011(2): 57-64. |
(编辑 薛云)





