我国自2009年启动新一轮医药卫生体制改革(简称新医改)以来,始终强调扩大社会医疗保险覆盖面,通过十年建设和发展,我国在改善医疗卫生服务公平性和提高个人财务风险抵御能力面逐渐取得实质性进展,这些进展在社会经济状况较差的人群中体现得尤为明显。[1]然而,近年来我国人口老龄化和慢性病负担日益加重,医保基金运行风险不断提高,部分市县的医保基金已经出现较大规模亏损。[2]此外,随着社会医疗保险覆盖面和保障水平不断提高,我国民众的医疗保健意识已经发生根本性变化,可受限于“保基本”的制度定位,不同人群差异化的健康需求已经无法得到有效满足。因此,亟需破除当前我国基本医疗保险制度运行的壁垒,建立更加高质量和精细化的医疗保障体系。
《“健康中国2030”规划纲要》提出“健全以基本医疗保障为主体、其他多种形式补充保险和商业健康保险为补充的多层次医疗保障体系”,商业健康保险未来将成为人们生活的必需品。目前的问题是,政府应当明确商业健康保险的覆盖范围,究竟是补充覆盖或是重复覆盖[3]①?这将对我国医疗保障体系的变革和人民健康权利的实现产生重要影响。理论上,若优先保障基本医疗卫生服务的公平性,商业保险应当仅限于补充项目。[4]但国际经验表明,重复覆盖的商业保险将会催生一个双层医疗保障体系,在这一体系中,商业保险参保人将有机会获得更高质量的健康服务,这也是我国鼓励发展商业健康保险的初衷。
① 补充覆盖指商业保险仅适用于社会医疗保险未供给的服务和药品,重复覆盖则指已由社会医疗保险覆盖的项目(医疗服务、药品等)同样适用于商业保险。
与所有处于人口转变后期(即低生育率和低死亡率、高发展指数、人口老龄化)的国家相同,智利与慢性病相关的疾病负担正不断增加。[5]21世纪初,智利在社会安全网计划(Social safety net programs)的若干领域进行了重要改革,其改革经验可以为我国提供有益借鉴。本文以智利医疗保障体系改革为例,分析了双层医疗保障体系的运行机制和风险应对策略,这对于正在经历类似改革的中国而言具有较高的借鉴价值。
2 智利医疗保障体系概述 2.1 私人医疗保险的发展1981年智利向市场开放了初级健康保险的经办权,私人医疗保险系统得以创建。智利私人医疗保险公司均隶属于名为ISAPRE的组织②,ISAPRE成立最初几年完全不受监管,可这种放任式的激励并不足以促进私营企业发展,且自ISAPRE基于个人健康风险确定保费之后,更多人变得无力购买私人保险计划[6],1996—2005年ISAPRE覆盖的人口比例持续走低就是有力的证据(图 1)。
② ISAPRE(Instituto de Salud Previsional)指智利私人医疗保险组织,下文将用ISAPRE指代私人医疗保险公司。
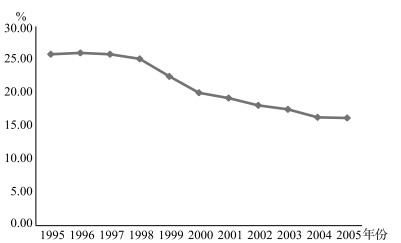
|
图 1 1995—2005年智利参加ISAPRE的人口比例变化趋势 |
为此,时任皮诺切特(Pinochet)政府出台了四项措施支持私人医疗保险发展[7]:第一,颁布新法案,允许旧公共养老金制度保障范围的退休人员使用其退休金购买私人医疗保险;第二,对孕产妇实行公共资金资助、私人保险公司管理的模式,促进因与生殖保健服务相关的医疗支出过高而被排除在ISAPRE之外的群体加入;第三,1983年将强制性保费扣缴比例由4%提高到6%,1986年又提高到7%,极大提高了私人医疗保险的筹资能力;第四,1986年,对最有可能负担得起私人医疗保险的中等收入群体实行2%的补贴,提高其购买私人医疗保险服务的能力。最后一项对于新兴私人医疗保险市场的推动力是1973—1990年智利公共性卫生支出占GDP的百分比持续下降③,流入公共部门的资金不断减少,导致公共基础设施严重恶化,公共系统中医护人员的工作条件、公共医疗服务提供受到严重限制,这使人们有动力离开公立医疗保险系统、加入私人保险机构。
③ 如考虑到1973—1977年以及1982年智利进入长期经济衰退的这一事实,公共卫生支出占GDP百分比的下降幅度应当更大。
2.2 双层医疗保障体系的构成与特征20世纪80年代以来,智利卫生系统呈现出“混合型”的特征,即公共和私人主体共同参与医疗服务与医疗保险的供给。根据2017年统计数据,智利75.2%的人口受保于国家健康基金FONASA④,18.5%与营利性私人机构ISAPRE签有个人保险合同,其余6.3%则受保于军队提供的保险计划或是没有保险。[8]根据开放对象,ISAPRE可被进一步区分为开放式和封闭式,封闭式ISAPRE仅适用于特定公司或经济部门工作的人。本文主要针对FONASA与ISAPRE进行研究。
③ FONASA(Fonda Nacional de Salud)指智利国家健康基金,也就是智利的公共医疗保险系统。
智利实行强制性的健康保险制度,法律规定所有正式受雇人员(含在岗和退休)必须选择由FONASA或ISAPRE为其提供健康保险,两类健康保险系统在保费、服务水平、筹资等方面存在较大差异(表 1)。尽管FONASA为参保人提供的服务水平没有差异,但不同人群的报销比例是有差别的。根据家庭月总收入,FONASA参保人被划分为A、B、C、D四类,A类为贫困人口,由财政全额补贴,仅可免费获得由公共医疗系统提供的服务;其他类别的参保人可以选择公共或私人医疗服务,B类报销比例为100%,针对C、D类FONASA引入了共付机制(co-payments),共付率分别为10%和20%。[9]参与ISAPRE的共付费用取决于参保人选择的健康保险计划。
| 表 1 智利公共和私人医疗保险系统的特征对比 |
总体而言,公共保险计划提供了相对稳定的获益水平,保费仅随参保人收入提高而增加,与其健康状况无关;与之相反,私人保险的保费是由参保人对于医疗费用的预期决定的,参保人选择的服务计划不同则保费缴纳水平也不同。两类医保系统在优劣势方面的差异体现为:(1)FONASA主要依赖公立医院提供医疗服务,等待时间较长,服务质量也存在较大差异。除保费之外,FONASA可以获得大量的财政补贴,这使低收入人群得以以明显低于公允价值的溢价购买到健康保险服务,有助于提高健康公平性;(2)ISAPRE参保人缴纳的费用更高,但通常也能享受到更高水平的服务和收益,例如更好的承保范围、更低的共付费用等。此外,ISAPRE的服务效率通常也更高;(3)申请人必须说明所有既存健康状况(Pre-existing condition)后才能加入ISAPRE,否则将会被部分或完全拒绝承保,且由于智利不允许ISAPRE根据申请人的健康状况设定保费(仅可依据性别和年龄),对于私人保险公司而言,拒绝健康风险较高的申请人参保可能是唯一经济可行的选择。
3 GES改革——消除健康不公平的里程碑 3.1 改革动因尽管公私混合的双层医疗保障体制一定程度上改善了智利初级卫生保健服务的供给,却引发了逆向选择(adverse selection)问题。[8]即低风险个体流入私人保险系统,高风险个体倾向于选择公共保险系统,财政向公共系统的投入压力不仅无法减轻,反而越来越大,从而导致风险收益均衡分配的无效率。
理论而言,与私人保险公司的合同满1年后参保人可以随时终止,并选择加入FONASA或另一家私人保险公司。但ISAPRE对于既存健康状况的约束实际限制了参保人的自由流动,因担心加入FONASA后健康状况改变而阻碍日后对于私人保险计划的购买,那些收入更高、健康状况更好的人可能会被持续“困”在ISAPRE中,而健康状况较差的低收入人群则会在FONASA中不断累积。本文依照性别、年龄和收入分别统计了2003年FONASA与ISAPRE覆盖的人口比例[10],如表 2和表 3所示,FONASA覆盖了较高风险(年龄和性别)和较贫穷的人群,ISAPRE则为较低风险和较高收入的人群提供保险。实证研究也表明,35岁以下的女性和男性最有可能由公共保险转为私人保险[11],证明私人医疗保险对于更健康个体的吸引力更大。
| 表 2 按年龄和性别统计的FONASA和ISAPRE覆盖比例(%) |
| 表 3 按年收入组统计的FONASA和ISAPRE覆盖比例(%) |
与医疗保障相关的健康不公平(health inequity)是政府需要重点关注和干预的,因其会影响医疗健康服务的利用和获取,从而影响全体人民的健康状况。研究认为,社会经济地位是造成健康不公平的主要原因,卫生政策虽然无法完全消除人群之间的健康不公平,但政府有义务防止健康的社会经济不公平现象的扩大。[12]为此,2005年智利引入了一项FONASA和ISAPRE参保人共同受益的健康保证计划(General Guarantees in Health,GES)GES计划的智利语原文是the Plan de Garantias Explicitas en Salud(GES),为便于理解,国际上通常将该计划表达为General Guarantees in Health,但缩写还是延用了GES。,建立了一个“为确定的健康状况提供有关可及性、机会、质量和财务保护的保证系统”[13],旨在不取代当前医疗保障系统的前提下,改善公共部门医疗服务的供给,并重点解决私人医疗保险自付费用过高的问题,这成为智利消除健康不公平现象的里程碑。
①健康不公平是指个体之间或人群组别之间存在可避免的,不公正的健康状态,危险因素或卫生服务利用上的不平等。
②GES计划的智利语原文是the Plan de Garantias Explicitas en Salud(GES),为便于理解,国际上通常将该计划表达为General Guarantees in Health,但缩写还是用了GES。
此外,智利卫生部还在2008—2010年实施了“迈向健康公平议程的步骤(Steps toward the health equity agenda),旨在促进卫生政策和规划中的具体行动[6],以减少健康不公平现象。
3.2.1 限制患者自付医疗费用的比例GES改革初期提出了四项明确的保障措施:(1)保障医疗服务的可及性。即无论性别、年龄和收入如何,所有人在承保范围内均有获得健康服务的权利;(2)保证医疗服务质量。通过对卫生服务提供者和设施进行持续评估和认证,保证医疗机构提供服务的一般水平;(3)对机会的保证。即基于最长等待时间的机会,规定了接受诊断、治疗和后续护理等医疗服务的最长可能等待时间;(4)基于个人自付费用(out-of-pocket spending,OOPS)的财务保护。针对慢性病、心血管疾病、癌症、早产、新生儿疾病、精神健康及其他严重和复杂疾病等80种疾病和病症,GES规定患者支付的费用不得超过卫生当局规定参考费用的20%,大大降低了与疾病治疗费用相关的不确定性。[7]
表 4统计并比较了智利月均个人自付费用的变化情况,基于可比较数据——“小计”的分析结果显示,2007—2012年智利月均OPPS几乎没有增长,这种稳定性在全球医疗费用不断增长的背景下显得极为不易。例如,针对我国陕西农村地区的一项研究表明,无论家庭收入多少,该地居民五年内(2008—2013年)OOPS均翻了一番。[14]
| 表 4 按服务项目和保险计划划分的月均个人自付费用(美元) |
2013年因患肺癌去世的记者Ricarte Soto的案例警醒政策制定者,尽管智利为改善对于患者财务风险的保护做出了巨大努力,但仍然存在严重问题。无论对FONASA或是ISAPRE参保人而言,药品都是最重要的支出,占到个人自付卫生总费用的30%左右。为此,2015年1月智利通过了《里卡特·索托法》(Ricarte Soto Law),由一般税收提供资金,以免费提供高成本治疗药物的方式为患者提供更高水平的财务保护。[14]免费提供的药物清单基于三个标准进行更新:高成本、高有效性、因患病率低而很少使用(适用于根据定义不符合GES计划标准的罕见疾病)。截至2017年,该清单已经涵盖14种高成本治疗药物,这些药品费用相当于智利一个家庭年均支付能力的1.4倍[10],大大减少了患者高额的药品支出。
4 智利双层医疗保障体系的运行经验自Pinochet政府改革以来,智利的医疗保障体系在过去几十年里几经重要变革,逐步实现了新自由主义浪潮下医疗保险和医疗保健市场的私有化,改革期间提出了一系列政策将获取医疗服务的责任由个人转移到集体,并赋予政府和消费者对生产者的控制权。尽管仍然存在若干问题,但智利在利用法规政策改善医疗保障体系的规模和结构方面已经取得了一定的进展和经验。
4.1 平衡公共和私人医疗保险的发展关系双层医疗保障体系的价值在于不同性质医疗保险之间的互动与融合,有助于更好地实现健康公平。智利是拉丁美洲私有化程度最高的国家,医疗保障制度的主体依然是FONASA,ISAPRE只覆盖了不足25%的人口,但公共与私人医疗保险之间并非补充或替代关系,二者是共生和相互竞争的。
首先,智利在法律层面明确了初级卫生保健领域私人主体提供医疗保险服务的当然性,给予了私人保险与公共保险相同的政策地位,并重点从筹资方面给予政策支持(如不低于工资收入7%的强制扣缴比例),可防止在政策不明朗的情况下公共医疗保险对私人医疗保险的挤出,促进私人医疗保险健康发展。其次,以GES为主要政策工具改善医疗服务与医疗保险的供给,极大促进了参保人在公私医疗保险之间的自由流动,防止参保人逆向选择对以公共财政为主要支持的FONASA造成威胁。
可以说,智利的私人医疗保险已经成为公共医疗保险的有益伙伴,既弥补了公共医疗保险在服务效率和服务质量方面的缺陷,也有效分担了日益提高的人群健康风险给FONASA带来的财务压力。
4.2 对私人医疗保险机构进行必要规制逐利是私人医疗保险机构不可回避的特性,与公共医疗保险“维护社会公平和公正”的宗旨存在本质差别。因此,尽管一国无需禁止医疗保障体系运行中私人医疗保险的逐利性行为,但为了保障民众的合法权益,仍应对私人医疗保险机构进行必要的规制。
按照1990年之前智利的政策设计,参保人和政府都不是有效的监管者,政府不应干预ISAPRE建立合同,消费者在合同有效期内也没有退出私人保险的权利(除非未按时缴纳保费被强制退出),因而无法实现对ISAPRE的监督和有效约束。20世纪90年代起,智利赋予了国家更多的控制权以实现对私人医疗保险机构的有效监管[10],成立ISAPRE监管局(Superintendencia de ISAPRE)负责制定特定的法律法规,并调解私人保险公司与参保人之间的冲突。有两项法律与健康保险市场尤为相关,一是《私人医疗保险偿付能力法(Private Health Insurance Solvency Law)》,旨在确保私人保险系统的稳定性,使参保人免受ISAPRE公司破产的侵害;二是《私人医疗保险法(Private Health Insurance Law)》,旨在提高透明度,并扩大ISAPRE监管机构的职能以实现对于私人医疗服务提供者的监督。
4.3 规范私人医疗保险市场的运行尽管呈现下降趋势,但截至2014年1月ISAPRE仍提供了近12 000种可供购买的健康保险计划[15],因种类繁多,参保人难以对各类保险计划进行评估和比较,从而导致了重要的信息成本。有研究统计,约47%的参保人不了解如何使用私人保险公司提供的服务。
为了规范私人医疗保险市场的运行,ISAPRE监管局采取了以下具体措施:(1)按照“合同一般标准”规定的基本格式,对私人医疗保险合同进行标准化;(2)明确禁止将年轻妇女排除在某些政策之外或是限制孕产妇的健康福利;(3)限制私人保险公司的风险选择(risk selection),除非参保人未及时支付保费或合同期满,否则ISAPRE无法终止合同,也不能单方面修改保费或保险计划承诺提供的利益。[16]保费仅可以依据性别和年龄进行调整,但不再包含其他风险因素。此外,设立了ISAPRE互助基金以资助ISAPRE参保人参与GES,提高私人医疗保险市场的风险分担责任。此后,智利的私人医疗保险市场乱象得到了一定遏制,市场集中趋势更为明显,1995年ISAPRE内有21家企业,2000年降至15家,2018年至今已减少到仅6家。[15]
5 结论和建议 5.1 结论私人主体的加入为智利医疗保险市场注入了新的动力,更能满足消费者差异化的健康需求和提高健康公平,智利率先在初级卫生保健领域引入私人医疗保险及随之带来的私人医疗服务供给市场的增长,也为全球其他中等收入国家树立了典范。此外,考虑到私人保险市场失灵可能导致的低效率,对于涉及公共福利的医疗保险服务,政府有必要进行资助。智利即对包含常见慢性病和重病在内的80种疾病治疗予以补贴,将患者OOPS限制在较低比例,在此基础上免费提供费用高昂的治疗药物,极大提高了健康公平性。
目前,OECD国家中仅智利、美国、德国和墨西哥在初级卫生保健领域拥有公共和私人医疗保险并存的医疗保障制度,但在OOPS给各国造成贫困和灾难性卫生支出的当下,智利却成为了应对这一全球性挑战的典范,成功经验值得其他中等收入国家借鉴。当然,智利复杂的医疗保障结构也曾引发一些不利选择,且仍在不断的克服和改进中。具体表现为:(1)健康风险较高的个体倾向于公共医疗保险,较富裕的人则更有可能选择私人医疗保险;(2)“既存健康状况”导致的参保流动性约束表明,医疗保险计划的选择是一个连续性的过程,当前的选择可能会影响未来的决策,若个体正受到或预期将受到不利健康变化的影响,则其可能会“陷入”某一类保险计划当中,从而限制其未来主动做出改变的能力。
5.2 政策建议医疗保障体制改革是公共政策最复杂的领域之一,各国都在努力探寻有效的运行方案。从智利实践来看,双层医疗保障体系有效运行的关键在于提高私人医疗保险的渗透程度,使公私医疗保险之间形成平等合作的伙伴关系,以此提高服务效率和保证健康公平。发展商业健康保险对于建设“健康中国”和有中国特色的多层次混合型医疗保障体系具有重要意义,可受制于我国商业健康保险参与社会保障建设的政策体系不完善、发展空间有限,当前仍然有许多可改进之处。本文认为可以从以下方面进行应对:
5.2.1 提高商业保险在我国医疗保障体系中的参与度以智利经验为指引,在确保基金安全的前提下,建议赋予更多符合资质的商业保险机构经办基本医疗保险的权利,使其能正式参与我国医疗保障事务的运行和管理。[17]此外,建议继续深化我国基本医疗保险经办的社会化改革,就商业保险机构参与经办进行更为具体的规划指导;以协同治理中多元主体平等合作原则为指引,激发商业保险市场在专业服务和风险管理方面的优势,形成多元经办、多方竞争的格局。
5.2.2 统一商业保险参与医疗保障事务经办的规范智利ISAPRE监管局自成立起出台了一系列措施规范私人医疗保险市场运行,已颇有成效。目前我国的政策文件中对于商业保险参与医疗保障事务经办的流程普遍大而化之,没有形成统一规范。[18]因缺乏明确的法律依据,商业保险主体的积极性未能得到充分调动,也衍生出许多潜在的合法性和合规性风险。建议从国家层面给予法律法规和政策支撑,就商业保险主体的准入、协议管理、经办服务费用标准和调整等问题形成统一规范,避免因政策缺位或各地执行标准不一,对商业保险机构的健康发展和人民健康权益的实现构成挑战。
5.2.3 促进商业保险与基本医疗保险良好协同任何复杂体系的有效运行都需要良好的内部协同,对于关系广大人民切身健康福利的医疗保障制度,更需要政府采用良好的政策工具促进二者协同发展,例如扩大商业保险的筹资来源,促进市场对于商业保险的接受和购买;加强对商业保险运行的监管,禁止其基于风险评估设置差异化的保险费率对基本医疗保险参保者进行逆向选择;完善基金运作和基金使用的信息披露制度,确保商业保险运作不会违背社会医疗保险互济共助目标的实现等。
作者声明本文无实际或潜在的利益冲突。
| [1] |
Xie Y, Hu J. An introduction to the China family panel studies (CFPS)[J]. Chin Sociol Rev, 2014, 47: 3-29. |
| [2] |
陈伟.城乡居民医疗保险基金"赤字化"问题研究[D].南昌: 江西农业大学, 2017.
|
| [3] |
Yip W, Fu H, Chen AT, et al. 10 years of health-care reform in China:progress and gaps in Universal Health Coverage[J]. Lancet, 2019, 394(10204): 1192-1204. |
| [4] |
Cheng T C. Measuring the effects of reducing subsidies for private insurance on public expenditure for health care[J]. Journal of health economics, 2014, 33: 159-179. |
| [5] |
Bitran R, Escobar L, Gassibe P. After Chile's Health Reform:Increase in Coverage and Access, Decline in Hospitalization and Death Rates[J]. Health Affairs, 2010, 29(12): 2161-2170. |
| [6] |
Martinez-Gutierrez, María Soledad, Caradon, Cristóbal. Health policy in the concertation era (1990-2010):Reforms the Chilean way[J]. Social Science & Medicine, 2017, 182: 117-126. |
| [7] |
Ossandón J. The Enactment of Private Health Insurance in Chile[EB/OL].[2019-12-25]. https://www.icso.cl/images/Paperss/enactment.pdf
|
| [8] |
Pardo C. Health Care Reform, Adverse Selection and Health Insurance Choice[J]. Journal of Health Economics, 2019, 67: 7. |
| [9] |
Jara J J D L, Bossert T. Chile's health sector reform:lessons from four reform periods[J]. Health Policy, 1995, 32(1-3): 155-166. |
| [10] |
FONASA. Estadísticas Institucionales. Fondo Nacional de Salud[EB/OL]. (2017-04-12)[2019-12-20]. https://www.fonasa.cl/portalfonasa/site/artic/20140607/pags/20140607230746. html
|
| [11] |
Dintrans V, Pablo. Out-of-pocket health expenditure differences in Chile:Insurance performance or selection?[J]. Health Policy, 2017, 122(2): 184-191. |
| [12] |
石光, 韦潇, 汝丽霞. 卫生政策的优先重点:健康和健康不公平的社会决定因素[J]. 卫生经济研究, 2012(5): 35-38. |
| [13] |
Letelier L M, Bedregal P. Health Reform in Chile[J]. The Lancet, 2007, 368(9554): 2197-2198. |
| [14] |
Xu Y, Gao J, Zhou Z, et al. Measurement and explanation of socioeconomic inequality in catastrophic health care expenditure:evidence from the rural areas of Shaanxi Province[J]. BMC Health Services Research, 2015, 15(1): 256. |
| [15] |
Nunez A, Manzano C A, Chi C. Health outcomes, utilization, and equity in Chile:an evolution from 1990 to 2015 and the effects of the last health reform[J]. Public Health, 2020, 178: 38-48. |
| [16] |
Frenz P, Delgado I, Kaufman JS, Harper S. Achieving effective universal health coverage with equity:evidence from Chile[J]. Health Policy Planning, 2014, 29(6): 717-731. |
| [17] |
郑秉文. 商业保险参与多层次社会保障体系的方式、作用与评估——基于一个初步的分析框架[J]. 辽宁大学学报(哲学社会科学版), 2019, 47(6): 1-21. |
| [18] |
霍媛.我国社会医疗保险委托管理模式研究[D].西南交通大学, 2014.
|
(编辑 刘博)





