当前我国的老龄化程度已不容小觑,《2018年民政事业发展统计公报》显示:截至2018年底,全国60周岁及以上老人占总人口比例为17.9%,其中65周岁及以上人口比例为11.9%。相较于年轻人,老年群体可能面临着更高的患病率及更高的死亡风险。随着我国人口老龄化的加剧,如何应对老龄化带来的健康风险、促进健康老龄化成为政府关注的重要战略目标之一。《“健康中国2030”规划纲要》明确提出要“重点解决好老年人、妇女儿童、残疾人等重点人群的健康问题,以提升全民健康水平”。虽然我国医疗保险制度已初步实现了“全民医保”的目标,但医疗保障领域依然呈现出不平衡、不充分的发展态势,制度分割的局面尚未从根本上解决,致使保障健康的制度效应不尽相同。[1]老年人的医保受益水平存在群体性差异[2],而这种差异性的实质就是制度的不公平。老年人是对医疗保障需求较多的群体,能否获得公平的医疗保险待遇对老年群体健康具有重要的影响。以往有研究表明,医疗保险有助于降低其疾病风险担心度[3]、改善老年群体的健康状况[4-6],但鲜有研究探讨医疗保险制度对老年群体死亡风险的影响。本文以老年人的死亡风险为切入点,考察医疗保险制度对老年群体死亡风险的影响,以期丰富有关老年人健康的相关研究,为我国医疗保险改革提供科学依据,从而助推健康老龄化的实现。
1 文献综述医疗保险对个体健康的影响历来为学术界所关注。一方面,有研究发现医疗保险有助于减轻参保者的经济负担[7-8],增进其对医疗服务的利用[9-11],从而改善个体健康[12-13];另一方面,亦有研究得出了相悖的结论,即医疗保险虽然促进了医疗服务的利用,但并未显著改善个体健康[14-15]。此外,还有研究关注到不同医疗保险类型对健康影响的差异性:如有研究表明,新农合不论是在促进医疗服务利用方面或是增进健康方面均明显劣于城镇居民基本医疗保险和城镇职工基本疗保险[16-17],其原因在于:相对于其它两种医疗保险制度而言,新农合在参合人员住院率及费用报销方面显著偏低[18]。那么,医疗保险是否有助于降低全因死亡风险?Hadley与Waidmann基于HRS(Health and retirement study)数据库的研究显示,持续性地处于无医保状态会使55~60岁群体的死亡风险提升约16.3%。[19]Baker等人针对50~61岁群体的研究认为,相较于拥有商业医疗保险者,无医疗保险者死亡风险上升35%。[20]Wilper等人则针对17~64岁群体进行研究,结果发现无医保个体的死亡风险相较于有医保者提高了40%。[21]黄枫等的研究结果也表明,尽管在高龄期可能出现“死亡率逆转”的现象,但享有医疗保险的老年人比无医保的老年人有着更低的死亡风险。[22-24]然而,Kronick基于NHIS(National Health Interview Survey)数据的研究却发现医疗保险对死亡风险影响不显著。[25]
以往研究虽然探讨了医疗保险对个体健康及死亡风险的影响,但还存在着以下问题需要进一步探讨:第一,制度环境与样本选择不同可能会导致研究结果大相径庭;第二,虽然国内相关研究扎根于中国的政策环境,但主要聚焦于是否享有社会医疗保险、公费医疗或是城镇职工医疗保险对老年群体死亡风险的影响;第三,在研究方法上,相关研究以Probit或Logistic等离散选择模型为主。基于上述讨论,本研究采用生存分析的方法探讨如下两个问题:(1)医疗保险对降低老年群体死亡风险是否行之有效?(2)不同类型的医疗保险制度对老年群体死亡风险的影响是否存在着制度性差异和城乡差异?从而既可以在方法上将事件的发生与事件的跨度考虑在内,又可以在内容上考察不同医疗保险制度对老年群体死亡风险的影响及制度间存在的差异。
2 资料与方法 2.1 数据来源本文的实证分析数据源自中国老年健康影响因素跟踪调查(CLHLS)。该数据在2002年后加入了65岁及以上的老年人样本,丰富了样本信息,为老龄问题的研究打下了坚实的基础。鉴于本文的研究目的为探讨医疗保险制度对老年人死亡风险的影响,且城镇居民基本医疗保险在2008年尚在进行试点,因而选取CLHLS中的2011—2014跟踪数据集进行实证分析,共计有9 765个样本。生存分析不仅要求准确记录生存状态,也要求有明确的生存时间,因此失访与缺失随访时间记录的样本不适合进行分析。进行数据清洗后,有效样本数为7 189。
2.2 指标选取基于研究目的,本文将死亡风险作为被解释变量,指的是生存状态及生存时间。生存状态分为死亡与截至观测结束仍然存活两种情况。生存时间则是观测开始日期与死亡日期(或观测结束日期)之间的间隔,以天计算。自变量通过参考以往研究中可能对老年人死亡风险产生影响的因素进行选取,包括社会医疗保险参保情况、性别、婚姻、自评经济地位、居住安排、居住地、孤独感、定期体检行为以及自评健康状况等因素。此外,根据样本所在省份划分为东中西部地区,以控制一些不随时间改变的地区因素。
2.3 模型设定Cox回归模型是使用追踪数据研究死亡风险的常用方法,该模型将风险函数表达为基准风险函数与个体风险函数二者的乘积,其基本形式为:
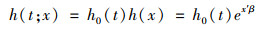
|
其中,h0(t)为基准风险函数,依赖于时间t;h(x)为个体风险函数,依赖于x。从该公式可以看出,Cox回归模型暗含了一个基本假设,在任何时间点上,暴露个体相对非暴露个体,其风险是恒定的,因而该模型不依赖于基准风险的分布。但实际中,某些因素的风险可能发生变化,因而本文首先选择Weibull模型与Gompertz模型进行实证分析,二者并不限制风险恒定。此外,Weibull模型与Gompertz模型属于“非嵌套模型”(non-nested models),因而AIC信息准则可被用于比较模型的拟合优度以选择AIC最小的模型,其定义为:
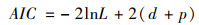
|
其中,lnL为对数似然函数,d为解释变量x的维度,p为概率分布的参数个数。鉴于本研究采用的两个模型在参数或解释变量的数量上保持一致。此时,即可通过对数似然值进行拟合优度的比较。此外,Vaupel等人提出了“脆弱(frailty)”概念以表示个体间存在的“不可观测的异质性(unobserved heterogeneity)”,并且强调这种“脆弱”在生存分析中的重要性,其可能会导致脆弱者先死的结局[26],从而为后续的研究提供了新的研究工具[27]。其模型设置则是引入此“异质性”,具体形式为:

|
其中,v为不可观测的异质性,当v大于1时,则加速事件的发生,而当v小于1时,则减缓事件的发生。本研究假定脆弱性因子的分布为伽马混合分布,计量过程由STATA16.0完成。
3 结果 3.1 基本情况参加新农合的老年人占71.71%,参加城镇居民医保与城镇职工医保的老年人占总体的13.99%,且尚有14.3%的老年人无医保。样本老人的性别分布与城乡分布较为均匀,67.7%的老年人自评经济状况一般,19.06%的老年人处于独居状态,只有30.91%的老年人会定期体检,经常感到孤独的老人较少,约半数的老年人自评健康状况较好(表 1)。
| 表 1 主要变量的描述性统计结果 |
利用Weibull模型与Gompertz模型分别分析医疗保险制度对老年人死亡风险的影响(表 2)。模型1与模型3为不含脆弱因子的模型,模型2与模型4则是纳入了脆弱因子的模型。根据AIC准则,不论是否纳入脆弱因子,相较于Gompertz模型,Weibull模型的对数似然值更大,因而选择Weibull模型更为合适。此外,脆弱因子十分显著意味着纳入脆弱因子进行分析是更好的选择,所以主要以模型2的回归结果分析其系数的意义。
| 表 2 Weibull模型与Gompertz模型回归结果 |
从模型2可以看出,相对于无医保的老人,有医保老人的死亡风险会不同程度地降低。具体而言,新农合,城镇居民基本医保以及城镇职工基本医保分别降低了约20%、25%以及31%的死亡风险。此外,通过对比模型1与模型2的结果,不加入脆弱因子会使得模型低估了约4%的影响程度。在社会结构因素中,男性的死亡风险显著高于女性,有配偶老人的死亡风险显著低于无配偶的老人,而自评经济地位对老年人死亡风险影响并不显著。其原因可能是,自评经济地位可能依赖于老人的参照群体,其参照群体亦可能处于经济状况不佳的状态,因而这些因素客观上对于老人死亡风险难以产生直接的显著影响。
就影响健康的中间变量而言,与人同住老人的死亡风险反而显著地高于独居老人,其原因可能是需要受到照护的老人更可能选择与人同住。居住地对老年人死亡风险并无显著性影响,描述性统计结果显示居住于城市的老年人口与城镇各类医保实际覆盖的人口比例间存有相当大的偏差,这意味着一部分老年人虽居住于城市却并没有实现市民化。此外,越不感到孤独的老人与保持经常体检的老人死亡风险更低,而自评健康状况越差则会显著提升其死亡风险。Weibull模型的形状参数P值为1.390,表示早期死亡例数较少,后期死亡例数较多,反映了死亡风险一开始较低,后来慢慢增大。但脆弱因子的值却为0.852,意味着样本中“不可观测的异质性”反而减缓了死亡事件的发生,这与脆弱者先死亡的预期相违背,因而有必要分年龄组进行异质性分析。
3.3 医疗保险制度对不同年龄组老年人死亡风险的影响上文结果显示,“不可观测的异质性”反而减缓了死亡事件的发生,其与脆弱者先死亡的假设背道而驰,因而有必要将老年人划分为不同年龄组作进一步分析。以80岁为界定标准将65~79岁的老人归为低龄组,其余老人归为高龄组。低龄组与高龄组的Weibull模型回归结果如表 3所示,低龄组中,除了男性老人死亡风险显著高于女性外,个人的健康状况与婚姻状况依旧是显著影响死亡风险的因素。其它因素对于低龄组老年人的死亡风险并未产生显著影响,其原因可能是低龄老年人本身的死亡率处于较低水平,在死亡的1 971个样本中,仅有206个样本属于低龄组。此外,低龄组Weibull模型的形状参数P值为1.565,表明死亡风险亦是早期较低,随后增大。
| 表 3 分年龄组的Weibull模型回归结果 |
对于高龄组的老人,各因素在作用方向上与前文针对全年龄段老年人的回归结果一致。首先,新农合、城镇居民基本医保以及城镇职工基本医保相对于无医保的高龄老人分别降低了约14%、20%以及27%的死亡风险。其次,女性高龄老人与有配偶的高龄老人,其死亡风险显著低于男性与无配偶的高龄老人。自评经济地位对高龄老人的死亡风险无显著影响。最后,孤独感、自评健康与定期体检对高龄老人的死亡风险有着显著影响,具体而言,越不孤独的高龄老人死亡风险越低,无法保持定期体检的高龄老人与其自评健康状况变差会提升死亡风险。此外,高龄组Weibull模型的形状参数P值也大于1,与前文结果一致。而高龄组Weibull模型的脆弱因子值不同于低龄组,仍然低于1并且十分显著,这表明“不可观测的异质性”减缓了死亡事件的发生,可能是随着年龄的增长,“筛选”机制会使得更为健康的老人存活。
4 讨论 4.1 医疗保险制度能够显著降低老年群体死亡风险与以往相关研究的结论相似,本研究结果显示,新农合、城镇居民医疗保险以及城镇职工医疗保险均能够降低老年人的死亡风险,这表明在人口平均预期寿命不断提升的当下,覆盖全民的医疗保障体系能够为实现老年人健康长寿肩负起相应的责任。
4.2 医疗保险对老年群体死亡风险的影响存在制度与城乡差异通过探讨不同类型医疗保险制度对老年群体死亡风险的影响,结果显示,城镇职工医疗保险、城镇居民医疗保险与新农合对老年群体死亡风险的影响程度依次递减,城镇类型的医疗保险在降低老年人死亡风险方面普遍优于农村类型的医疗保险,呈现出制度间与城乡间的差异性。不同于健康的其它维度,如自评健康、生理健康以及心理健康等,全因死亡风险作为测量健康的一种极端形式,展现了各影响因素对生命终点事件的影响,而上述制度间与城乡间的差异可能会导致群体间死亡风险的差异,进而产生新的健康不平等。
4.3 医疗保险制度对不同年龄组老年人死亡风险的影响各异分年龄组的研究发现,医疗保险对高龄组老人死亡风险有显著影响,而对低龄组老人的死亡风险则没有显著影响;并且影响程度仍然依次为:城镇职工医疗保险最高,城镇居民医疗保险次之,新农合最低。此外,鉴于不可观测的异质性可能对干预效应的估计产生干扰,因此本研究通过加入个体层面的脆弱因子解决可能存在的遗漏变量的问题。从结果看,不加入脆弱因子会低估约4%的影响程度,且这种不可观测的异质性减缓了死亡事件的发生。因此,本研究是在控制异质性的前提下得出的各种医疗保险制度对老年人死亡风险的影响。
5 建议根据本文的研究结论,在人口老龄化与健康中国战略的双重背景下,不论是为了促进社会公平正义,还是为了助推我国健康老龄化战略的实现,都有必要进一步改革与完善我国现行的医疗保险制度,推动我国医疗保障制度的高质量发展。
5.1 继续扩大医保覆盖面为了保障人民看病就医的基本权利,使有限的资金能够得到公平合理地利用,我国政府一直致力于医药卫生体制改革,且不断加大对社会保障领域的投入,从而将医疗保障制度向弱势群体延伸,建立起惠及全民的医疗保障体系。但不同于城镇职工医疗保险,针对非从业居民的医保所遵循的是自愿参保原则,这意味着政府需要有意识地引导居民参加相应的医疗保险制度。然而在实践中,缴费负担的同质性与疾病风险的异质性之间的矛盾不可避免地会导致逆向选择问题,但道德风险并不是唯一阻碍全民医保实现的因素。医保制度的分割性亦会使得部分群体生活在医疗保险的夹缝中,在参保与受益等方面遭遇明显的障碍。[28]本研究已证实,医疗保险能够有效地降低老年群体的全因死亡风险,因此,需要扫清既存的制度壁垒,继续扩大医保覆盖面,实现真正的全民医保,以保障人民的生命健康权益。
5.2 加快弥合不同医保制度之间的待遇差距研究表明,虽然不同类型的医疗保险制度均能有效降低老年群体的死亡风险,但其对老年群体死亡风险的影响程度各异;而这种制度间与城乡间的差异可能带来不同受益老年群体间医疗服务的不公平及其健康结果的不平等,因而有必要弥合制度间的待遇差距。然而一味地拉平待遇差距而忽视缴费及筹资方面的跟进,既无益于制度的可持续发展,又可能落入“均等化”的陷阱。鉴于疾病风险虽是个体面对,但是医疗费用却是家庭共担,可考虑以家庭联保的形式将部分参加居民医保的职工家属纳入职工医保的范畴,在提高医保参保强制性、降低道德风险的同时,使得政府能够将更多的补贴运用于农村居民,提升居民医保的筹资及待遇水平,以缩小制度间的待遇差距,从而为制度进一步的统筹合并创造条件。
5.3 推进医疗保险制度一体化随着2016年国务院颁发《关于整合城乡居民基本医疗保险制度的意见》,我国医疗保障体系开始迈入“统筹时代”。虽然统筹后的居民医保在促进医疗服务利用[29]、提高居民健康水平[30]等方面具有积极作用,但随着城乡医保在管理、经办及待遇给付等制度环节出现进一步分化[31],城乡居民医保甚至可能陷入“再碎片化”的悖论[32]。加之城镇职工医保与城乡居民医保的制度差距较大,因而现行医保体系下出现了隐性差距与显性差距并存的境况,这难以满足老年群体公平享有医疗保险的权益。尽管各地区经济发展水平高低有别,但医疗保险的统筹合并却是大势所趋,可以在城乡居民医保整合步入成熟阶段时,在经济发达地区进一步推进城镇职工基本医疗保险与城乡居民基本医疗保险的统筹合并,最终实现根本性的“一体化”改革。
作者声明本文无实际或潜在的利益冲突。
| [1] |
于大川, 吴玉锋, 赵小仕. 社会医疗保险对老年人医疗消费与健康的影响——制度效应评估与作用机制分析[J]. 金融经济学研究, 2019(1): 149-160. |
| [2] |
邹红, 刘亚平. 异质性医疗保险、自费医疗支出与中老年人健康水平[J]. 财经科学, 2016(6): 112-123. |
| [3] |
于长永. 传统保障、医疗保险与农村老年人疾病风险担心度[J]. 中国人口科学, 2018(4): 93-104. |
| [4] |
齐子鹏, 周韵晨, 夏蕾. 我国中老年人群商业健康保险的健康绩效分析——基于中国健康与养老追踪调查(CHARLS)的经验证据[J]. 中国软科学, 2019(1): 31-44. |
| [5] |
刘威, 刘昌平. 社会保险与农村老年健康:参保会提升老年人健康水平吗?——基于多元有序Logistic模型的实证研究[J]. 社会保障研究, 2018(2): 47-53. |
| [6] |
卫龙宝, 毛文琳. 不同筹资渠道的卫生支出对农村中老年居民健康影响的差异——基于CHARLS数据的经验分析[J]. 农业技术经济, 2019(10): 53-63. |
| [7] |
Chua K P, Sommers B D. Changes in health and medical spending among young adults under health reform[J]. JAMA, 2014, 311(23): 2437-2439. |
| [8] |
Mazumder B, Miller S. The effects of the Massachusetts health reform on financial distress[J]. Working Paper Series, 2014, 8(3): 284-313. |
| [9] |
Simon K, Soni A, Cawley J. The impact of health insurance on preventive care and health behaviors:evidence from the first two years of the aca medicaid expansions[J]. Journal of Policy Analysis and Management, 2017, 36(2): 390-417. |
| [10] |
Sommers B D, Blendon R J, Orav E J, et al. Changes in utilization and health among low-income adults after medicaid expansion or expanded private insurance[J]. Jama Internal Medicine, 2016, 176(10): 1501-1509. |
| [11] |
Taubman S L, Allen H L, Wright B J, et al. Medicaid increases emergency-department use:evidence from oregon's health insurance experiment[J]. Science, 2014, 343(6168): 263-268. |
| [12] |
Van D W P J, Zaslavsky A M, Ayanian J Z. Improvements in health status after Massachusetts health care reform[J]. Milbank Quarterly, 2013, 91(4): 663-689. |
| [13] |
Sommers B D, Gunja M Z, Finegold K, et al. Changes in self-reported insurance coverage, access to care, and health under the affordable care act[J]. JAMA, 2015, 314(4): 366-374. |
| [14] |
Ross C E, Mirowsky J. Does Medical Insurance Contribute to Socioeconomic Differentials in Health?[J]. Milbank Quarterly, 2000, 78(2): 291-321. |
| [15] |
King G, Gakidou E, Imai K, et al. Public policy for the poor? A randomised assessment of the mexican universal health insurance programme[J]. The Lancet, 2009, 373(9673): 1447-1454. |
| [16] |
Pan Y, Chen S, Chen M, et al. Disparity in reimbursement for tuberculosis care among different health insurance schemes:evidence from three counties in central China[J]. Infectious Diseases of Poverty, 2016, 5(7): 46-54. |
| [17] |
Liu X, Wong H, Liu K. Outcome-based health equity across different social health insurance schemes for the elderly in China[J]. BMC Health Services Research, 2015, 16(9): 1-12. |
| [18] |
姚奕, 陈仪, 陈聿良. 我国基本医疗保险住院服务受益公平性研究[J]. 中国卫生政策研究, 2017, 10(3): 40-46. |
| [19] |
Hadley J, Waidmann T. Health insurance and health at age 65:implications for medical care spending on new medicare beneficiaries[J]. Health Services Research, 2006, 41(2): 429-451. |
| [20] |
Baker D W, Sudano J J, Durazo-Arvizu R, et al. Health insurance coverage and the risk of decline in overall health and death among the near elderly, 1992-2002[J]. Medical Care, 2006, 44(3): 277-282. |
| [21] |
Wilper A P, Woolhandler S, Lasser K E, et al. American public health association-health insurance and mortality in us adults[J]. American Journal of Public Health, 2009, 99(12): 2289-2295. |
| [22] |
黄枫, 吴纯杰. 中国医疗保险对城镇老年人死亡率的影响[J]. 南开经济研究, 2009(6): 126-137. |
| [23] |
黄枫, 吴纯杰. 城镇不同社会医疗保险待遇人群死亡率交叉现象研究[J]. 人口研究, 2010(1): 95-105. |
| [24] |
黄枫, 甘犁. 过度需求还是有效需求?——城镇老人健康与医疗保险的实证分析[J]. 经济研究, 2010(6): 105-119. |
| [25] |
Kronick R. Health insurance coverage and mortality revisited[J]. Health Services Research, 2009, 44(4): 1211-1231. |
| [26] |
Vaupel J W, Stallard M E. The impact of heterogeneity in individual frailty on the dynamics of mortality[J]. Demography, 1979, 16(3): 439-454. |
| [27] |
Price D L, Manatunga A K. Modelling survival data with a cured fraction using frailty models[J]. Statistics in Medicine, 2001, 20(9-10): 1515-1527. |
| [28] |
骆为祥. 中国成年人医疗保险未参保状况及影响因素研究[J]. 社会保障评论, 2019(1): 104-120. |
| [29] |
马超, 赵广川, 顾海. 城乡医保一体化制度对农村居民就医行为的影响[J]. 统计研究, 2016(4): 78-85. |
| [30] |
常雪, 苏群, 周春芳. 城乡医保统筹对居民健康的影响[J]. 中国人口科学, 2018(6): 103-114. |
| [31] |
田闻笛. 从"碎片化"走向"一体化":中国城乡医疗保险制度改革进路[J]. 河南社会科学, 2019(5): 103-107. |
| [32] |
孙淑云, 郎杰燕. 中国城乡医保"碎片化"建制的路径依赖及其突破之道[J]. 中国行政管理, 2018(10): 73-77. |
(编辑 刘 博)





