2. 国家卫生健康委卫生发展研究中心 北京 100191;
3. 国家卫生健康委国家药物和卫生技术综合评估中心 北京 100191
2. China National Health Development Research Center, Beijing 100191, China;
3. National Center for Drug and Technology Assessment, Beijing 100191, China
2018年底,我国65岁以上老人为1.7亿人。同时随着疾病谱的变化,失能和半失能老人的规模也在不断扩大,目前达到3 500万人,较“十三五”初期增加约500万人。[1]长期来看,我国对长期护理的需求巨大,对此,我国已在15个城市开展长期护理保险试点且将扩大试点范围,截至2019年6月底,享受待遇人数共计42.6万,年人均基金支付9 200多元。[2]如何优化长期护理保险制度是下一阶段重点任务。
支付方式作为长期护理保险制度建设的重要内容。我国试点城市目前单一或混合使用按床日付费、按时间限额付费、按病种付费、按服务次数付费和发放现金补贴5种支付方式。[3]美国长期护理保险开展较早,并且在支付方式方面积累了丰富的经验。因此本文在文献综述的基础上,梳理美国长期护理保险支付方式发展历程,整理和总结美国老年医疗保险对专业护理机构最新实施的支付方式。该支付方式以价值为导向,以真实成本为基础,根据患者特征和需求分组展开支付,以期对我国提供有益借鉴和思考。
本文主要通过检索美国长期护理保险支付方式发展历程与现状的相关文献和报告,主要利用的数据库包括中国知网数据库、万方数据知识服务平台等;外文数据库包括Web of Science、Science Direct等; 同时登陆医疗保险和医疗救助服务中心(CMS)、医疗保险支付顾问委员会(MedPAC)等机构官方网站查询相关报告和数据。
1 美国长期护理体系美国是世界上最早开展长期护理服务和保险的国家之一。[4]经过几十年的发展,形成了相对成熟的长期护理体系,针对不同需求有相应类型的长期护理机构提供服务。同时,形成公共保障、商业保险以及个人的多层次支付体系。
根据提供护理服务专业性从低到高的顺序,长期护理机构可分为以下几类:家庭照料(Home health care)、持续照料退休社区(Continuing care retirement communities, CCRC)、协助生活机构(Assisted living facilities, ALF)和专业护理机构(Skilled nursing facility, SNF)。相较于荷兰、韩国等建立独立长期护理保险制度的国家,美国并未真正建立全民覆盖的强制性长期护理保障制度。[5]但为满足民众对长期护理服务的需求,美国政府一方面通过公共保障计划,即老年医疗保险(Medicare)和医疗救助(Medicaid)为老人和穷人提供部分长期护理服务的财务补助,另一方面也出台相关法规政策积极发展商业保险。目前,主要商业长期护理保险类型有:个人长期护理保险(Individual Policies,IP)、通过雇主购买长期护理保险(Policies from My Employer,PME)、联邦长期护理保险(Federal Long Term Care Insurance Program,FLTCIP)等。[4]
专业护理机构(Skilled nursing facility, SNF)是长期护理服务体系的重要组成部分,是护理专业性最强的长期护理机构类型, 主要是为急性或慢性病患者提供专业医疗护理服务及日常帮助。大约五分之一的患者出院后会转院到专业护理机构,最常见的10大疾病类型包括败血病、关节置换、心力衰竭和休克等。[6]数据显示,全美大约有15 500家通过CMS认证的专业护理机构,共计拥有160万张床位,每年为130万患者提供服务。[6]
美国专业护理机构SNF每年的收入大约为1 430亿美金,其中77%由公共保障计划来支付(14%的收入由Medicare支付,63%由Medicaid来支付)。因此,Medicare和Medicaid是专业护理机构SNF最重要的支付方。[7] 2017年,Medicare向专业护理机构支付284亿美元,其中日给付额中位数480美元,次住院费用中位数18 121美元[8],但只有4%的受益人接受过专业护理服务[9]。因此,为了提高Medicare在专业护理机构花费的效率,CMS对长期护理保险的支付方式不断进行优化,提高支付方式的科学性和精确性,在保证服务质量的同时,控制长期护理费用支出。
2 美国长期护理保险支付方式改革历程及PDPM支付系统 2.1 20世纪90年代前:以服务数量为基础的后付制自1965年开始对专业护理机构进行支付以来,Medicare一直采取后付费(retrospective cost reimbursement)的支付制度。[9]专业护理机构收到的给付主要涉及三大类成本:常规服务成本、辅助服务成本和资本成本。常规服务成本涉及专业护理机构在日常提供的服务,包括医疗护理、生活照料、基本设施和设备的使用;辅助服务成本涉及与患者相关的专业服务,包括治疗、药物和化验;资本成本包括机构前期购买土地、设施设备的成本及利息。Medicare对常规服务的给付是有限额的,但辅助服务的给付没有受到限制[10],导致专业护理机构控费的动力很弱,也导致在20世纪90年代,Medicare支付给专业护理机构的费用增长速度快于其他领域。1989—1996年,Medicare在专业护理机构的花费增加了300%,从28亿美金增加到113亿美金。[8]因此,1997年国会修正《社会保障法案》,要求在1998年7月1日前建立专业护理机构的预付制(skilled nursing facility prospective payment system, SNF PPS)(图 1),并根据地区和病例组的差异调整支付标准。

|
图 1 美国长期护理保险支付方式改革历程 |
CMS在最初由密歇根大学开发的病例分组系统的基础上[11],构建了一个患者分类模型和基于此分组的支付方式——按资源消耗分组(Resource Utilization Groups,RUGs)支付方式。RUGs支付方式是美国Medicare向专业护理机构付费的方式,是将具有相似资源利用特征的患者分到一组,并为每组计算病例组合指数或支付权重,对专业护理机构进行支付,与诊断相关分组法类似(diagnosis related group system, DRGs)。[12]最初的分组系统为RUG-Ⅲ,共有44组;随后在2006年增加9组,称为RUG-53[13];2011年增加至66组,为RUG-Ⅳ支付方式。RUG-Ⅳ分组主要包含三个阶段:首先根据服务类型将患者分为8大类:康复服务附加广范围服务、康复服务、广范围服务、高消耗的针对性特定服务、低消耗的针对性服务、复杂临床服务、行为症状和认知功能问题、身体机能缺失; 再根据日常生活活动能力(Activities of daily living, ADL)量表得分和服务使用情况,如抑郁症情况、恢复性服务等进行第二阶段和第三阶段的分组,最后共计66组。[14-15]每一组都会分配一个病例组合指数(Case-mix index, CMI),再乘以预先设定好的费率,得出Medicare支付该组病人的价格,但最终支付某一机构的价格会根据机构所在地域差异做调整。
尽管RUG-Ⅳ支付方式相较于过去的后付制,在精确度和科学性上有很大的提高,但RUG-Ⅳ支付方式并没有完全实现最初目标——控制医疗费用增长,依然是一种按数量付费,主要基于服务提供时间(分钟)来决定,并没有考虑患者特征和需求。相较于RUG支付方式实施前,专业护理机构的平均住院日并没有下降,同时提供治疗性服务的强度却在增加。[10]可能原因主要有:(1)在RUG-Ⅳ下,Medicare按日向专业护理机构进行支付,而不是对整个住院期进行打包付费,因此削弱了“预付”的特征[10];(2) RUG-Ⅳ支付主要是基于提供给患者康复治疗的分钟数,这容易造成服务提供方诱导患者增加治疗数量或提供无关治疗[10, 16];(3)没有准确地针对非治疗辅助服务(如药品)的付款,存在推诿高非治疗辅助服务成本的患者[17]。因此针对RUG-Ⅳ存在的上述问题,CMS委托第三方探讨更科学的支付方式,并于2019年10月正式实行。
2.3 2019年10月之后:以患者为导向的支付方式 2.3.1 以患者为导向的支付方式以患者为导向的支付系统(Patient Driven Payment Model, PDPM)在2019年10月1日正式施行。PDPM包含5个病例组合调整部分,即物理治疗(physical therapy,PT)、作业治疗(occupational therapy,OT)、言语治疗(speech language,SLP)、护理服务(nursing)、非治疗辅助服务(non-therapy ancillary,NTA)以及1个非病例组合部分,同时PDPM还将每日调整变量(variable per diem, VPD)和地域差异纳入整个治疗费用预测中。前5个病例组成部分是根据患者的具体情况进行分组并根据病例和住院时间差异进行调整,而最后一个非病例组合调整部分,主要是支付食宿部分的费用,因此支付标准是固定的。首先,与病例组合相关的5个部分会基于过往历史数据的测算和各利益相关方审查后,确定每一部分的基本费率和不同分组及其CMI值。其次,对于每个组成部分,会根据劳动成本的地域差异来调整基本付款额,做法是:按日付款额的劳动相关比例——2020年的标准是70.9%乘以专业护理机构的医院工资指数,这一结果再加上非劳动部分。第三,地域差异调整后的每一部分基本费率再根据病例组合进行调整,也就是地域差异调整后的基本费率乘以该分组的CMI值。除此之外,物理治疗、作业治疗、非治疗辅助服务这三部分的付款额还会根据住院天数进行调整。如非治疗辅助服务前3天的付款额是之后剩余天数付款额的3倍,物理治疗、作业治疗前20天的付款额一样,但是之后会逐渐减少;最后,将5个病例组合部分与非病例组合部分的付款费率相加,从而获得每一个患者的每日付款额。支付公式如图 2所示。
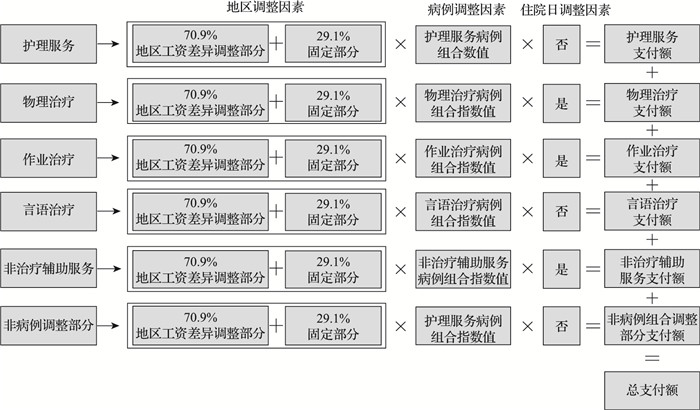
|
图 2 PDPM下每一个护理对象支付金额的确定公式 |
为实现PDPM支付方式的预设效果,CMS还对长期护理供需双方增加了额外的要求。从服务供方来说,CMS要求专业护理机构在患者入院时利用评估工具对患者进行全面评估——最小数据集3.0(Minimum Data Set 3.0, MDS 3.0),是由CMS授权的标准化评估工具,是制定护理计划、确定Medicare支付费率以及评估专业护理机构质量的基础。[18-19]从需方来讲,CMS规定Medicare受益人只有满足以下条件才可以享受Medicare的支付:在急性医院住院3天及以上,可以直接转院到专业护理机构。同时为了防范道德风险,Medicare最多会承担100天的费用,并且从第21天开始,患者需要自付部分医疗费用(co-payment),2019年日自付额为170.50美金。
2.3.2 PDPM支付方式和RUG-Ⅳ的异同点新的PDPM支付方式保留了与RUG-Ⅳ一样的支付单元——按日支付;但其他支付元素做出比较大的调整:(1)病例分组依据不同。RUG-Ⅳ是按照资源利用程度进行分组,也就是治疗的强度和数量;而PDPM则是按照患者的临床特征进行分组,如主要疾病类型及并发症、失能失智状况。(2)组成部分不同。RUG-Ⅳ由治疗服务、护理服务以及非治疗部分(食宿)组成。但不同治疗服务费用的决定因素和变化趋势是不同的;并且过去非辅助治疗是包含在护理服务中,也不能完全反映其成本。[20]因此为了提高支付准确度,PDPM将治疗服务分为物理治疗、作业治疗、言语治疗3个部分,同时将护理和非治疗辅助服务分开,最终确定为5个部分。(3)调整变量不同。RUG-Ⅳ支付制度下,患者分组后,每日支付的费率是一样的。前期测算发现物理治疗和作业治疗的成本在一开始会增加,随后会减少;非治疗辅助服务的成本,由于主要受到药品成本的影响,会在入院时很高,之后会减少;言语治疗的成本从入院到出院都保持在一个稳定的水平。[21]因此考虑到各支付部分不同的费用变化情况,PDPM每日支付的部分会根据住院天数进行变化以此更精确地确定患者在住院期间接受服务的成本变化。计算每个居民每日支付费用的公式如下:

|
(4) 分组步骤不同。在RUG-Ⅳ分组系统中,首先根据服务类型将患者分为8大类, 再根据ADL量表得分和服务使用情况,细分至某一病组;而在PDPM支付系统中,根据每一个组成部分不同的分组标准,患者会在5个方面分别有一个分组和一个病例组合指数值。
2.3.3 PDPM支付系统改革要点相较于RUG-Ⅳ支付方式,PDPM支付方式改革的要点有:(1)PDPM根据患者的个体特征和长期护理需求进行支付,而不是服务利用,从而有助于消除专业护理机构过度护理的经济动机。(2)考虑到一些病情复杂患者的特殊需求,因此建立了单独的非治疗辅助部分,以支付一些高成本的服务,如呼吸机、药物、静脉注射等,减缓长期护理机构对病情复杂患者的推诿,提高专业护理服务的可及性。(3)考虑到各类型护理服务不同的特点,PDPM细分成物理治疗、作业治疗、言语治疗、非治疗辅助服务和护理部分,同时引入可变的按日支付调整,以跟踪患者整个入院期间资源使用的变化,从而提高支付的精确度。(4)根据临床信息对患者进行分组和支付,提高了支付的客观性,同时最大程度地减少服务提供方在确定付款中的作用。[22]
3 PDPM分组操作在PDPM支付方式中,每一个患者会根据自身特征,分别在这5个部分有一个分组,并且每一部分的划分标准是不同的。[23]
3.1 物理治疗和作业治疗的分组治疗服务主要包括物理治疗、作业治疗和语言治疗。[24]物理治疗和作业治疗的分组主要是根据疾病类型和日常生活功能评分进行分组,分为两个步骤:首先,根据专业护理机构入院诊断,将患者进行疾病分类。从临床的角度来看,主要有十大疾病类别,但是从费用支付的角度来看,部分疾病类型在物理治疗和作业治疗的成本是相似的,因此在物理治疗和作业治疗部分,患者将会被分到4个疾病组别之一。PDPM再根据MDS 3.0对患者功能状况进行评估并给出功能状况分数。最终,基于疾病类别和功能状况评分,患者将被分到不同的组别和CMI值。各分组类别及相应的CMI值如表 1所示。
| 表 1 PDPM下物理治疗和作业治疗分组 |
① 原文件为Major Joint Replacement,主要指全髋关节置换和全膝关节置换。
3.2 言语治疗的分组许多研究表明影响言语治疗费用的患者特征与物理治疗、作业治疗不同,且费用变化规律也不同,因此PDPM单独设立了言语治疗支付部分,并根据影响言语治疗成本的患者特征对患者进行分组。首先根据MDS 3.0资料确定患者是否患有急性神经系统疾病、与言语治疗相关的合并症以及认知障碍;其次判断患者是否需要改善食物的物理性状和存在吞咽障碍;最后根据患者存在以上5种特征的数量确定言语治疗部分的分组,共计分为12组,每一组病例组合指数CMI是不同的,范围在0.68~4.19之间(表 2)。
| 表 2 PDPM下言语治疗分组 |
过去关于患者使用护理服务的数据中,是将护理服务和非治疗辅助服务合在一起,因此无法单独确定护理费用的影响因素以及分组,所以PDPM护理部分的分组依据与RUG-Ⅳ中相同。[22]具体来说,就是通过判断患者接受的服务以及个体特征进行分组:(1)是否接受广泛服务:气管切开术和呼吸机以及感染;(2)临床状况:昏迷、败血症、呼吸疗法、放射疗法或透析等严重的医疗状况,肺炎、手术伤口、烧伤等复杂的医疗需求,认知和行为症状、日常生活的协助和监护;(3)是否患有抑郁症;(4)是否需要恢复性护理服务;(5)日常生活功能评分。在护理部分,共计有25个分组,所赋予的CMI值在0.66~4.06范围内。[25]
3.4 非治疗辅助服务在前期测算和研究中发现,非治疗辅助服务成本与患者某些疾病状况和所接受的服务相关,因此CMS确定与非治疗辅助服务成本增加相关的50种疾病和服务。工作人员根据患者的病历资料确定患者是否存在与非治疗辅助服务相关的疾病以及是否接受过相关的服务,并基于此事实计算患者的非治疗辅助服务评分。在PDPM中,非治疗辅助服务合并症评分是对患者合并症进行加权计数的结果,这样就避免使用简单的合并症计数所带来忽略不同合并症之间相对成本差异的弊端,或仅查看成本最高的合并症而忽略具有多种合并症的患者的弊端。为获得该加权计数,PDPM将50种合并症都基于其相对价值分配一定数量的点,介于1~8之间。工作人员确定患者符合条件的所有合并症,将每个合并症的分数相加,确定患者的非治疗辅助服务最后评分,然后根据评分将患者分到不同的非治疗辅助服务病例组中,给予不同的病例组指数,共有6个组别,所赋予的病例组指数分别为:0.72、0.96、1.34、1.85、2.53、3.25。[25]
4 借鉴与启示 4.1 以患者为导向,走向按价值付费2006年哈佛大学教授Michael E. Porter提出“价值医疗”的概念,即以相同或更低的成本取得患者健康效果的最大化。[26]美国长期护理支付方式PDPM改革,就是围绕“价值”展开付费。PDPM在知晓长期护理服务真实成本的基础上,基于患者的实际状况和需求细分患者并付费。对“价值”的追求也是中国新一轮医改的重点,健康中国2030提出要全面推动“以治病为中心”向“以人民健康为中心”转变,这其中有赖于服务支付体系走向按价值付费,推动我国卫生健康事业从服务量驱动转变为价值驱动,使有限的资源发挥最大效用。按价值付费是基于患者需求体验和患者健康结果改善来付费[27],同时,要建立对长期护理服务和服务机构的评价体系和标准,将支付与评价结果挂钩。
4.2 发展统一的长期护理病例信息收集标准,提高数据质量完整和准确的病例信息数据是PDPM科学分组及付费的重要保证。美国于1988年开始研究和开发全国统一的长期护理机构患者信息表,于1991年正式在全国运用,并且会根据长期护理机构业务的发展以及社会人口学特征、疾病谱的变化不断进行调整。最新版本MDS 3.0在2010年正式运用。我国应该参照美国,设计合理完整的病例信息填报表,可以借鉴或改良成熟量表,主要包括患者的人口学特征、患病情况、身体功能、认知状况等信息;强化长期护理机构病例信息书写及上报质量要求,搭建全国统一的信息管理平台,病例信息数据直接上传至统一的数据库[28],为护理方案的制定、长期护理保险给付、长期护理服务质量评估提供可靠的数据基础。
4.3 科学确定病例分组和支付费率,实现长期护理支付方式精细化提高支付方式的精确度是美国此次改革的目标之一,而科学的研究方法是实现改革目标的保障。美国在确定病例分组时运用文献回顾、实地调研、回归分析以及专家访谈等方法确定适合的分组依据——患者的临床特征、认知及功能状况以及对长期护理服务的需求等因素,同时也利用分类树算法(Classification And Regression Tree,CART)进行病例分组。我国可借鉴美国的经验,运用科学研究方法确定分组,同时要基于服务成本确定支付费率,在测算服务成本时,不仅要参考服务机构的定价标准,还要参考工资指数和生活成本指数。在确定费率时,应该充分考虑区域地理因素和住院时间因素,确保服务机构得到合理补偿。
4.4 多方合作,提高长期护理保险治理体系和能力的现代化水平治理是利益相关人长期合作与实现共赢的制度安排与实施过程。[29]长期护理保险支付体系是一项复杂的系统工程,需要长期护理服务利益相关人的合作与共同推进。美国在改革支付方式的过程中,长期护理保险行政主管机构协调引导,负责各方的协调沟通工作;委托第三方就支付方式开展客观科学的研究;引导医生、康复师、护理人员、管理人员以及经济学家等专业人员在确定病例分组和定价模型等关键步骤中发挥作用;同时通过召开听证会、设置意见征集箱等方式,确保利益相关人在地位平等、信息共享的前提下,就最终长期护理保险支付方式达成一致意见。我国在开展长期护理支付方式改革的过程中,要在建立责任主体的基础上,发挥各领域专业人士的作用,保证支付方式确定的科学性和合理性;同时要争取各利益相关人对支付方案的支持,保证支付方式顺利开展。
作者声明本文无实际或潜在的利益冲突。
| [1] |
关博, 朱小玉. 中国长期护理保险制度:试点评估与全面建制[J]. 宏观经济研究, 2019(10): 103-111, 156. |
| [2] |
国家医疗保障局.国家医疗保障局关于政协十三届全国委员会第二次会议第3671号(社会管理275号)提案答复的函[Z]. 2019.
|
| [3] |
于保荣, 姜日进, 张子薇. 长期照护保险的支付体系研究[J]. 卫生经济研究, 2019, 36(10): 11-14, 17. |
| [4] |
荆涛, 杨舒. 美国长期护理保险制度的经验及借鉴[J]. 中国卫生政策研究, 2018, 11(8): 15-21. |
| [5] |
何玉东, 孙湜溪. 美国长期护理保障制度改革及其对我国的启示[J]. 保险研究, 2011(10): 124-129. |
| [6] |
MEDPAC. Skilled nursing facility services[EB/OL].[2019-12-08]. http://www.medpac.gov/docs/default-source/reports/mar19_medpac_ch8_sec.pdf?sfvrsn=0
|
| [7] |
陈玉屏.中美养老机构医养结合服务比较研究[D].北京: 中国中医科学院, 2019. http://cdmd.cnki.com.cn/Article/CDMD-84502-1019240670.htm
|
| [8] |
Medicare Payment Advisory Commission. Report to the Congress: Medicare Payment Policy[R]. Washington, D C: Medicare Payment Advisory Commission, 2019.
|
| [9] |
Konetzka R T, Yi D, Norton E C, et al. Effects of Medicare payment changes on nursing home staffing and deficiencies[J]. Health services research, 2004, 39(3): 463-488. |
| [10] |
Grabowski D C, Afendulis C C, Mcguire T G. Medicare prospective payment and the volume and intensity of skilled nursing facility services[J]. J Health Econ, 2011, 30(4): 675-684. |
| [11] |
Fries B E, Schneider D P, Foley W J, et al. Refining a Case-mix Measure for Nursing-homes-Resource Utilization Groups (RUG-Ⅲ)[J]. Med Care, 1994, 32(7): 668-685. |
| [12] |
吴伟旋, 向前. 三种病例组合系统的比较研究[J]. 卫生经济研究, 2017(9): 21-24. |
| [13] |
Acumen L. SNF Therapy Payment Models Base Year Final Summary Report[M]. 2014.
|
| [14] |
邓述华, 尚少梅, 金晓燕, 等. 结合资源利用分组的护理院护理服务内容研究[J]. 中国护理管理, 2012, 12(9): 28-31. |
| [15] |
赵斌, 陈曼莉. 美国Medicare和Medicaid对长期护理服务的付费方式及对我国的启示[J]. 中国卫生政策研究, 2018, 11(8): 22-28. |
| [16] |
Wodchis W P. Physical rehabilitation following medicare prospective payment for skilled nursing facilities[J]. Health Services Research, 2004, 39(5): 1299-1318. |
| [17] |
Liu K B, Garrett S, Long S, et al. Final report to CMS: Options for improving Medicare payment for skilled nursing facilities[R]. Washington, D C: Urban Institute, 2007.
|
| [18] |
Thomas K S, Dosa D, Wysocki A, et al. The Minimum Data Set 3.0 Cognitive Function Scale[J]. Med Care, 2017, 55(9): E68-E72. |
| [19] |
胡琳琳, 王懿范, 杨丽, 等. 美国急性后期医疗服务改革及对我国的启示[J]. 中国社会医学杂志, 2019, 36(4): 337-341. |
| [20] |
Carol C, Bowen G, Doug W. The need to reform Medicare's payments to skilled nursing facilities is as strong as ever[R]. Washington, D C: Medicare Payment Advisory Commission, Urban Institute, 2015.
|
| [21] |
Acumen. Skilled Nursing Facility Payment Models Technical Expert Panel Summary Report[R]. Burlingame: Acumen, 2016.
|
| [22] |
Acumen L. Skilled Nursing Facilities Patient-Driven Payment Model Technical Report[R]. Burlingame: Acumen, 2018.
|
| [23] |
CMS. Patient Driven Payment Model[EB/OL].(2018-10-31)[2019-12-13]. https://www.cms.gov/Medicare/Medicare-Fee-for-Service-Payment/SNFPPS/Downloads/MLN_CalL_PDPM_Presentation_508.pdf.
|
| [24] |
励建安. 康复医学[M]. 2版. 北京: 科学出版社, 2008.
|
| [25] |
CMS. Patient Driven Payment Model[EB/OL].(2020-3-31)[2020-04-15]. https://www.cms.gov/Medicare/Medicare-Fee-for-Service-Payment/SNFPPS/PDPM
|
| [26] |
Michael E, Porter E O T. Redefining Health Care:Creating Value-based Competition on Results[M]. Boston: Harvard Business Press, 2006.
|
| [27] |
金春林, 王海银, 孙辉, 等. 价值医疗的概念、实践及其实现路径[J]. 卫生经济研究, 2019, 36(2): 6-8. |
| [28] |
彭颖, 金春林, 王贺男. 美国DRG付费制度改革经验及启示[J]. 中国卫生经济, 2018, 37(7): 93-96. |
| [29] |
杨燕绥, 邱晶青. 医疗定价机制的医保综合治理研究[J]. 中国医疗保险, 2018(7): 13-15. |
(编辑 赵晓娟)





