作为实施国民健康保险“单一支付方”(single payer)制度的典型卫生体系,加拿大政府卫生部门对医疗卫生服务的资源配置有很强的约束力。近年来,在这一制度特色基础之上,加拿大开展了一系列强化基层卫生服务的改革,取得了一定成效,成为其近期医改中最大的亮点。本文结合文献综述和现场调查探讨加拿大近年改革的内在逻辑及其对我国的启示。
1 改革背景加拿大于1972年建立了基于政府税收的国民健康保险(National Health Insurance),并于1984年通过《加拿大卫生法》奠定了公共管理、综合全面、普遍、可及、可携带的五大原则。根据公共管理原则,政府是经费筹集的责任主体,联邦和各省分担经费责任。2018年政府筹资占卫生总费用比例为71.4%[1], 且占医院和医生服务收入的90%。加拿大联邦政府主要负责国民健康保险法律和政策的制订,以及监督和宏观指导。省级政府卫生部门在全国统一的法律框架下负责管理经费和购买服务(包括支付制度设计和价格谈判等)。[2]加拿大的医生诊所主要为私立,医院既有公立也有私立。然而,由于国家健康保险基于对公益性的强调,规定了接受医保的医院不能营利,大部分医院都是非营利性医院。这样的单一支付方形成的“独买垄断”,赋予了加拿大政府在资源配置上的强大影响力。不仅如此,卫生部门还严格控制招生名额以及各个医院的岗位配置。同时,对患者而言,尽管医疗服务费用几乎全部由国家健康保险覆盖,但是药品费用自付占比较大。除了在医院可以获得免费的处方药以外,各省和地区均有自己的药物计划和不同级别的承保范围,而不被包括在计划内的处方药则需要通过公共和私人保险计划以及患者自付费的组合方式进行支付。[3] 2014年加拿大家庭自费购买处方药的总额大约为65亿加元,占处方药总支出的22%。[4]
尽管有较强的资源配置权,加拿大国民健康保险的持续性却面临着长期的压力。老龄化加重导致卫生服务需求不断上升,此外还持续面临扩大对药费覆盖的压力,又导致更多的经费需求。面对超支压力,曾有几轮关于通过市场化开拓收入来源的改革设想,但都因国民对公益性的价值认同和联邦制的分权结构等因素的制约而无法推进。面对费用上涨的压力和收入的局限,控制成本成为加拿大改革的长期主题。由于本国医生团体有较强的集体议价能力,邻邦美国医生的高工资又从外部形成了一定的压力,加拿大医生工资发展水平多年来并没有明显的改变。
在此背景下,政府采用了通过减少医学院招生和培训名额,进而从根源上减少支出的办法。其实,20世纪70年代,加拿大人均医生数在发达国家中处于领先地位。80年代开始,政府内部出现了关于医生人数过剩的讨论。1991年,Barer-Stoddart报告发布,提出精英化和本土化的建议,将医学院招生规模减少10%、将省资助的毕业后培训岗位数减少10%。[5]1992年,报告建议获政府采用,但随着医学生培养数量下降,医疗服务可及性问题不断凸显。这一时期,等候时间延长开始受到社会的广泛诟病,成为卫生改革亟待解决的问题。时至今日,可及性仍然是加拿大卫生体系面对的主要挑战之一。2018年OECD数据显示,加拿大千人医生数仅有2.8[6],在主要发达国家排名中仅优于美国(2.6)。
在资源持续约束、人口结构与疾病谱转型的共同作用下,医疗卫生的服务重心和资源配置重心都迫切需要从医院的专科医疗转向基层卫生。近年来加拿大在强化基层卫生方面取得了一些成就,主要可归为以下相互关联的三大方面。
2 基层卫生人才队伍发展在支出有限的约束下,面对卫生体系的可及性问题,加拿大特别重视基层卫生人才队伍的发展。2016年,麦吉尔大学40%的医学毕业生选择从事家庭医学专业。[7]同年,家庭医生占加拿大医生总数的50.6%,各省的家庭医生人数约占医生总人数的一半,在部分地广人稀的地区更是达到了87%。[8]这些进展主要得益于学科地位、招生和培养方案、职业发展政策等几方面相互匹配的发展。
2.1 建立家庭医学的学科地位与权威性顶尖的医学院意识到全科医学发展的重要性,及早投入建设全科医学学科,发挥了重要的引领作用。例如,麦吉尔大学20世纪70年代即建立了家庭医学系并启动了家庭医学住院医师培训。2007年,加拿大医学院校联合会发起了“加拿大未来医学教育项目”(The Future of Medical Education in Canada,FMEC)培养计划,其中强调必须解决医学院校课程设置中对全科以及家庭医学学科隐含的歧视,更加突出全科而非专科教学内容、提高家庭医生在学校和医学专业团体中的代表性、消除家庭医生参与医学教育的障碍。[9]这些措施使得家庭医学这一学科在学术团体、政策和社会中的影响力和权威性日益提升。
2.2 应对就业需要调整招生和培养方案全科医学在招生方面向缺少医生的农村和偏远地区倾斜,优先招收医疗资源相对匮乏、医疗服务较薄弱的地区的生源,使学生毕业后更倾向也更有准备留在相应地区工作。此外,全科医学教育不再采用将大型教学医院为中心的培养方案,而是转为主要在全科医学诊所的现场进行,使培养过程尽量与全科实践接轨。另外,保证医学生尽早接触全科医学见习实习,吸引更多医学生从事全科医学。同时,培养方案中允许部分家庭医生同时选择完成部分专科(急救医学、妇产科等)的培训,从而吸引了一部分对专科和全科医学兼具兴趣的生源。
2.3 提供职业发展支持和保障政府充分发挥单一付费体系的优势,统筹卫生经费的空间配置,保证了毕业后的全科医生能够得到相应的职位,同时也为在偏远地区工作的医生提供额外工资补贴和年度奖金。家庭医生平均收入是全国收入最高的5%人口的平均收入水平的1.41倍。[10]尽管专科医生收入仍然略高于家庭医生[11],但家庭医生执业工作时间相对稳定,较少加班和夜班,而且能够接触到更丰富的病例。此外,各医学院对毕业后的全科医生开放学术兼职岗位,使其能够参与教学科研,通过作为家庭医学学术圈活跃的成员而得到学术上的成长。家庭医学和农村医学专业团体也组织协助解决农村家庭医生在执业中遇到的困难。[12]
3 基层医疗机构组织变革人才发展为组织改革创造了条件。在此基础上,基层医疗机构组织结构的发展成为加拿大卫生体系最突出的组织变革。基层医疗机构的组织变革更为人才的进一步发展创造需求。
3.1 建立家庭医学联合诊所(Family Medicine Group)又译作家庭医学集团2000年,魁北克省政府健康与社会服务研究委员会提出了家庭医学联合诊所这一运营管理模式,以应对医疗卫生服务碎片化、正常工作时间之外看病难、急诊患者拥挤、民众对医疗卫生体系信息和满意度低等问题。[13]家庭医学联合诊所主要是由医生、执业护师(Nurse Practitioner)、护士、社会工作者、营养师、药剂师等多学科人员组成的团队,为居民提供免费的一线医疗卫生服务。通常一个家庭医学联合诊所会有6~12个全职等值(Full Time Equivalent)医生,平均每位家庭医生负责1 000~2 200名签约居民。[14]据2014年的数据显示,魁北克全省共有258个家庭医学联合诊所,涵盖了60%的全科医生以及41%的患者。[14]类似的组织变革也在加拿大其他省份如安大略省实行。
家庭医学联合诊所发挥了管理者的自主性,通过规模扩大、管理水平的提升,改善了对家庭医学执业环境的支持,并延伸了基层医疗机构的功能。家庭医学联合诊所是类似公司化的、扩大了规模的小型综合诊所。带领每一个家庭医学联合诊所的管理医生每周则可以得到300加币的奖金。[13]管理者能够发挥自主权,建立多学科的医务人员专业队伍,并利用规模扩大带来管理空间的扩大,提高人力资源和其他资源的使用效率。比如,自由支配富余的资金去购买所需的仪器、器材等,在更短时间内为患者提供和医院同等质量的服务。[15]医生能够以雇员的形式参与到家庭医学联合诊所中,免去了临床业务之外的许多行政管理事务。护士、技术、工勤等人员也能更有效地共享,并分担一些原先由医生承担的功能(如护士可以更多分担疾病控制与预防和健康教育的工作[16])。因此,家庭医学团队对年轻的医生特别有吸引力。
3.2 建立复合式的支付方式出于保护/促进医生出诊积极性的考虑,加拿大延续了“按项目付费”(其主体为按诊次付费)为主的支付方式。同时,通过一定比例的按人头付费,每注册一位患者也会得到奖金,而注册5岁以下75岁以上的弱势患者群体则有额外的奖金。患者签约家庭医学联合诊所,联合诊所每年可以得到额外的签约费。签约的患者会得到更为稳定的团队服务,大大提高效率。由于签约覆盖面有限,未签约患者也可以直接到门诊就诊,但需要在现场排队。
3.3 在组建家庭医学联合诊所的基础上,社会工作融入基层卫生服务组织一些地方的家庭医学联合诊所还为社会工作者设立了专门的工作室,帮助及时发现和干预健康相关社会问题(如家庭暴力、药物依赖等),超越卫生部门的局限实现“关口前移”。
初步研究发现,注册了家庭医学联合诊所的患者的临床结果得到了改善。家庭医学联合诊所的患者患高血压、糖尿病、充血性心力衰竭的可能性更小。[16]同时,在大龄与患有慢性病的弱势病患群体中发现医院急诊科的使用率也显著降低了,尽管住院服务利用情况还没有显著变化。[17]
4 基层卫生强化的配套措施加拿大基层卫生能够取得显著进展,离不开一些关键的配套措施,从而保证了医院与基层卫生的联动发展。
4.1 采用总额预算控制下的医院需求管理医保部门有效利用对医院收入来源的掌控,开展需求管理。医保对医院实施总额预算,医院并没有膨胀的动因。为避免总额预算促使医院推诿高费用、疑难病症患者,选取常见病、小病患者,医保采用了“足迹管理法”。医保部门监测医院接诊患者的复杂程度(即所谓“足迹”),以此评价医保经费的使用效率。若所接诊患者复杂程度低于目标,医保会通过扣减支付总额对医院进行惩罚。相应措施促进了医院内部管理的精细化,一些医院设立了床位管理部门,并采用床位管理技术。
4.2 促进基层医疗机构与医院服务同质化加拿大积极建设独立的第三方检查机构,一些家庭医学联合诊所与影像中心设在同座楼中。这使得大量原先在医院技术支撑下才能完成的医疗服务能够在基层得到同质化实现。同时接诊同样一名患者,家庭医生在医院和社区所得到的费用补偿相似,而在基层成本要显著降低,使得社区诊所的工作对家庭医生而言更有吸引力,激励了家庭医生流向基层,也降低了政府的支出(年人均支出减少17加币)。[14]
4.3 建设互通的信息系统促进专科与全科相互信任与支持的良性循环。卫生部门积极搭建医院和家庭医学联合诊所之间互通的信息系统,提高转诊的精准度。随着家庭医生取代门诊专科医生成为接诊患者的一线医生,家庭医生作为同行的价值不断展示出来。相比于专科医生转诊时所提供的有限信息,家庭医生对患者病史及其家庭有更深入全面的了解。他们通过家庭医学联合诊所广泛应用的电子病历向专科医生分享转诊患者的相关情况,使得专科医生可以在短时间内获得高质量的有效信息,打通了全科和专科医疗服务的电子病历系统,也使得相互间的转诊更加精准,并减少了患者等待时间。[18]通过家庭医生的纽带作用,专科医生可以更快速、全面地洞察患者的健康状况,更高效地提供针对性治疗,使家庭医生的服务赢得了专科医生的尊重和认可,全科与专科进入良性互动的双赢发展。
5 讨论与启示 5.1 讨论加拿大发挥了单一支付方等制度基础的优势,采取了一系列基层卫生强化的核心措施和配套措施,实现基层卫生强化的实践值得我国参考(图 1)。首先,卫生部门是单一支付方制度主体,且统管医学教育的体制,使得政府对家庭医学专业招生、教育、就业和职业发展能够进行有效规划,使得家庭医学学科的兴起能够转化为人才队伍的快速和持续发展。人才队伍发展又得到了组织变革的进一步支撑。其次,医院需求管理为基层卫生发展留下了空间,第三方检查机构等促进基层医疗机构与医院服务同质化的改革,互通的信息系统建设促进了医院和基层之间的分工协作。基层卫生发展又进一步促进了医院明确自身发展定位。两类机构的发展进入良性循环。
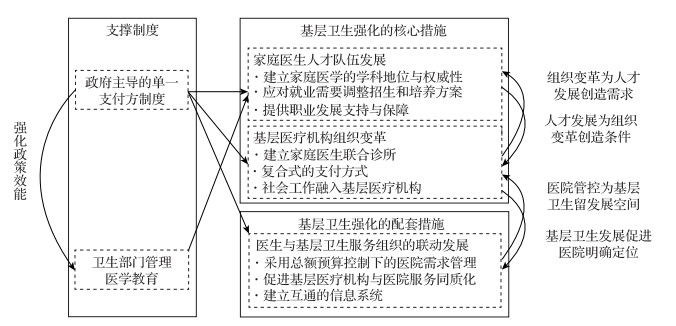
|
图 1 加拿大单一支付方制度下的基层卫生强化机制图 |
打通基本医保、基本公共卫生、财政投入三大来源的公共投入的使用和评价,采取按签约人数、人口结构和健康结果绩效支付与按服务量支付相结合的复合式支付方式,激励医务人员在保持诊疗积极性的同时更关注患者的健康状况和服务体验的改进,推动基层医疗与公共卫生的深度融合。
5.2.2 建立医疗保障、卫生服务、医学教育的政策协调体制机制,发挥单一购买者效能,推动基层卫生实质性强化的关键基层卫生强化是相当复杂的系统工程,需要相互匹配的政策。基层卫生根本性的强化离不开学科建设和人才培养的改革,但人才队伍的可持续性发展取决于基层筹资问题的解决和基层医疗机构的不断发展,这离不开医院的需求管控等方面的保障医院与基层良性发展的措施。鉴于政策的复杂性,需要建立与之相应的整合型治理体系与治理过程,自上而下的机构改革和自下而上的地方试点探索都是必须的。
5.2.3 提升居民和医务人员对基层医生的信任是重要的前提,“一专多能”的全科医学实践和培养轨道值得尝试我国全科医生培养已开展多年,但顶尖医学院毕业的全科医生很少愿意到基层工作,医院的专科医生转行从事基层全科的寥寥无几,民众也形成了只认专科专家的就医习惯。整合型卫生体系所需的高水平全科医生规模发展面临巨大瓶颈。从现实出发,可以考虑鼓励建设“一专多能”的全科医学实践和培养轨道,探索基层全科和专科双轨的职业模式。应借用经济杠杆,用更高的医保支付比例和薪酬促使医生更积极地在基层提供与医院同等质量的服务,使得执业模式的变化能够落地并实现常态化。
5.2.4 推动基层卫生与基层社区服务的整合建立基层医疗机构与社区居委会及功能社区(学校、幼儿园、养老院、大型企业等)综合服务的协作机制。包括:(1)信息共享:共享社区的健康风险因素,尤其包括行为因素和社会决定因素;(2)联合服务与资源规划,从社区卫生服务经费中提取一定比例,用于与社区居委会、民政部门共同规划共同辖区内的健康相关服务;(3)在基层医疗机构中探索建立社区联合健康服务工作室,促进老年人等弱势群体的服务协调和衔接;(4)将社区居民健康状况和危险因素情况纳入社区居委会的考核指标。
5.2.5 推动医院与基层卫生组织的联动发展采用总额预算控制下的医院需求管理,通过发展第三方检查机构等措施促进基层卫生与医院服务的同质化,建立互联互通的信息系统,提高服务的连续性和协调性。
致谢
感谢麦吉尔大学医学院Howard Bergman教授、Rachel Simmons女士和翟书一女士等在现场调查和资料收集中给予的大力支持。
作者声明本文无实际或潜在的利益冲突。
| [1] |
OECD Data. Revenues of health care financing schemes[EB/OL].[2020-06-02]. https://stats.oecd.org/Index.aspx?DataSetCode=SHA_FS%0D
|
| [2] |
Davis J B. Cost containment mechanisms in Canada[J]. Croat Med J, 1999, 40(2): 287-293. |
| [3] |
Law M, Cheng L, Kolhatkar A. The consequences of patient charges for prescription drugs in Canada:a cross-sectional survey[J]. C Open, 2018, 6(1): 63-70. DOI:10.9778/cmajo.20180008 |
| [4] |
Canadian Institute for Health Information. National health expenditure trends, 1975 to 2016[R]. Ottawa, 2016.
|
| [5] |
Esmail N. Canada's Physician Supply. Fraser Forum.[EB/OL].[2020-06-02]. https://www.fraserinstitute.org/sites/default/files/canadas-physician-supply-csr-winter-2016.pdf
|
| [6] |
OECD Data. Doctors (Indicator)[EB/OL].[2020-06-02]. https://data.oecd.org/healthres/doctors.htm
|
| [7] |
Bergman H. Family Medicine: An academic and clinical discipline at the heart of Canadian healthcare[D]. Montreal: McGill University, 2018.
|
| [8] |
Canadian Institute for Health Information. Physicians in Canada, 2016: Summary Report[R]. Ottawa, 2017.
|
| [9] |
AFMC. The Future of Medical Education in Canada (FMEC): a collective vision for MD education[EB/OL].[2020-06-02]. https://www.afmc.ca/sites/default/files/pdf/2010-FMEC-MD_EN.pdf
|
| [10] |
Cutler D. The Quality Care[M]. 1st ed. University of California Press, 2014.
|
| [11] |
OECD Health Statistics. Renumeration of doctors (general practitioners and specialists)[R]. 2015.
|
| [12] |
Strasser R P, Lanphear J H, McCready WG. Canada's New Medical School:The Northern Ontario School of Medicine:Social Accountability through Distributed Community Engaged Learning[J]. Acad Med, 2009, 84(10): 1460-1464. |
| [13] |
Pomey M-P, Martin E, Forest P-G. Quebec's Family Medicine Groups:Innovation and Compromise in the Reform of Front-Line Care[J]. Can Polit Sci Rev, 2009, 3(4): 31-46. |
| [14] |
Strumpf E, Ammi M, Diop M. The impact of team-based primary care on health care servicesutilization and costs:Quebec's family medicine groups[J]. J Health Econ, 2017(55): 76-94. |
| [15] |
Peking University China Center for Health Development Studies. Interview transcript on topic of Family Medicine Groups[R]. Montreal, 2019.
|
| [16] |
Coyle N, Strumpf E, Fiset-Laniel J, et al. Characteristics of physicians and patients who join team-based primary care practices; Evidence from Quebec's Family Medicine Groups[J]. Health Policy (New York), 2014, 116(2~3): 264-272. |
| [17] |
Carter R, Riverin B, Levesque J F, et al. The impact of primary care reform on health system performance in Canada:A systematic review[J]. BMC Health Serv Res, 2016, 16(1): 324. DOI:10.1186/s12913-016-1571-7 |
| [18] |
Breton M, Pineault R. Reforming healthcare systems on a locally integrated basis: is there a potential for increasing collaborations in primary healthcare? BMC Health Serv Res[EB/OL].[2020-06-02]. http://www.biomedcentral.com/1472-6963/13/262
|
(编辑 薛 云)





