健康不仅是基本的人权,也是提供起点公平的重要保障。[1]灾难性卫生支出是衡量健康公平性的重要指标,当家庭的自费医疗支出占家庭非生存性支出比例超过界定标准,就认为发生了灾难性卫生支出,世界卫生组织WHO将该标准界定为40%,得到了学术界广泛认可。[2]党的十八大以来,我国强力推动精准扶贫政策,推进健康扶贫工程,全面阻断贫困代际传递,打破贫病交加恶性循环。然而,脱贫人口与边缘人口仍存在因病致贫、因病返贫风险,制约国家的和谐发展。
目前,学界主要围绕农村家庭灾难性卫生支出差异与影响因素展开了相关研究。一是关于农村家庭灾难性卫生支出发生率的研究。杨红燕等利用中国家庭动态跟踪调查数据分析发现,灾难性卫生支出风险具有“亲贫”效应,农村家庭的发生率为25.6%。[3]王钦池基于实证分析发现,贫困家庭的医疗卫生支出占家庭消费比重明显高于非贫困家庭,医疗负担较重导致灾难性卫生支出发生率也更高。[4]马敬东基于西部地区两个国家级贫困县(区)的抽样调查数据发现,农村贫困家庭成员有着较高的健康需要并且被满足的程度较低,其两周患病率和慢性病患病率均显著性高于非贫困家庭成员,但患病者治疗的比例却相对较低,贫困家庭中灾难性卫生支出发生率显著高于非贫困家庭。[5]二是关于灾难性卫生支出的影响因素研究,包括制度、家庭和健康层面。制度因素包括职工医保、新农合、城乡居民医保在内的基本医疗保险制度和大病保险。[6]参加大病保险对降低家庭灾难性卫生支出具有显著正向影响,未参加大病保险的家庭灾难性卫生支出发生率高达50.08%。[7]家庭因素包括家庭规模、家庭经济收入状况、家中是否有5岁以下的儿童、65岁及以上老人[8]及户主受教育程度[9]。家庭规模较小、收入水平较低、有5岁以下儿童、65岁以上老人的农民工家庭的家庭灾难性卫生支出风险更高。[10]健康因素包括家中是否有残疾人、是否有人患有慢性病。农村老年慢性病家庭的灾难性卫生支出风险发生概率高达30.58%,不仅高于城市老年慢性病家庭,也远高于老年非慢性病家庭。[11]
综上所述,现有研究集中探讨了我国农村家庭的灾难性卫生支出风险及影响因素,为本文研究提供了一定基础,但仍缺乏对农村贫困家庭灾难性卫生支出风险的测度及充分探讨。本文拟通过全国性数据分析农村贫困家庭灾难性卫生支出风险及影响因素,为今后建立健康扶贫长效机制提供科学合理的依据。
1 研究设计 1.1 灾难性卫生支出及强度的测量基于WHO计算标准,当家庭的自费医疗支出(out-of-pocket health payments, OOP)占家庭的可支付能力(capacity to pay,CTP)比例超过40%时,就认为发生了灾难性卫生支出[2],具体计算公式如下:
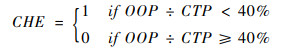
|
(1) |
为进一步衡量家庭卫生支出对家庭生活水平的影响程度,本文使用家庭卫生支出占家庭可支付能力的比值与40%的距离来测量灾难性卫生支出的平均强度(Intensity),具体计算公式如下:
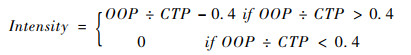
|
(2) |
当家庭消费总支出TE减去家庭医疗支出OOP后,若低于或等于家庭生存支出SE时,则认为家庭因为卫生支出导致家庭主要开支不足以或刚好维持家庭基本生存性支出,即发生因病致贫(Poor),具体计算公式如下:

|
(3) |
本文在已有研究的基础上,从家庭、健康、制度和地区三个层面研究我国农村贫困家庭灾难性卫生支出风险的影响因素,并提出如下研究假设。
1.2.1 家庭因素家庭是分散疾病费用损失风险的经济单位,家庭特征会影响灾难性卫生支出发生的风险。家庭规模越大,人口数量越多,越易降低灾难性卫生支出发生率。[5]而且,灾难性卫生支出风险具有“亲贫”效应[12-13],收入越低的农村家庭越容易遭受大病风险的冲击[14]。儿童和老人作为经常受疾病困扰的弱势群体,很有可能造成较大的医疗费用负担,从而面临高灾难性卫生支出风险。有5岁以下儿童、65岁以上老年人的家庭灾难性卫生支出风险更高。[9-10]此外,被访者的受教育背景和工作类型也会影响家庭的灾难性卫生支出发生的风险。[7]同时,已有研究表明,是否有工作和固定的收入来源也会在一定程度上影响家庭灾难性卫生支出的风险。[8]因此,本文综合上述讨论,提出下述假设。
H1:家庭规模对农村贫困家庭灾难性卫生支出风险具有负向显著作用。
H2:家庭人均收入水平对农村贫困家庭灾难性卫生支出风险具有负向显著作用。
H3:有5岁以下儿童的农村贫困家庭的灾难性卫生支出风险显著更高。
H4:有65岁以上老人的农村贫困家庭的灾难性卫生支出风险显著更高。
H5:被访者受教育水平对农村贫困家庭灾难性卫生支出具有负向显著作用。
H6:被访者有工作的农村贫困家庭灾难性卫生支出风险显著高于无工作的家庭,被访者从事农业工作的家庭灾难性卫生支出风险显著高于从事非农工作的家庭。
1.2.2 健康因素截至2018年,我国有1 500万以上残疾人生活在国家级贫困线以下,占贫困人口总数的12%以上,较高的医疗卫生支出给广大残疾人家庭造成了沉重负担和更高的家庭灾难性卫生支出风险。[15]此外,第五次全国卫生服务调查结果显示,由慢性病造成的疾病负担已占患者总疾病负担的70%以上。国际研究表明,有慢性病患者的家庭灾难性卫生支出风险发生概率为4.6%,不仅高于平均水平3.5%,也远高于没有慢性病患者(0.3%)。[16]基于此,本文提出下述假设。
H7:有残疾患者的农村贫困家庭灾难性卫生支出风险显著更高。
H8:有慢性病患者的农村贫困家庭灾难性卫生支出风险显著更高。
1.2.3 制度与地区因素诸多研究表明,基本医疗保障体系的完善使农村家庭的医疗费用负担得到了缓解。[9]伴随着医保覆盖面不断扩大,绝大部分农村居民均参加了城乡居民医疗保险。因此,为了控制基本医疗保险制度对灾难性卫生支出的影响,同时兼顾地区效应,本文采用各地区(省份、自治区、直辖市)居民医保的人均保障水平(居民医保人均筹资水平占人均医疗卫生支出的比重)作为制度与地区的变量,并提出如下假设。
H9:居民医保人均保障水平较低地区的农村贫困家庭灾难性卫生支出发生风险显著更高。
1.3 变量观测 1.3.1 因变量本研究的因变量是“农村贫困家庭是否发生了灾难性卫生支出”,变量赋值为“是=1,否=0”,并基于WHO计算标准[2],设定灾难性卫生支出标准为40%。
1.3.2 自变量参考已有研究成果,本文选取了家庭特征、健康特征及制度特征3个方面的变量。具体包括:家庭规模、人均收入、是否有5岁以下儿童、65岁以上老人、被访者受教育水平、被访者工作类型、家庭是否有残疾患者、慢性病患者、各地区居民医保的人均保障水平。具体变量及其赋值见表 1。
| 表 1 变量赋值及描述性分析(n=3 408) |
本研究将各地区居民医保的人均保障水平作为控制变量,并根据省份分布设置为若干个虚拟变量,以控制制度与区域层面可能对灾难性卫生支出的影响。
2 数据来源与研究方法 2.1 数据来源本文数据来源于2018年中国健康与养老追踪调查(CHARLS),该数据调查了全国28个省(自治区、直辖市)的150个县(区)、450个社区(村)。2018年该数据样本共包含农村家庭数量8 252户,基于灾难性卫生支出测算的需求,清理了关键变量缺失样本后为7 661户,以2018年中国农村平均低保贫困线(4 833.4元/人/年)为划分标准,最终获得农村贫困家庭数量为3 408户,非贫困家庭4 253户。
2.2 研究方法本研究因变量为“是否发生灾难性卫生支出(Che)”、“灾难性卫生支出平均强度(Intensity)”,分别采用Logit模型、Tobit模型进行估计分析,本文模型设计如下:
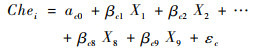
|
(4) |
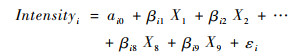
|
(5) |
式(4)、(5)中,X1—X8分别表示家庭规模、人均收入、是否有5岁以下儿童、是否有65岁以上老人、被访者受教育水平、工作类型、家庭是否有残疾患者、慢病患者。X9则代表各个省份居民医保的人均保障水平,βc1—βc9、βi1—βi9分别为9个自变量的回归系数。εc、εi为随机扰动项,ac0、ai0为截距项。
3 结果 3.1 被调查对象基本情况我国农村贫困家庭灾难性卫生支出的发生率为28.20%,平均强度为0.076。其中,发生灾难性卫生支出的家庭中,因病致贫的比率为32.40%。农村贫困家庭的平均规模为2.734人,家庭人均收入对数为6.977,家庭中有5岁以下儿童、65岁以上老人的比例分别为10.04%和58.66%;大部分被访者教育背景集中在文盲、小学、私塾、初中水平;40.96%的被访者没有工作,有工作的被访者大多从事农业工作。23.21%的农村贫困家庭有残疾成员①,60.80%的家庭有慢性病人②。各地区居民医保人均保障水平均值为0.403(表 1)。
① 中国第二次全国残疾人抽样调查数据显示,中国有残疾人的家庭占全国家庭总户数的17.8%,本数据中有残疾人的家庭占比为23.21%,略高于抽样调查数据,这主要是因为在CHARLS问卷中,“残疾”的定义比较宽泛,包括“躯体残疾、大脑受损/智力缺陷、失明或半失明、聋或半聋、哑或严重口吃”,不以获取残疾证作为残疾的标准,因而占比较高。
② 第五次国家卫生服务统计调查数据显示,我国慢性病的个人患病率为33.1%,本研究统计的是家庭慢性病患病率,因此远远高于个人患病率。
3.2 回归结果及分析如表 2所示,家庭规模每增加1人,贫困和非贫困家庭灾难性卫生支出风险的发生概率分别显著降低19.3%和24.1%;与没有65岁以上老人的家庭相比,有65岁以上老人的贫困和非贫困家庭灾难性卫生支出风险的发生概率分别显著提升51.9%、80.6%;与被访者无工作的农村贫困家庭相比,被访者从事农业工作、非农工作的家庭发生灾难性卫生支出的概率显著分别降低27.2%、47.5%;家庭是否有人残疾和家庭是否有人患有慢病在表3模型中均通过了显著性检验,假设H1、H4、H6、H7、H8均成立。
| 表 2 农村贫困与非贫困家庭的CHE回归结果 |
家庭人均收入水平对农村贫困家庭的灾难性卫生支出风险没有显著影响,但对农村非贫困家庭的支出风险有显著影响;是否有5岁以下儿童对农村贫困、非贫困家庭的灾难性卫生支出风险均没有显著影响;被访者受教育水平对农村贫困、非贫困家庭的灾难性卫生支出风险均没有显著影响;居民医保人均保障水平在模型中未通过显著性检验,假设H2、H3、H5、H8未成立。
4 讨论与建议 4.1 讨论 4.1.1 农村贫困家庭面临较高的灾难性卫生支出风险本文基于WHO标准测评我国农村贫困家庭的灾难性卫生支出风险,研究发现:农村贫困家庭灾难性卫生支出发生率为28.20%,灾难性卫生支出的平均强度为0.076,而非贫困家庭的发生率与发生强度分别为17.28%、0.039。表明农村贫困家庭更易遭受灾难性卫生支出的风险,陷入因病致贫、因病返贫的困境。
4.1.2 家庭规模较小、被访者无工作的农村贫困家庭灾难性卫生支出风险显著更高农村贫困家庭灾难性卫生风险的“保护因素”包括家庭规模、被访者工作类型。家庭规模较大的农村贫困、非贫困家庭灾难性卫生支出风险发生率与平均强度均显著下降。家庭是抵御灾难性卫生支出风险的基本经济单位,也是个人应对灾难性卫生支出风险的“第一道防线”。家庭规模越大,人口数越多,家庭与社会支持网络越强大,家庭的支付能力和抵御风险的能力越强,与已有的研究结论一致。[9]与被访者无工作的农村贫困家庭相比,被访者有工作的家庭发生灾难性卫生支出的概率与强度显著较低。有固定的劳动收入会显著提升家庭抵御风险的能力,而农业生产多元化也使农民务农工作收入更加趋于稳定。[5]
4.1.3 有65岁以上老人、慢性病患者、残疾人的农村贫困家庭灾难性卫生支出风险显著更高农村贫困家庭灾难性卫生风险的“危险因素”包括高龄、慢性病和残疾。有65岁以上老人、慢性病患者、残疾人的家庭发生灾难性卫生支出风险的概率与平均强度显著较高。已有研究表明,老年人由于身体机能下降,抵抗力与免疫力下降,患病风险较高,易发生灾难性卫生支出。[16]同时,较高的医疗卫生支出给广大残疾人家庭和慢性病患者家庭造成了沉重负担与更高的家庭灾难性卫生支出风险。[15]老年人、慢性病患者、残疾人应成为重点关注的三类人群。
另外,家庭人均收入、被访者受教育水平对农村贫困家庭的灾难性卫生支出风险没有显著影响。这可能是由于农村贫困家庭人均收入、受教育水平均较低,因此,收入、教育水平对农村贫困家庭的保护作用并不明显[17],农村贫困家庭更易陷入疾病与贫困的恶性循环中。家庭是否有5岁以下儿童对家庭灾难性卫生支出的影响仍然存在争议,但本文结果显示影响并不显著,可能随着我国儿童健康预防保健工作的开展与医疗技术的进步,5岁以下儿童患有重大疾病的概率降低,治疗费用下降。[10]居民医保的人均保障水平在模型中未通过显著性检验,这可能是由于样本主要为农村居民,收入水平较低,对基本医疗保险的利用率较低。[18]
4.2 建议 4.2.1 以灾难性卫生支出风险为标准,建立医疗费用支出型救助制度目前,我国现行政策规定的农村医疗救助、医保扶贫对象为特困户、低保户、低收入家庭,仅能发挥“济贫”的基础作用,仍无法防范已脱贫人口因病致贫、因病返贫的风险,因此,有必要以灾难性医疗家庭作为扶贫对象[19],在原有制度的基础上,新增农村家庭灾难性卫生支出人群,经个人申请,社区审核,财政批准,将因灾难性卫生支出发生贫困的家庭纳入救助制度中。从识别端来看,应新增更加精准的医疗费用支出型识别,即当家庭的自费医疗支出占家庭非生存性支出比例超过40%就认定为灾难性医疗家庭,纳入医疗救助对象。同时,在救助支付端也可以采用相同的支付标准,即经过医疗救助后个人自付部分占总费用的比重不能超过40%。
4.2.2 完善针对农村贫困家庭的医疗救助制度一方面,增强医疗救助制度对农村贫困家庭的关注,提升农村贫困家庭或边缘贫困家庭、支出型贫困家庭患者对医疗救助的利用,将符合因病致贫标准的建档立卡贫困人口纳入重特大疾病医疗救助范围。另一方面,建立针对农村贫困家庭的因病致贫、因病返贫监测预警和精准帮扶机制,建立因病致贫、返贫人群管理台账制度,定期监测因病致贫、因病返贫并及时与相应政策进行衔接,逐步探索取消救助对象就医起付线、封顶线等保险化制度设计。
4.2.3 优化基本医保目录设计,降低农村老人、慢性病患者和残疾人家庭风险在保证基本医保基金可持续发展的前提下,将常见的治疗必需、价格便宜、治疗效果好的老年病、慢性病、残疾患者迫切需要的药品、诊疗项目与医疗服务设施标准囊括在城乡居民医保和新农合的报销目录,提高他们的医疗卫生服务利用率,以缓解农村贫困弱势群体家庭的灾难性卫生支出风险,全面阻断贫困的代际传递。
作者声明本文无实际或潜在的利益冲突。
| [1] |
李珍. 基本医疗保险70年: 从无到有实现人群基本全覆盖[J]. 中国卫生政策研究, 2019, 12(12): 1-6. |
| [2] |
Xu K. Distribution of health payments and catastrophic expenditure methodology[R]. Geneva: World Health Organization, 2005.
|
| [3] |
杨红燕, 黄梦. 灾难性卫生支出的城乡差异及分配敏感性研究[J]. 中国卫生政策研究, 2018, 11(7): 24-29. |
| [4] |
王钦池. 灾难性医疗支出对我国农村贫困的影响研究——基于中国家庭追踪调查[J]. 中国卫生政策研究, 2016, 9(2): 6-10. |
| [5] |
马敬东. 中国西部农村贫困家庭健康风险模型与风险管理研究[D]. 武汉: 华中科技大学, 2007.
|
| [6] |
闫菊娥, 闫永亮, 郝妮娜, 等. 三种基本医疗保障制度改善灾难性卫生支出效果实证研究[J]. 中国卫生经济, 2012, 31(1): 26-28. |
| [7] |
Li A, Shi Y, Yang X, et al. Effect of Critical Illness Insurance on Household Catastrophic Health Expenditure: The Latest Evidence from the National Health Service Survey in China[J]. International Journal of Environmental Research and Public Health, 2019, 16(24): 1-17. |
| [8] |
Dror D M, Van P O, Korean R, et al. Cost of illness: evidence from a study in five resource-poor locations in India[J]. Indian Journal of Medical Research, 2008, 127(4): 347-361. |
| [9] |
徐文娟, 褚福灵. 灾难性卫生支出水平及影响因素研究——基于CHARLS数据的分析[J]. 社会保障研究, 2018(5): 64-72. |
| [10] |
Liu L, Zhang X, Zhao L, et al. Empirical Analysis of the Status and Influencing Factors of Catastrophic Health Expenditure of Migrant Workers in Western China[J]. International Journal of Environmental Research & Public Health, 2019, 16(5): 1-10. |
| [11] |
王中华, 李湘君. 老年慢病家庭灾难性卫生支出影响因素及其不平等分析[J]. 人口与发展, 2014, 20(3): 87-95. |
| [12] |
李慧, 唐景霞, 秦江梅, 等. 哈密地区城市家庭疾病经济风险与灾难性卫生支出及影响因素分析[J]. 中国卫生经济, 2015, 34(7): 48-50. |
| [13] |
Jahangir A M K, Sayem A, Timothy G E. Catastrophic healthcare expenditure and poverty related to out-of-pocket payments for healthcare in Bangladesh-an estimation of financial risk protection of universal health coverage[J]. Health Policy & Planning, 2017, 32(8): 1102-1110. |
| [14] |
Li Y, WU Q, XU L, et al. Factors affecting catastrophic health expenditure and impoverishment from medical expenses in China: policy implications of universal health insurance[J]. Bulletin of The World Health Organization, 2012, 90(9): 664-671. DOI:10.2471/BLT.12.102178 |
| [15] |
Choi J W, Choi J W, Kim J H, et al. Association between chronic disease and catastrophic health expenditure in Korea[J]. BMC Health Services Research, 2015, 15(1): 1-8. DOI:10.1186/s12913-014-0652-8 |
| [16] |
黄术生, 尹爱田. 山东省农村家庭灾难性卫生支出及其影响因素[J]. 中国公共卫生, 2018, 34(9): 1221-1223. |
| [17] |
于大川, 田向东, 袁进明. 新型农村合作医疗制度的受益公平性评价——基于参保人收入差异的视角[J]. 社会政策研究, 2019, 14(1): 129-139. |
| [18] |
高广颖, 马骋宇, 胡星宇, 等. 新农合大病保险制度对缓解灾难性卫生支出的效果评价[J]. 社会保障研究, 2017(2): 69-76. |
| [19] |
李珍. 2050年医疗保障战略目标与"十四五"重点任务研究报告[R]. 2019.
|
(编辑 赵晓娟)





