创新药物的不断涌现极大改善了相应疾病的治疗效果,同时提高了患者的生活质量。《关于深化审评审批制度改革鼓励药品医疗器械创新的意见》出台后,越来越多的创新药物在我国通过优先审评审批上市。但创新药物价格昂贵,患者的可负担性较差,相应的临床需求仍然未被满足。为此我国已先后4次开展国家医保药品谈判,纳入更多疗效显著的创新药物,优化医保药品目录结构,减轻参保患者的个人负担。
目前,创新药物价格测算中,进一步加强了经济学和循证的应用力度,医保政策的制定越来越关注价值证据。2019年医保药品谈判成功纳入97种药品,70种新增药品降幅达60.7%,27种续约药品降幅达26.4%。丙肝药品在此次谈判中备受关注,谈判前医保目录内仅聚乙二醇干扰素联合利巴韦林可用于丙肝治疗。丙肝是一种严重危害健康的慢性疾病,我国现有慢性感染者约760万,肝硬化和肝癌是丙肝的主要死因。[1]同时,丙肝的治疗费用随病情进展显著升高,给家庭和社会造成了沉重的疾病经济负担。[1]直接抗病毒药物(direct-acting antivirals,DAAs)的出现使丙肝进入可治愈时代,其显著改善了干扰素治疗时期的疗效,降低了不良反应发生率,同时提高了患者的生活质量。DAAs自2017年开始陆续通过优先审评审批在我国上市,其疗效突破显著且种类较多,同时其价格昂贵,全疗程费用在6万元左右,因此2019年医保药品谈判中DAAs受到各方关注。
为探讨药物经济学在医保药品谈判中的角色,本研究以参与2019年谈判的6种丙肝治疗药品为例,采用药物经济学模型通过成本效用分析和阈值分析对各药物的降价幅度进行测算,并将测算降价幅度与实际降价幅度进行对比,探讨药物经济学在医保药品谈判中的作用,同时分析其他影响医保药品谈判的重要因素。
1 资料与方法 1.1 参与谈判药物信息结合我国已上市DAAs种类,2019年医保药品谈判通过专家评审、投票遴选、与企业确认谈判意向后确定参与此次谈判的丙肝治疗药物共6种:艾尔巴韦格拉瑞韦、来迪派韦索磷布韦、索磷布韦维帕他韦、索磷布韦、达诺瑞韦和奥比帕利,6种药物谈判前价格及全疗程费用信息见表 1。
| 表 1 药物基本信息 |
选择Markov模型进行药物经济学测算,以谈判指定的聚乙二醇干扰素联合利巴韦林为参照。模型分为治疗和治疗后疾病进展阶段两部分(图 1),模型时限为患者终生,循环周期为1年。[2-3]根据我国丙肝患者特征设定模型初始年龄为50岁,男性比例为52.10%[4];基线时各纤维化阶段患者占比为0.80%、45.50%、41.30%、9.90%和2.50%。[5]对成本和产出按5%贴现率进行贴现,采用全社会角度进行成本效用分析,所有成本均以我国医疗保健消费价值指数(CPI)转换为2019年值,意愿支付阈值为70 892元/QALY(2019年人均GDP的1倍)。基于基础分析结果,进一步以最具经济性的DAAs方案为对照,计算其余DAAs达到同等经济性的阈值价格和降价幅度。
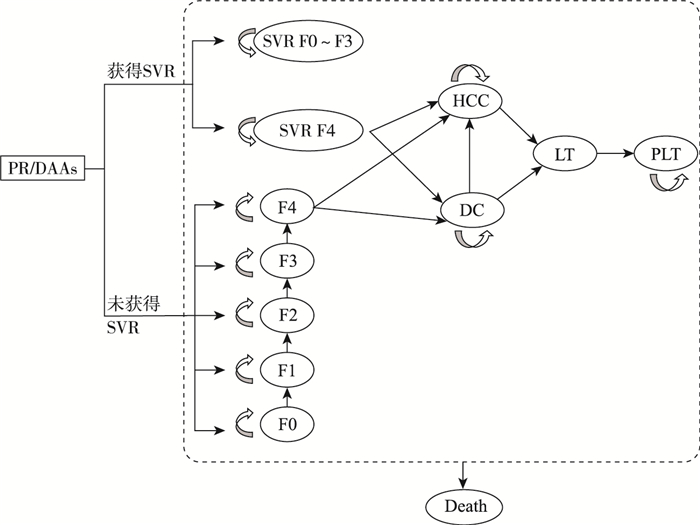
|
注:SVR:持续病毒学应答;F0~F4:Metavir肝纤维化评分,F0~F3为肝纤维化,F4为代偿性肝硬化;DC:失代偿性肝硬化;HCC:肝细胞肝癌;LT:肝移植第一年;PLT:肝移植第二年及以后;Death:死亡。 图 1 Markov模型结构 |
模型数据包括疗效、转移概率、成本和健康效用值。疗效方面聚乙二醇干扰素联合利巴韦林、艾尔巴韦格拉瑞韦、来迪派韦索磷布韦、索磷布韦维帕他韦、索磷布韦联合利巴韦林、达诺瑞韦联合聚乙二醇干扰素及利巴韦林、奥比帕利联合达塞布韦在无肝硬化患者中的持续病毒学应答率分别为57.0%、96.8%、100%、100%、96.6%、97.0%、100%,在肝硬化患者中分别为41.0%、97.8%、100%、100%、70.0%、91.0%、97.5%。[6-11]转移概率采用已发表经济学评价研究中的数据。[12-17]直接医疗成本包括药品费用、检测费用及健康状态年均直接医疗费用,药品费用为谈判前全疗程费用,检测费用中基因检测、肝纤维化分期和治疗期间每次检测费用分别为420、140和2 000元,健康状态年均直接医疗费用及直接非医疗成本和间接成本来自我国真实世界研究。[18-20]健康效用值方面F0~F3、F4、DC、HCC、LT、PLT状态效用值分别为0.81、0.76、0.69、0.67、0.65、0.71 [21, 22],治疗期间和治疗后的效用值来自两项经济学评价研究。[23, 24]
1.3 实际谈判方式及结果收集通过文献及政策公开信息收集2019年国家医保药品目录谈判中丙肝药品的具体谈判方式、谈判规则、纳入药品种类、使用限制、执行期限和价格信息,并将基于药物经济学测算的降价幅度和实际降价幅度进行对比,探讨药物经济学在医保药品谈判中的作用,并探讨其他影响因素。
2 结果 2.1 药物经济学测算结果由效率前沿图可以看出,相比于指定参照聚乙二醇干扰素联合利巴韦林,6种DAAs方案均是成本节约型。其中奥比帕利联合达塞布韦是最为成本节约的方案,在增加1.91个QALY的同时,人均成本节省67 343元,增量成本效果比(ICER值)为-35 202元/QALY。以基础分析中最具经济性的奥比帕利联合达塞布韦为对照方案,其余方案为达到同等经济性,达诺瑞韦、索磷布韦、艾尔巴韦格拉瑞韦、来迪派韦索磷布韦和索磷布韦维帕他韦需分别降价67.8%、60.2%、50.7%、32.8%和36.7%(表 2、图 2)。
| 表 2 药物经济学基础分析与阈值分析结果 |
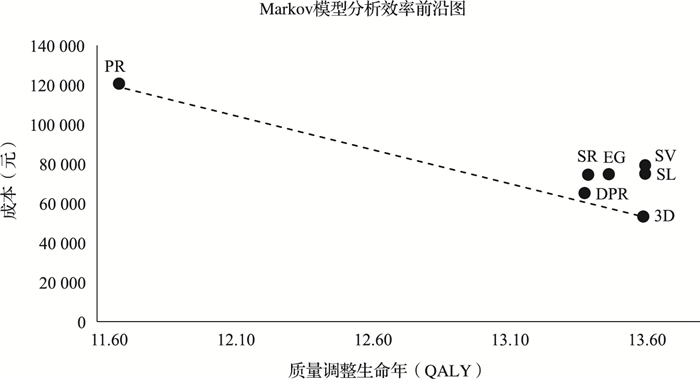
|
注:PR:聚乙二醇干扰素联合利巴韦林;3D:奥比帕利联合达塞布韦;DPR:达诺瑞韦联合聚乙二醇干扰素及利巴韦林;SR:索磷布韦联合利巴韦林;EG:艾尔巴韦格拉瑞韦;SL:来迪派韦索磷布韦;SV:索磷布韦维帕他韦。 图 2 Markov模型分析效率前沿图 |
2019年医保药品谈判共有6种DAAs参与。此次谈判对丙肝基因1b型DAAs创新性使用了竞争性谈判,对非基因1b型DAAs仍采用比价磋商谈判的常规方式。竞争性谈判是一种全新的谈判方式,鉴于基因1b型在丙肝中最为常见,其治疗药物多、疗效接近且治愈率高,因此探索引入竞争性谈判的方式,明确仅允许2个全疗程费用最低的药品进入目录,且承诺2年内不再纳入新的同类药品,引导企业充分竞争。竞争性谈判规定首选报价低者中标,如果报价相同,则临床评估高分者中选。这种谈判方式与以往常规方式不同,不但需要对企业申报的数据做出准确的分析判断,还要对申报的数据进行换算比对,做出结果判定。[25]而对于非基因1b型DAAs,由于其种类较少且疗效存在一定差异,仍采用比价磋商谈判,基于药物经济学测算和医保基金测算获得谈判底价,从而与企业进行谈判。
2.3 药物经济学测算结果与实际谈判结果比较将药物经济学测算结果与实际谈判结果进行比较发现(表 3),通过竞争性谈判进入的艾尔巴韦格拉瑞韦和来迪派韦索磷布韦,测算降价幅度(50.7%和32.8%)低于实际降价幅度(89.0%和89.9%);通过比价磋商谈判进入的索磷布韦维帕他韦,测算降价幅度(36.7%)也低于实际降价幅度(81.2%)。药物经济学测算结果与实际谈判结果差异较大,竞争性谈判的降幅高于比价磋商谈判。
| 表 3 药物经济学测算结果与实际谈判结果比较 |
本研究以丙肝治疗药物为例,通过药物经济学评价中的常用方法成本效用分析与阈值分析,尝试探讨药物经济学测算在医保药品谈判中的作用。在与谈判指定的参照方案聚乙二醇干扰素联合利巴韦林相比时,参与此次谈判的6种DAAs均是成本节约型,因此难以直接测算出合理的最低价。本研究进一步考虑以DAAs中最具经济性的方案为对照,计算其余DAAs的降价幅度。通过对比,采用竞争性谈判和常规比价磋商谈判的DAAs的测算降价幅度均低于实际降价幅度,尤其是竞争性谈判,测算结果与实际谈判结果差异较大。
3.2 比价磋商谈判和竞争性谈判的证据需求和适用范围不同对于采用常规比价磋商谈判的药品,药物经济学可以用于谈判底价的测算,但此外仍有很多其他因素需要被考虑。首先,疾病及其市场领域特点是医保药品谈判时重要的参考因素,丙肝DAAs的市场是“治愈型”市场,随着丙肝患者的治愈,患者存量下降。其次,目前我国丙肝的诊断率和治疗率还较低,DAAs药物进入医保后带来的诊断率和治疗率的上升不容忽视,预算影响分析也应被着重考虑。最后,国际参考价格也是重要参考因素,不同国家对丙肝开展了各类风险分担协议,如澳大利亚在5年内支付10亿澳元打包所有丙肝患者DAAs的用药需求;葡萄牙通过以量换价的方式将疗程费用减少到7 000欧元以下。[26]因此,尽管对非基因1b型药品采用了比价磋商谈判,药物经济学测算的降价幅度仍低于实际降价幅度,表明药物经济学证据需结合其他证据使用。对于竞争性谈判,其规则设置实际上类似于药品集中采购,均为最低价中标。由于DAAs可治愈丙肝,且药品种类较为集中,基因1b型DAAs成为了竞争性谈判的特殊样本,但该模式具有一定的不可复制性,对低价的一味追求也不利于企业创新,尤其是生产创新程度高的治愈药物的企业。长期影响可能会打击企业研发积极性,最终使得患者对创新药物的可获得性时间滞后。支付者对特定药物的支付意愿决定了采用哪种谈判方式及预期的价格区间,而支付意愿来自对药物经济学证据、医保基金预算影响、国际参考价格和疾病市场特征等因素的综合考量。
3.3 优化参照选择和成本计算提高药物经济学证据的决策利用度在此次对丙肝药品的谈判中,还有两点值得关注。一方面是参照药品的指定:此次谈判指定的参照药品是临床指南中的标准治疗聚乙二醇干扰素联合利巴韦林。但从2017年起,使用干扰素治疗的患者开始显著减少,临床实践中患者基本全部使用DAAs,基于与干扰素的比较结果,DAAs均具有明显优势,无法进行合理价格测算,因此对基因1b型药品采用了竞争性谈判。而在最近结束的2020年医保药品谈判中,丙肝药品谈判的参照药品变为DAAs,与谈判药品的可比性较强,因此,仍采用比价磋商谈判的常规方式,最终国产泛基因型药品可洛派韦降价16%进入医保目录。优化参照药品的选择,可提高药物经济学证据的决策利用度。[27]另一方面是对药品打包价格的考虑:此次丙肝基因1b型药品的谈判中,企业的报价是包括基因检测和合并用药费用在内的疗程打包价格,而不仅是药物本身的价格,对于临床治疗路径简明、潜在可治愈的疾病,考虑全疗程价格针对患者的总体疾病经济负担,是对不同药品“性价比”更直接的比较。
总之,药物经济学可为医保药品谈判提供相关决策依据,通过优化参照选择和成本计算等可改善其证据质量、提高医保决策利用度。无论采用哪种谈判方式,支付者的支付意愿都是决定最终是否进入目录以及降价幅度的关键因素,而支付意愿来源于对药物经济学证据、医保基金预算影响、国际参考价格和疾病市场特征的多维度综合决策。竞争性谈判降价幅度高于比价磋商谈判,但不宜针对创新药物,易打击企业研发积极性,最终影响患者对创新药物的可获得性。
作者声明本文无实际或潜在的利益冲突。
| [1] |
Duan Z P, Zhou H Y, Duan C, et al. Survey of Treatment Costs to Hepatitis C in China[J]. Value Health, 2014, 17(7): A805. |
| [2] |
Chen H, Chen L. Estimating cost-effectiveness associated with all-oral regimen for chronic hepatitis C in China[J]. PLoS One, 2017, 12(4): e0175189. DOI:10.1371/journal.pone.0175189 |
| [3] |
Wu B, Wang Z, Xie Q. Cost-effectiveness of novel regimens for Chinese patients with chronic hepatitis C[J]. Curr Med Res Opin, 2019, 35(5): 847-857. DOI:10.1080/03007995.2018.1546678 |
| [4] |
Rao H, Wei L, Lopez-Talavera J C, et al. Distribution and clinical correlates of viral and host genotypes in Chinese patients with chronic hepatitis C virus infection[J]. J Gastroenterol Hepatol, 2014, 29(3): 545-553. DOI:10.1111/jgh.12398 |
| [5] |
Li J F, Liu S, Ren F, et al. Fibrosis progression in interferon treatment-naive Chinese plasma donors with chronic hepatitis C for 20 years: a cohort study[J]. Int J Infect Dis, 2014(27): 49-53. |
| [6] |
Hadziyannis S J, Sette H J, Morgan T R, et al. Peginterferon-alpha2a and ribavirin combination therapy in chronic hepatitis C: a randomized study of treatment duration and ribavirin dose[J]. Ann Intern Med, 2004, 140(5): 346-355. DOI:10.7326/0003-4819-140-5-200403020-00010 |
| [7] |
Wei L, Kumada H, Perumalswami P V, et al. Safety and efficacy of elbasvir/grazoprevir in Asian participants with hepatitis C virus genotypes 1 and 4 infection[J]. J Gastroenterol Hepatol, 2019, 34(9): 1597-1603. DOI:10.1111/jgh.14636 |
| [8] |
Wei L, Xie Q, Hou J L, et al. Ledipasvir/sofosbuvir for treatment-naive and treatment-experienced Chinese patients with genotype 1 HCV: an open-label, phase 3b study[J]. Hepatol Int, 2018, 12(2): 126-132. DOI:10.1007/s12072-018-9856-z |
| [9] |
Wei L, Lim S G, Xie Q, et al. Sofosbuvir-velpatasvir for treatment of chronic hepatitis C virus infection in Asia: a single-arm, open-label, phase 3 trial[J]. The Lancet Gastroenterology & Hepatology, 2019, 4(2): 127-134. |
| [10] |
Wei L, Xie Q, Hou J L, et al. Sofosbuvir plus ribavirin with or without peginterferon for the treatment of hepatitis C virus: Results from a phase 3b study in China[J]. J Gastroenterol Hepatol, 2018, 33(6): 1168-1176. DOI:10.1111/jgh.14102 |
| [11] |
Ahmed H, Abushouk AI, Menshawy A, et al. Safety and Efficacy of Ombitasvir/Paritaprevir/Ritonavir and Dasabuvir with or without Ribavirin for Treatment of Hepatitis C Virus Genotype 1:A Systematic Review and Meta-analysis[J]. Clin Drug Investig, 2017, 37(11): 1009-1023. DOI:10.1007/s40261-017-0565-5 |
| [12] |
Thein H H, Yi Q, Dore G J, et al. Estimation of stage-specific fibrosis progression rates in chronic hepatitis C virus infection: a meta-analysis and meta-regression[J]. Hepatology, 2008, 48(2): 418-431. DOI:10.1002/hep.22375 |
| [13] |
Fattovich G, Giustina G, Degos F, et al. Morbidity and mortality in compensated cirrhosis type C: a retrospective follow-up study of 384 patients[J]. Gastroenterology, 1997, 112(2): 463-472. DOI:10.1053/gast.1997.v112.pm9024300 |
| [14] |
Planas R, Ballesté B, Alvarez M A, et al. Natural history of decompensated hepatitis C virus-related cirrhosis. A study of 200 patients[J]. J Hepatol, 2004, 40(5): 823-830. DOI:10.1016/j.jhep.2004.01.005 |
| [15] |
Townsend R, Mcewan P, Kim R, et al. Structural frameworks and key model parameters in cost-effectiveness analyses for current and future treatments of chronic hepatitis C[J]. Value Health, 2011, 14(8): 1068-1077. DOI:10.1016/j.jval.2011.06.006 |
| [16] |
Wolfe R A, Roys E C, Merion R M. Trends in organ donation and transplantation in the United States, 1999-2008[J]. Am J Transplant, 2010, 10(4 Pt 2): 961-972. |
| [17] |
Dienstag J L, Ghany M G, Morgan T R, et al. A prospective study of the rate of progression in compensated, histologically advanced chronic hepatitis C[J]. Hepatology, 2011, 54(2): 396-405. |
| [18] |
Chen G F, Wei L, Chen J, et al. Will Sofosbuvir/Ledipasvir (Harvoni) Be Cost-Effective and Affordable for Chinese Patients Infected with Hepatitis C Virus? An Economic Analysis Using Real-World Data[J]. PLoS One, 2016, 11(6): e0155934. DOI:10.1371/journal.pone.0155934 |
| [19] |
高琴. 某器官移植中心肝、肾移植患者费用负担研究[D]. 长沙: 中南大学, 2007.
|
| [20] |
Wei X, Zhao J, Yang L. Cost-effectiveness of new antiviral treatments for non-genotype 1 hepatitis C virus infection in China: a societal perspective[J]. BMJ Glob Health, 2020, 5(11): e003194. DOI:10.1136/bmjgh-2020-003194 |
| [21] |
Thein H H, Krahn M, Kaldor J M, et al. Estimation of utilities for chronic hepatitis C from SF-36 scores[J]. Am J Gastroenterol, 2005, 100(3): 643-651. DOI:10.1111/j.1572-0241.2005.40976.x |
| [22] |
Mclernon D J, Dillon J, Donnan P T. Health-state utilities in liver disease: a systematic review[J]. Med Decis Making, 2008, 28(4): 582-592. DOI:10.1177/0272989X08315240 |
| [23] |
Younossi Z M, Singer M E, Mir H M, et al. Impact of interferon free regimens on clinical and cost outcomes for chronic hepatitis C genotype 1 patients[J]. J Hepatol, 2014, 60(3): 530-537. DOI:10.1016/j.jhep.2013.11.009 |
| [24] |
Wright M, Grieve R, Roberts J, et al. Health benefits of antiviral therapy for mild chronic hepatitis C: randomised controlled trial and economic evaluation[J]. Health technology assessment (Winchester, England), 2006, 10(21): 1-113. |
| [25] |
林崧. 彰显国家谈判的力度与效度[J]. 中国卫生, 2020(1): 81. |
| [26] |
刘昭, 朱雨蕾, 郭武栋, 等. 高价值创新药准入路径及支付策略的国际案例分析——以丙肝直接抗病毒药物为例[J]. 中国医疗保险, 2020(9): 71-75. |
| [27] |
李伟, 丁锦希, 施慧, 等. 优化参照药物选择机制, 提高药物经济学决策利用度[J]. 世界临床药物, 2021, 42(1): 11-15. |
(编辑 赵晓娟)





