疾病诊断相关组(Diagnosis Related Group,DRG)实质上是一种病例组合分类方案[1],是用于衡量医疗服务质量效率以及进行医保支付的重要工具。[2]DRG的推行力求实现医、保、患三方共赢,一是规范医疗行为,促使医院内部运行动力机制由扩张式向内涵式发展转变;二是促进医疗服务公开透明,将以往临床医疗服务“不可比”变为“可比”,为医保付费、群众就医提供透明公开的平台;三是提升群众就医满意度,压缩检查和治疗中的水分,减少不必要的医疗支出。2019年5月,国家医保局召开DRG付费国家试点工作启动视频会议并公布了DRG付费国家30个试点城市名单,DRG付费工作正式在我国启动。2021年11月,国家医保局按照《中共中央国务院关于深化医疗保障制度改革的意见》提出的“建立管用高效的医保支付机制”的要求,制定了《DRG/DIP支付方式改革三年行动计划》,计划中明确要求从2022到2024年,全面完成DRG/DIP付费方式改革任务,推动医保高质量发展。当前我国正通过医保支付方式改革撬动公立医院综合改革,以进一步提升医院高质量发展效能,促进医院建立回归公益性的运行新机制,提高群众就医的可及性和公平性。[3]
DRG的顺利推进离不开政策文件的落实与实践。政策工具作为明确规范政策主、客体连接的纽带,是政府治理经济社会的有效方法,在推动政策客体发展时发挥战略性导向作用。[4]因此,选择有效且适宜的政策工具并最大化其效能,才能使政策结果与目标趋同。[5]围绕DRG相关领域,国内学者的研究聚焦在国内外DRG政策比较与借鉴启示、DRG改革试点实践与成效评估、DRG工具优化与改进、DRG改革顶层设计与实现路径探讨等方面。[6-12]一方面,当前以政策工具为核心的政策文本量化分析已经渗透到多个健康相关政策领域,如医联体[13]、分级诊疗[14]、健康与养老产业[15-17]、基本药物与合理用药[18-19]、突发公共卫生事件应对[20]、卫生信息化建设[21]等,但缺乏从政策体系视角分析我国DRG政策的研究。另一方面,近年来我国出台了大量围绕DRG为核心的医保支付方式改革政策,现阶段推行的DRG政策存在演进过程多阶段、管理目标范围广、配套举措多、协同关系复杂、政策效力参差等特点[22],政策的内容梳理、工具分布特征、政策目标间的协同性和高效使用等问题都需要理清脉络。综上所述,本研究基于政策工具视角,从政策目标、工具和力度方面出发构建一个三维分析框架,对DRG政策内容进行梳理、归纳、编码、工具拟合和内容分析。深入探讨政策在不同维度上的分布与使用差别,分析现有DRG政策的特点和构成,从而发现我国DRG政策的不足,为健全我国DRG政策提供借鉴和参考。
1 数据来源与研究方法 1.1 数据来源2009年,《中共中央国务院关于深化医药卫生体制改革的意见》出台,并且配套了一系列政策措施,就此拉开新医改序幕。因此,本研究选取2009年以来涉及到DRG内容的政策文本作为研究样本,检索截止时间为2021年12月1日。
政策文本数据主要来源于“北大法律信息网”(http://www.pkulaw.cn)中的“法律法规数据库”,同时选取政府官方网站公布的政策文本作为补充,以防遗漏。为保证政策文本选取的准确性和代表性,确立了以下筛选原则:一是选择国家层面DRG改革政策,即发文单位为全国人大及其常委会、国务院及各部委等单独或联合颁布的DRG相关改革政策;二是政策文本内容与疾病诊断分组(DRG)密切相关,一方面以“疾病诊断分组”和“DRG”作为关键词,在北大法律信息网数据库中进行检索,另一方面利用政策间的关联性,通过已检索到的政策文本进行回溯检索;三是主要选取法律法规、规范、规划、意见、通知、办法等能够充分诠释政府政策的文件,剔除了目录类、技术标准类等政策工具过于单一的政策文件。在排除了重复和不相关政策后共收集到有效政策样本共74份,部分DRG政策文本如表 1所示。
| 表 1 部分DRG相关政策文本 |
本研究主要基于政策工具视角,运用内容分析法,对中国2009—2021年间出台的DRG相关改革政策工具进行分析与比较。一是确立了DRG改革政策工具的分析框架;二是构建了研究样本的分析单元及类目,并对每项DRG改革政策文本中的政策工具内容进行编码和信度评估;三是将符合要求的政策分析单元导入分析框架中并进行量化分析,最终得出结论。
1.3 政策工具编码规范对纳入的政策文件通过“政策编号—章号—节号—条目号”形式的编码和摘录,将政策文件中非结构化的资料转换成定量资料,并基于政策工具分类,构建分析框架对内容进行定量分析。
| 表 2 部分DRG政策文件内容编码情况 |
一是计算两位编码员间的同意度;二是计算所有编码信度。
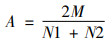
|
(1) |
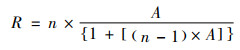
|
(2) |
公式(1)中M为两位编码员完全同意数目,N1为第一位编码员同意数目,N2表示第二位编码员同意数目;公式(2)中n表示编码员人数,A是两位编码员的同意度。本研究中同意度A为0.908,信度R为0.952,高于0.8。因此,本研究编码信度符合既定标准。内容分析过程如下,两名编码员同时按照编码框架对政策文本逐条编码,出现不一致时由第三位独立编码员介入讨论并协调,最终达成一致编码意见。
2 DRG政策分析框架的构建王洛忠等[23]认为政策协同主要包括政策目标适度、政策工具的协调与组合以及政策制定主体之间的协调。在测量政策协同度方面,政策目标、政策工具及政策力度这3个维度被广泛地运用,但是在这类基于三维分析框架的研究中,往往大多聚焦于科技自主创新[24]、政府数据开放与信息公开[25]等领域。政策工具分析框架并非首次应用于健康相关政策领域,但政策三维分析框架却少有涉及。基于此,本研究尝试将政策目标、工具和力度分别作为政策文本内容分析的3个维度,与DRG政策发展演变过程有机地结合起来并进行交叉分析,尝试在新的维度及交叉分析结果上发现问题。本研究将政策工具作为X维度,政策目标作为Y维度,政策力度作为Z维度,构建出我国DRG政策的三维空间分析框架。
2.1 X维度:政策工具维度本研究基于DRG政策的属性特征,认为我国DRG政策推行和发展的关键在于国家行政部门提供的改革动力和下级部门改革推进过程中遇到的阻力。因此,本研究采用Rothwell和Zegveld的政策工具分类法[26],从政策文件的发力点着手,在对政策文件内容分析的过程中采用供给型、需求型及环境型三种政策工具对DRG政策进行归纳和分类。
供给型工具,表现为对DRG的推动力,指政府围绕DRG所展开的供给层面政策,从政策供给面来直接推动对DRG的探索与发展;需求型工具,表现为对DRG的拉动力,从政策需求面提高改革各方对于DRG实施的积极性,并减少外界不稳定因素的干扰,从正面直接刺激各方机构产生对于DRG的需求,进而拉动DRG的应用与实践落地;环境型工具,表现为对DRG的影响力,为DRG的开展提供支持性的环境,负责维持DRG发展的持久性与结构稳定性。各DRG相关政策工具具体内涵解释与关键词如表 3所示:
| 表 3 DRG相关政策工具描述与关键词 |
政策目标是政策制定与政策执行的预期结果,规定着政策工具的使用目的。同一政策工具可以用于不同的政策目的,即作用于DRG政策实施的不同环节,在分析政策工具类型的同时应考虑政策工具的作用环节,即政策目标。政策目标下的子维度主要根据中央政策文件、学者研究以及DRG的作用和实践意义来确定,DRG作为一套“医疗管理工具”,一方面是帮助政府管理部门统筹医疗资源,即用于医保支付;另一方面是帮助医疗机构衡量自身经营情况。此外,DRG的实施落地并非一蹴而就,其开展过程中涉及到大量的标准化数据,同时还需要卫生行政、医保部门对医保基金使用进行监管。因此,本研究将政策目标归纳为数据标准化、绩效评价、医保支付、基金监管四个方面(表 4)。
| 表 4 政策目标维度描述及子目标列举 |
政策力度用于描述政策的法律效力和行政影响力,由政策发布部门的级别决定,政策发布部门的法律地位和行政级别越高,政策力度越大,是体现政策重要程度的指标。[27]其可根据我国国家行政权力等级结构和政策类型等级进行标准设计。本文将政策力度作为Z维度,并参照国务院2018年修改后的《规章制定程序条例》及张国兴[27]、彭纪生[28]等学者在以往的研究中对政策力度量化标准界定,把政府数据开放政策力度依据行政权力高度进行分层,划分为6个等级,分数越高代表政策力度越强(表 5)。
| 表 5 我国DRG政策力度量化标准 |
总体而言,我国DRG政策在数据标准化、绩效评价、医保支付、基金监管四个目标上的频次分别为226(40.87%)、60(10.85%)、159(28.75%)、108(19.53%),如表 6所示。从历年内部结构分布来看,除2014年国家层面没有发布DRG政策外,数据标准化占比随时间呈周期性变化,但在每一年份的政策文本中占有主导地位,这从侧面说明近年来我国有关部门非常重视DRG的实施基础;而绩效评价从2018年起占比低于整体平均水平,这可能与2019年1月出台的《国务院办公厅关于加强三级公立医院绩效考核工作的意见》有关,即国家层面构建了更为全面、系统的考核指标,DRG作为医院绩效考评工具在病种评价上的优势被其高数据质量要求、高操作难度形成的“数据与技术壁垒”所抵消[22],提示近年来医院绩效考评重点发生了一定的转移;医保支付与基金监管两个目标相辅相承,二者构成比之和一直保持在较为稳定的水平,这可能与国家层面愈发重视推进医保支付方式纵深改革有关。
| 表 6 我国2009—2021年间DRG政策在政策目标维度总体分布情况 |
从政策工具使用类型来看,供给型、环境型、需求型政策工具分别占23.15%(128/553)、58.95%(326/553)、17.90%(99/553)。在政策工具的使用上,我国DRG相关政策存在大多健康相关政策的“通病”,即呈现出不均衡,过度集中的现象,但这也提示政府在探索、实施DRG政策过程中具有明显的倾向性和侧重点,对供给型和环境型政策工具依赖性较大。如表 7所示,除了各类型工具在总体数量上的差异外,内部详细子工具种类也存在一定的差距,其中环境型政策工具涉及的子工具种类较为丰富多样。造成这一现象的部分原因是当前我国DRG政策仍处于实施探索阶段,一方面政策工具内部结构跟DRG发展规律紧密相关,当前国家层面的政策要以“强基础、标准先行”为主,国家出台了大量的规划、标准规范、指南等DRG环境建设性文件,以保证后续DRG政策在地方层面的顺利扩散和全面推进;另一方面,全国各地均在分期分批推进DRG改革任务,当前改革过程中仍存在较多重难点问题亟待解决,尚未形成标准且成熟的改革实现路径[8],国家鼓励地方层面自行探索与当地医疗系统特色相结合的DRG实施路径并总结示范经验。因此,为不限制地方发展特色,留足政策弹性,国家层面在DRG供给型和需求型政策工具选择上较为谨慎,二者占比和种类也会相对较少。
| 表 7 我国DRG政策在政策工具维度频数分布情况 |
供给型政策工具是推动我国DRG政策发展的驱动力。在供给型政策工具中,组织建设占比最高(6.69%),信息化建设和信息管理分别占比5.42%和5.25%,以上三者累计贡献了供给型政策工具的近80%,而教育培训、智库指导、财政投入仅占两成左右,与我国基本药物政策[19]结构分布类似,但远不如健康中国政策[17]内部子工具均衡。究其原因,这可能与DRG本身复杂性、制度原理高学习成本等特点有关,DRG的实施基本条件包括人员管理、信息系统及病案质量等多方面软硬件基础条件,对各级机构组织管理能力和数据采集、信息管理能力要求较高[8];其次,先进且适配的医学信息系统和技术是DRG实施的关键环节,它不仅为医疗机构提供分组技术,同时还可以监督和评价其实施效果。因此,在DRG政策实施阶段,供给型政策工具均以加强医疗机构、卫生行政与医保部门的内部管理能力,提高信息平台软硬件设施基础为主。此外,供给型政策工具中较少涉及到对于DRG从事人员的指导与培训和财政投入。除财政投入工具占比低是我国出台大多政策面临的普遍性问题外,教育培训、智库指导工具占比与当前DRG改革需求并不匹配。从DRG发展角度来看,由医保管理、信息技术、统计分析、病案管理、临床医学等各领域的专家组成的技术指导组在政策实施的过程中非常关键,是DRG这个相对“先进且相对陌生”政策在下沉过程中的核心推动力。[8]尽管本研究结果显示现阶段我国DRG供给型政策工具较为充足,但侧重点集中在管理技术和流程设计上,对于专家智库指导和财政投入补贴等工具使用较为薄弱。
环境型政策工具为我国DRG政策发展制定了基本秩序并提供了支持性环境。在环境型政策工具中,与我国分级诊疗[14]、抗菌药物合理使用[18]、突发公共卫生事件应对[20]等政策相比,其子工具种类繁多且分布较为均衡,与健康中国政策[17]类似。使用较为频繁的政策工具是标准规范(11.39%),体制机制创建(9.58%)、保障措施(9.58%)。而平台建设(0.72%)运用较少。进一步分析发现,在规划类、管理办法类、管理目录类、意见类、通知类等文件中都有较多的标准规范、法规管制型政策工具的运用,这从侧面反映当前我国DRG环境政策工具主要依托有较为清晰界定的工具上。而对于平台建设等适用范围较为宽泛的工具上比较短缺。
需求型政策工具是拉动DRG政策发展的直接动力。在需求型政策工具中,服务推广(6.33%)、试点示范(5.06%)、宣传推广(3.80%)使用频率较高。与同期的我国养老产业政策[16]、抗菌药物合理使用政策[18]相比,DRG需求型政策工具占比具有更为合理的子工具结构和占比,这可能与当前DRG试点陆续在全面范围内推开有关。研究进一步发现,既有需求型政策工具多以倡导试点城市应用DRG进行医院绩效考核和医保费用结算为主,而许多有效的政策工具往往被忽略,对于引入第三方进行服务外包(1.26%)、针对医务人员的激励措施(1.45%)出台并不充分。造成DRG需求型政策工具数量短缺主要有以下两方面原因:一方面需求型政策工具在我国政策工具使用中普遍偏少,可能与我国国情相关;另一方面,DRG政策需求型工具的总量相对短缺可能与DRG政策实施的门槛高有关,当前我国仍处于试点实施阶段,需求型工具的制定和出台还处于动态调整和适配阶段,此外,医保改革涉及到民生问题和社会安定,因此市场机制难以不受限制地充分发挥。[29]
3.3 基于政策力度维度的分析不同效力级别的政策颁布体现了政府的重视程度,通过对我国政策效力的量化分析,结合政策类型、发文部门类别等能宏观体现出政府部门之间的协调性。[30]如表 8所示,根据前文关于政策力度得分的计算标准,对我国DRG政策的效力进行统计发现,平均得分为2.959,并且得分为4分、3分和1分的政策数量最多,分布结构与我国医联体政策相似。[14]从时间分布上看,2009—2021年我国DRG政策的效力整体呈“螺旋式上升”的变化趋势,即政策效力随时间呈周期性往复上升、下降,但总体呈增长态势。这可能与政府层面对于DRG的关注度逐渐增加,出台政策文本数量增长有关;同时,也跟我国DRG政策演进周期相关。总体看来,DRG政策力度是随我国医院精细化管理和医保支付方式改革进程变化的。
| 表 8 2009—2021年我国DRG政策力度得分统计与频数分布 |
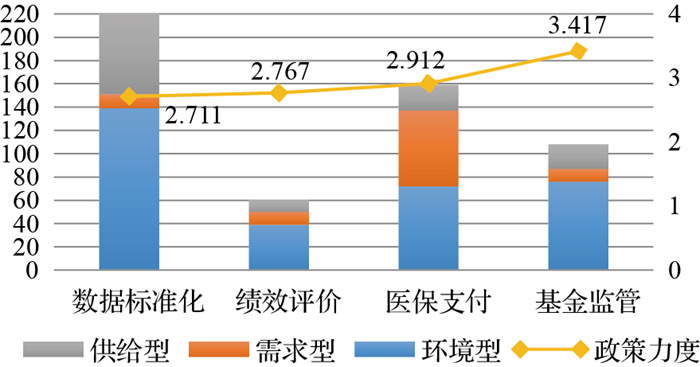
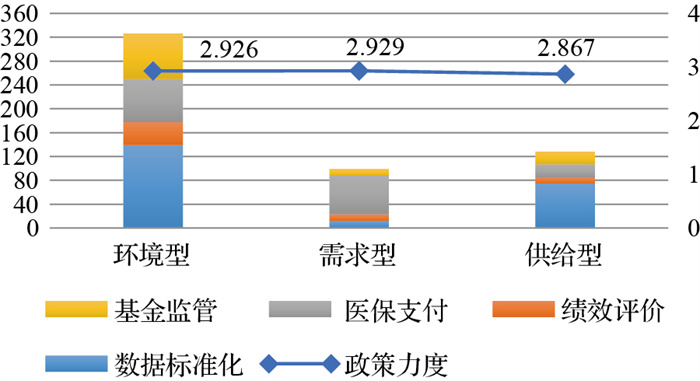
如图 1所示,从政策目标和政策工具的交叉分析可知,医保支付目标下,需求型政策工具占比最高,且超过了环境型、供给型政策工具占比;数据标准化(139/226,61.50%)和基金监管(76/108,70.37%)目标下,环境型政策工具在数量和比例上均占有主导地位;绩效评价目标下,供给型政策工具在所有目标维度中占比最低。如图 2所示,环境型政策在四种政策目标的使用上比较均衡;需求型政策基本集中在医保支付(65/99,64.38%)上,而供给型政策中,数据标准化占主导地位。
|
图 1 我国DRG政策的政策工具、目标、力度的三维分析(一) |
|
图 2 我国DRG政策的政策工具、目标、力度的三维分析(二) |
从政策目标、政策工具和政策力度的三维分析看,政策力度在政策工具维度上的变化基本不大,环境型、需求型、供给型政策工具的政策力度分布相对均衡,而在政策目标维度上相差悬殊,其中数据标准化的政策力度最低,为2.711;基金监管最高,为3.417。研究结果提示,在不同效力的政策文本中,政策工具分布比例相对均衡;其次,由于政策力度的高低反映了不同的政策发布主体[31],这进一步说明不同政策主体对于DRG政策的关注有不同侧重点,即政策目标有所不同。不同的政策目标需要用不同的政策手段去实施,具体而言,数据标准化、绩效评价多以通知、标准指南等形式呈现,政府层面往往以呼吁、倡导鼓励为主;而医保支付则与我国医保支付方式改革紧密相关,关系到人民健康和医保基金可持续发展等问题,同时有助于控制医疗费用不合理增长,有关部门更为重视,其政策力度相应会更高;最后,基金监管涉及到医保基金的安全使用与监管,常出现在法律法规层面,因此其政策力度最高。
4 结论 4.1 政策工具使用上存在失衡,内部子工具使用上差异悬殊研究结果显示,政策工具维度上的失衡与我国DRG政策发展特点和阶段紧密相关,其中环境型工具使用最为频繁,供给型工具利用适当,而需求型工具仍然存在短缺。同时,各类型政策工具内部子工具的使用也存在显著差异,环境型工具中有较多的标准规范、法规管制型政策子工具的运用,而对于平台建设等适用范围较为宽泛的工具上比较短缺;供给型工具中组织建设、信息化建设和信息管理三者累计贡献了供给型政策工具的近80%,而教育培训、智库指导、财政投入仅占两成左右;在需求型政策工具中,对于引入第三方进行服务外包、针对医务人员的激励措施等工具使用并不充分。
4.2 政策目标多维覆盖,但内部结构缺乏协同性从政策目标的分布上看,虽然涵盖了数据标准化、绩效考评、医保支付、基金监管4个环节,但是有40.87%的政策目标集中在数据标准化上,而在绩效考评仅占10.85%。从政策演进视角来看,医保支付与基金监管联动性较强,这与我国医保支付改革发展与演进特征相吻合;而数据标准化作为绩效考评最为坚实的基础,据观察二者未实现有效联动,政策协同效应并不显著。
4.3 政策力度整体偏弱,政策目标、工具和效力间不匹配目前我国DRG政策力度的平均分为2.959,大多数是国务院或者各部委颁布的意见、办法、方案、规划、标准等政策。另外,政策目标间的政策力度差异较大,基金监管目标力度远高于其他目标,数据标准化虽在数量占优,但其政策力度最低;政策工具中需求面数量虽然少但是政策力度较高。当前DRG政策体系中政策目标、政策工具和政策力度间存在不匹配的现象,主要是政策设计缺乏顶层设计和长期整体规划,各发文部门间协调不畅、联动不足所致。
5 政策建议 5.1 统筹三类政策工具运用的均衡性,优化政策内部结构国家层面可进一步推广和宣传DRG示范项目,如福建省三明市[8]在DRG改革中的发展范式和成功经验,使各试点地区感知到改革的预期收益;理顺卫生服务体系中各方关系,调整激励机制,切实产生政策工具的拉动力。其次,优化供给型政策工具的内部结构,应进一步渗透到政策推进的各个环节,加强对于专家智库指导和财政投入补贴等工具的使用,推动我国DRG政策的平稳、快速发展。最后,针对环境型政策工具笼统过溢、缺乏针对性等问题,后续政策制定应具体落实保障措施和策略性措施等工具的实施细节,例如人事组织、学科与病种纵向整合、全流程闭环管理方案[32];同时,政府应当指定有关管理部门积极介入并监督政策的实施过程,监测改革进展、形成改革效果评估反馈机制[8],及时对不实执行付费和分组标准规范的情况进行处理,保证政策整体的运行和优化形成一个良好的闭环。
5.2 完善政策目标结构,充分发挥各政策目标间的协同效应政策发文部门间的积极协调沟通保证了政策工具设计的连续性与实施的统一性,是政策目标间联动的基础。DRG是一项系统工程,关系到资源再配置、供需方利益再调整。在未来政策完善的过程中,国家层面应继续坚持高位牵头,统筹协调卫生、社保、财政、医保、发改等部门,DRG政策制定部门应遵循“三医联动”改革方略,注重与国家其他宏观方针在社会价值目标上保持高度一致,加强政策制度间的衔接,发挥政策目标的协同效应,切忌制度断层或“形单影只”。
5.3 完善政策顶层设计,提高整体政策力度医保支付方式改革应该是自上而下的过程,如果政策顶层设计强度不够,站位不够高,则难以引起全社会的重视,达到改革纵深推进的效果。国家近年来一直遵循“标准先行,规范引领,积极助推”的原则,在DRG政策前期,国家颁布了大量标准、规范等政策,为DRG改革打下了坚实基础并扫清了诸多障碍,我国DRG改革正朝着更加快速、健康的方向发展。未来,应该在《“健康中国2030”规划纲要》《关于深化医疗保障制度改革的意见》《关于推动公立医院高质量发展的意见》等总体原则和思路下,对现有政策进行梳理和分析,进一步完善政策体系的顶层设计;理顺政策体系中不同政策目标、政策工具和政策力度的匹配关系,加强部门间的协同沟通和合作,消除DRG思想、方法、数据、行为等方面壁垒[22],并着眼于长期、系统地推进DRG政策落地。
作者声明本文无实际或潜在的利益冲突。
| [1] |
简伟研, 胡牧, 张修梅. 诊断相关组(DRGs)的发展和应用[J]. 中华医院管理杂志, 2011(11): 817-820. DOI:10.3760/cma.j.issn.1000-6672.2011.11.004 |
| [2] |
Fetter R B, Shin Y, Freeman J L, et al. Supplement: Case Mix Definition by Diagnosis-Related Groups || Case Mix Definition by Diagnosis-Related Groups[J]. Medical Care, 1980, 18(2): 1-53. |
| [3] |
朱佳英, 高奇隆, 任晋文, 等. DRG支付在公立医院高质量发展中的功能探析[J]. 卫生经济研究, 2021, 38(12): 57-61. |
| [4] |
Hongtao Yi, Richard C, Feiock. Renewable Energy Politics: Policy Typologies, Policy Tools, and State Deployment of Renewables[J]. Policy Studies Journal, 2014, 42(3): 391-415. DOI:10.1111/psj.12066 |
| [5] |
陈振明, 薛澜. 中国公共管理理论研究的重点领域和主题[J]. 中国社会科学, 2007(3): 140-152, 206. |
| [6] |
姚奕婷, 翁一冰, 邓婕, 等. DRG发展与应用回顾及付费标准研究综述[J]. 中国卫生经济, 2018, 37(1): 24-27. |
| [7] |
刘芬, 孟群. DRG支付体系构建的国际经验及启示[J]. 中国卫生经济, 2018, 37(8): 93-96. |
| [8] |
胡广宇, 刘婕, 付婷辉, 等. 我国按疾病诊断相关分组预付费改革进展及建议[J]. 中国卫生政策研究, 2017, 10(9): 32-38. DOI:10.3969/j.issn.1674-2982.2017.09.004 |
| [9] |
刘芬, 孟群. 某市DRG支付方式改革试点实践与成效评估[J]. 中国卫生统计, 2018, 35(4): 491-495. |
| [10] |
李乐乐. 国内外DRGs发展与C-DRG方法论原理改进研究[J]. 卫生软科学, 2017, 31(10): 10-14. DOI:10.3969/j.issn.1003-2800.2017.10.003 |
| [11] |
刘鹏珍, 孙玉凯, 成昌慧, 等. 基于政府视角推行DRG付费改革的工作思考[J]. 中国医疗管理科学, 2019, 9(6): 16-20. DOI:10.3969/j.issn.2095-7432.2019.06.003 |
| [12] |
朱培渊, 王珊, 刘丽华. DRG支付方式改革在公立医院的实施路径探讨[J]. 中国卫生经济, 2018, 37(5): 32-35. |
| [13] |
石敏, 徐梦丹, 许星莹, 等. 我国医联体政策量化研究: 基于政策目标、工具和力度的内容分析[J]. 中国卫生事业管理, 2021, 38(5): 352-356, 374. |
| [14] |
李阳, 段光锋, 田文华, 等. 构建分级诊疗体系的政策工具选择: 基于省级政府政策文本的量化分析[J]. 中国卫生政策研究, 2018, 11(1): 48-52. DOI:10.3969/j.issn.1674-2982.2018.01.008 |
| [15] |
岳喜优. 基于内容分析法的我国健康产业发展政策研究[J]. 南京中医药大学学报(社会科学版), 2021, 22(2): 151-156. |
| [16] |
李晓娣, 原媛, 黄鲁成. 政策工具视角下我国养老产业政策量化研究[J]. 情报杂志, 2021, 40(4): 147-154. DOI:10.3969/j.issn.1002-1965.2021.04.020 |
| [17] |
熊回香, 代沁泉, 陈琦, 等. 面向"健康中国2030"的我国省级健康政策研究及启示: 基于"工具—大健康—健康权"的探索[J]. 情报理论与实践, 2021, 44(6): 28-36. |
| [18] |
荣红国, 邢叶一祎, 董玥, 等. 政策工具视角下我国抗菌药物合理用药政策研究[J]. 中国卫生政策研究, 2021, 14(8): 45-51. DOI:10.3969/j.issn.1674-2982.2021.08.007 |
| [19] |
刘曦, 邓蒙, 刘伟, 等. 2009—2020年国家基本药物制度政策文本研究[J]. 中国卫生政策研究, 2021, 14(5): 35-41. DOI:10.3969/j.issn.1674-2982.2021.05.006 |
| [20] |
马续补, 张潇宇, 秦春秀. 基于政策工具视角的突发公共卫生事件应对政策研究: 以新型冠状病毒肺炎疫情为例[J]. 情报理论与实践, 2020, 43(8): 29-37. |
| [21] |
陈慧, 沈明辉, 李佳圆, 等. 基于政策工具的我国卫生信息化建设政策分析[J]. 现代预防医学, 2020, 47(17): 3151-3153, 3169. |
| [22] |
杨敏, 王前. 新医改以来我国DRG研究热点的聚类分析[J]. 卫生经济研究, 2019, 36(8): 35-37, 41. |
| [23] |
王洛忠, 张艺君. 我国新能源汽车产业政策协同问题研究: 基于结构、过程与内容的三维框架[J]. 中国行政管理, 2017(3): 101-107. DOI:10.3782/j.issn.1006-0863.2017.03.18 |
| [24] |
翁银娇, 马文聪, 叶阳平, 等. 我国LED产业政策的演进特征、问题和对策: 基于政策目标、政策工具和政策力度的三维分析[J]. 科技管理研究, 2018, 38(3): 69-75. DOI:10.3969/j.issn.1000-7695.2018.03.012 |
| [25] |
彭川宇, 刘月. 政府数据开放政策三维分析框架构建及实证研究[J]. 图书情报工作, 2021, 65(6): 12-22. |
| [26] |
Rothwell R. Reindustrialization and technology: Towards a national policy framework[J]. Science and Public Policy, 1985, 12(3): 113-130. DOI:10.1093/spp/12.3.113 |
| [27] |
张国兴, 高秀林, 汪应洛, 等. 中国节能减排政策的测量、协同与演变: 基于1978—2013年政策数据的研究[J]. 中国人口·资源与环境, 2014, 24(12): 62-73. DOI:10.3969/j.issn.1002-2104.2014.12.009 |
| [28] |
彭纪生, 仲为国, 孙文祥. 政策测量、政策协同演变与经济绩效: 基于创新政策的实证研究[J]. 管理世界, 2008(9): 25-36. |
| [29] |
王坪. 政策工具视角下我国扶贫政策文本量化研究[D]. 郑州: 郑州大学, 2019.
|
| [30] |
张娜, 马续补, 张玉振, 等. 基于文本内容分析法的我国公共信息资源开放政策协同分析[J]. 情报理论与实践, 2020, 43(4): 115-122. |
| [31] |
程华, 钱芬芬. 政策力度、政策稳定性、政策工具与创新绩效: 基于2000—2009年产业面板数据的实证分析[J]. 科研管理, 2013, 34(10): 103-108. DOI:10.3969/j.issn.1000-2995.2013.10.013 |
| [32] |
王玉廷, 周小兰, 沈毅, 等. DRG支付下医院住院医疗成本管理及控制[J]. 卫生经济研究, 2021, 38(9): 58-61. |
(编辑 薛云)





