结核病是由结核分枝杆菌引起的慢性传染病,可侵及诸多脏器,其中以肺部发病最为常见,分为普通肺结核和耐药肺结核(以下简称肺结核)。[1]作为危害人们健康的重大传染病之一,其发展态势十分严峻。2018年世界卫生组织通过终止结核病策略,要求到2020年没有家庭因结核病而面临灾难性支出。2019年6月13日,为响应联合国和世界卫生组织的号召,国家卫生健康委等8部门联合印发了《遏制结核病行动计划(2019—2022年)》,要求加大重点地区结核病患者的发现和管理力度,推进结核病专项救治,提升基层防治能力,最大限度保障贫困患者获得救治。[2]
肺结核治疗需联合用药,且治疗周期长,药品费用高昂,因而极易导致患者因病致贫、因病返贫,为患者家庭乃至社会带来了极大的经济负担,也使得中国成为结核病高负担国家之一。目前大多数肺结核患者属于低收入人群,人均纯收入严重低于全国平均水平[3],现行补偿机制提供的保障力度还远远不够。有研究表明,尽管中国基本医保覆盖率已超过95%,但治疗费用过高、疾病负担过重仍是肺结核患者中断治疗进而无法获得治愈的主要原因。[4]
部分普通肺结核患者因贫困而中断治疗,进而转为耐多药肺结核,一方面使得患者个人面临高昂的医疗负担,另一方面,造成耐药菌株的流行,引发了更大的危害,对社会造成了极大的负担。世界卫生组织2020年发布《全球结核病报告》数据显示,在医疗卫生灾难性支出方面,中国是负担较高的国家(灾难性支出者占总患病人口的15%以上)。据调查,新发结核病患者的人均诊疗费用在家庭年人均收入中占比超过一半,而这一比例在贫困患者中更高,再加上直接非医疗费用及间接诊疗费用,不仅使患者的经济负担加重,更对其生活水平造成了严重影响。[3]
近年来,我国学者开始逐步意识到按服务项目付费的不足,积极响应支付改革,关注医保支付方式对肺结核患者的影响。为了全面客观公平地评价支付方式改革的效果,本文对2001—2021年发表的关于肺结核患者按病种支付方式的研究文献进行循证医学分析。
2 研究方法 2.1 文献检索策略检索中国知网(CNKI)、万方数据知识服务平台、维普中文期刊服务平台,中文关键词设定为“肺结核/结核病”和“支付/付费”。检索PubMed数据库,英文关键词设定为“TB payment”。文献检索时间为2001年1月1日至2021年9月1日,语种为中英文,必要时通过“滚雪球”的方式手动检索补充,以获取更多文献。
2.2 文献纳入与排除标准纳入标准。(1)研究内容:与支付方式对肺结核患者影响有关的文献;(2)属于对照研究,将该试点地区支付方式改革前数据指标视为对照组结果,改革后数据指标视为实验组结果;(3)研究对象:肺结核患者;(4)结局指标:包括医疗费用、个人自付、报销比例、自付比例。
排除标准:(1)文献质量较低;(2)研究对象为非肺结核患者;(3)不包含以上结局指标或无法提供有效数据。
2.3 质量控制本研究运用纽卡斯尔-渥太华量表(The NewcastleOttawa Scale,NOS)对纳入文献进行质量评价,NOS量表分为3部分:研究人群选择、组间可比性、暴露因素的测量,共8个条目,采用星级系统,满分为9颗星。
2.4 统计分析采用RevMan 5.3软件对文献进行统计分析。采用相对危险度(RR)分析并以95%的置信区间表示。首先分析各研究间的异质性,若各研究在统计学上具有同质性(P>0.05,I2≤50%),采用固定效应模型Mantel-Haenszel(M-H)法做Meta分析;若P<0.05,I2>50%时(无临床异质性),则采用随机效应模型DerSimonian and Laird(D-L)法做Meta分析。采用“漏斗图”来反映可能潜在的发表偏倚,以试验的样本量对其RR效应量大小作图,若图形对称,表明不存在发表偏倚的影响,反之则存在发表偏倚。
3 结果 3.1 文献检索结果通过对关键词进行检索,从中国知网、维普、万方、PubMed数据库共检索到305篇文献,其中中文文献123篇(中国知网34篇,万方数据库59篇,维普数据库30篇);英文文献182篇主要来自于PubMed。经NoteExpress软件排除重复文献后,阅读文章题目及摘要,进行初筛,再略读全文,根据纳入排除标准,剔除不符合纳入标准的研究文献,最终纳入10篇符合要求的文献。文献筛选路径见图 1。
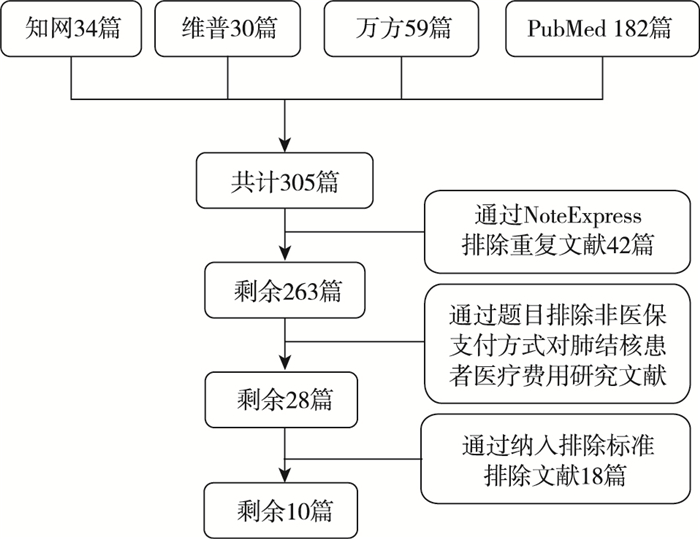
|
图 1 文献筛选路径图 |
纳入的10篇文献皆发表于2011—2020年。其中,绝大多数学者将关注点聚焦于单病种定额支付模式,但是各支付方式改革试点地区的具体做法略有差异。纳入文献的基本特征见表 1。
| 表 1 文献基本特征 |
纳入文献质量评分普遍为6分,仅有两篇文献达到了7~8分,见表 2。
| 表 2 纳入研究的NOS评分 |
截至2019年,我国依然是全球第二大结核病高负担国家。对此现象进行深层剖析,破解的关键在于找寻肺结核患者医疗负担的影响因素。经过众多研究,国内外专家、学者就医保支付方式是肺结核医疗负担的一大影响因素这一结论达成共识,普遍认为现行按服务项目付费方式存在一定不足,并开始逐步探寻更适宜的付费方式。通过梳理国内外肺结核支付方式改革的文献,发现近些年的研究主要聚焦于按病种定额付费,并对其持肯定态度。从患者角度来看,单病种定额付费通过提高患者补偿比例,避免患者因病致贫中断治疗,可以提高治疗依从性,提升社会健康水平。对医保资金提供方而言,单病种定额付费通过规范医疗行为,有效控制资金统筹基金支出,减轻财政负担。
3.4 Meta分析结果 3.4.1 报销比例在本次纳入研究的10篇文献中,共有九篇[5-6, 8-14]文章提到了报销比例这一结局指标,其中部分研究将研究对象分情况进行比较,因而在本次分析中视为两篇文献。对其进行异质性检验,结果表明本次研究的不同文献之间的效应具有异质性(P=0.002),且异质性略微偏大(I=60%),统计分析使用随机效应模型,理论上应使用D-L法做Meta分析,但是RevMan5.3中却未能发现D-L法。经查阅相关资料得知,在RevMan5.3中,“D-L法=随机效应模型+ M-H法”,故此处选择以M-H法进行Meta分析。随机效应模型结果表明,各个研究合并后的综合效应值RR为1.20(95%CI:1.11-1.30),P<10-5,说明支付方式与肺结核患者医疗报销情况之间的关联具有统计学意义,医保支付方式的改革提高了患者医保报销比例,进而有效降低了患者疾病经济负担(图 2)。
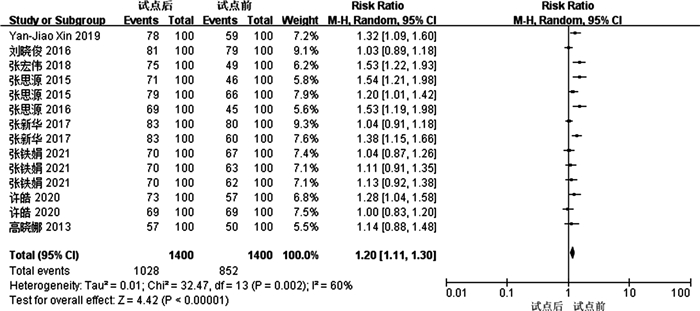
|
图 2 按病种支付试点前后样本报销比例森林图 |
共有3篇文献[5, 7, 9]提及了个人自付费用,其中部分研究将研究对象分情况进行比较,因而在本次分析中视为三篇文献。各文献间存在严重的异质性(I2=99%,P<10-5),因而采用敏感性分析法进行异质性检验,对纳入文献进行逐一去除,异质性无明显变化,且结局指标未发生明显逆转,表明医疗总费用指标分析结果较为稳健。采用随机效应模型进行合并分析,结果显示SMD为0.66(95% CI:-1.57-0.25),P>0.05,差异无统计学意义,说明支付方式改革未能有效降低医疗总费用(图 3)。
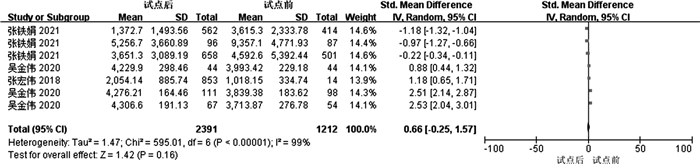
|
图 3 按病种支付试点前后样本医疗总费用森林图 |
共有2篇文献[7, 9]提及了个人自付费用,其中吴金伟[7]将研究对象分情况进行比较,因而在本次分析中视为三篇文献。各文献间存在严重的异质性(I2=99%,P<10-5),因而采用敏感性分析法进行异质性检验,对纳入文献进行逐一去除后发现,剔除张宏伟[8]的研究后,异质性有小幅度降低(I2=85%,P<10-3)。但个人自付费用结局指标并未出现改变,说明分析结果较为稳健。采用随机效应模型进行合并分析,结果显示支付方式改革后个人自付费用较改革前明显降低,SMD为-5.56(95% CI:-10.05-1.06),P<0.05,说明支付方式与肺结核患者个人自付费用之间的关联具有统计学意义,医保支付方式的改革可以降低患者自付费用,促使患者疾病负担得以缓解(图 4)。
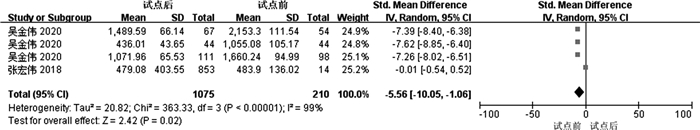
|
图 4 按病种支付试点前后样本个人自付费用森林图 |
本文采用Egger's检验,以漏斗图是否具有对称性判断是否存在发表偏倚。以报销比例为结局指标,绘制漏斗图,判断肺结核患者支付模式研究文献潜在出版偏倚。如图 5所示,RR效应量的图形基本对称,说明不存在发表偏倚。
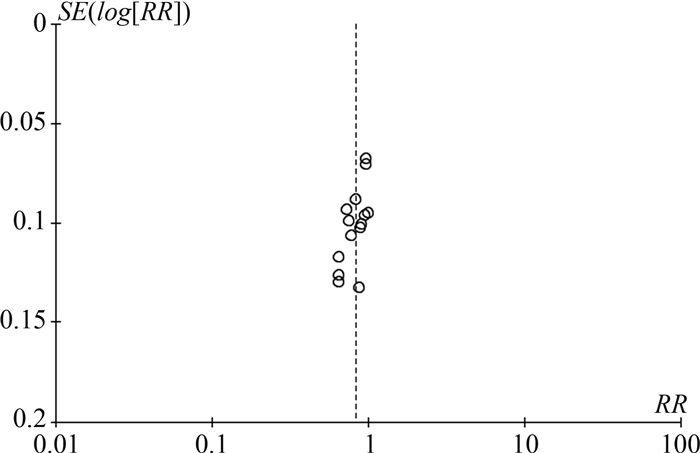
|
图 5 肺结核患者按病种支付研究文献漏斗图 |
医疗保障是减轻患者就医负担的重要手段,而医保支付则是医保领域的关键内容之一,研究表明,在卫生部门中,经济激励是最重要的影响组织和个人行为的因素之一,改变支付方式可以有效改变医疗机构的诊疗行为以及患者就医行为。[15]但近年来,原有的按项目付费逐渐显现出弊端,在诊疗过程中,肺结核患者需要承担极重的经济负担,因此,极易导致因病致贫、因病返贫,甚至因无力承担诊疗费用而中断治疗的现象。那么,为提高患者治愈率,控制疾病传播,应尽快找寻适宜的支付方式,减轻患者疾病经济负担,保证患者得到及时且适宜的治疗。
总体来说,对肺结核患者实行单病种定额付费模式具有一定优势。本研究发现,单病种定额支付在一定程度上可以提高患者报销比例,降低患者自付费用,在一定程度上体现了该付费方式对肺结核患者疾病负担具有一定减缓作用。但同时,本研究结果显示,该支付方式并未对医疗总费用产生显著影响,肺结核患者单病种定额支付模式或存在一定不足,有待进一步完善。
4.1 单病种定额支付具有一定适用性首先,该政策可以更好地解决患者就医负担重的现实问题,在一定程度上保障贫困患者获得救治,进而达成降低我国肺结核发病率、终止肺结核的目标。在当今社会,“看病贵”这一问题日益凸显,有研究发现[16],经济因素对慢性病患者的应就诊而未就诊率、应住院而未住院率这两大指标具有显著影响,47.75%的山西省农村慢性病患者因为经济原因而未能前往医院就诊,有76.54%因经济原因出现应住院而未住院的情况。针对此问题,刘清[17]提出医保基金支付方式应由“后付制”改为“预付制”,进而激励医院主动控费,从侧面印证了单病种定额付费的可行性。此外,郭斌[18]等人还建议应进一步提高患者保障程度,尤其是慢性病门诊部分。而单病种定额付费政策则恰好可以达成这一构想。研究表明,单病种定额付费模式的应用有助于降低患者自付比例,控制不合理医疗服务,有效缓解疾病经济负担,肺结核患者可以最大程度地享受医保补偿。另一方面,以“定额包干、超支自付、结余归己”为前提的单病种定额付费模式可以规范诊疗行为,促进医务人员主动控费,遏制药品费用、诊疗费用等的增长,促使诊疗费用的结构趋于合理化,进而有效控制统筹基金支出,减轻财政负担。
其次,从诊疗支付的角度来说,肺结核作为一种慢性传染性疾病,其诊疗具有一定的特殊性,诊疗疗程长,需全程规范治疗、联合用药、定期进行相关检查,会产生高昂的诊疗费用。此外,由于诊疗不规范、诊疗依从性较低、缺少后期巩固治疗等原因,可能会出现肺结核复发或进一步发展为耐药肺结核的情况,更会造成费用负担增加。同时,为了避免出现副作用,并获得更好的疗效,护肝药、进口药、更为先进的诊疗设备成了患者的首选;而耐药肺结核患者需长时间使用的二线抗结核药物价格更是十分高昂,这都加剧了肺结核患者医疗负担。[19]因此,更需要医保给予足够的经济保障。但传统的按服务项目付费不仅报销比例低,还存在为获取利益诱导需求过度诊疗的情况,相比较来说单病种定额付费则很大程度地降低了不良现象出现的风险,为患者提供更有力的保障。
4.2 单病种定额支付仍有待完善,可进一步寻找更适宜的支付方式现阶段实施中,单病种定额支付模式仍有待完善。有学者认为,受大环境背景的影响,目前我国单病种付费制度覆盖的病种仍较为单一,还未取得明显效果。且现行的单病种付费模式补偿标准偏低,缺乏科学性;地方差异较大,缺乏一致性。有些地区将注意力全部集中在宏观层面,仅注重控制总体费用,但并未意识到规范诊疗流程才是核心要素[20],对于覆盖人群,也并未充分考虑性别、年龄、并发症等因素带来的影响。现行的服务包覆盖范围小,限制患者需求,还需进一步完善。
此外,虽然付费方式已由按服务项目付费转为了单病种定额付费,但医生的工资依旧按照绩效发放,可能会降低医务人员薪酬水平,进而促使其产生抵触心理,使得政策的运行效果适得其反。有学者[21]通过与基层工作人员进行深入访谈发现,有意避免救治单病种病人等现象时有发生,虽然门诊费用基本得到控制,但住院病例的费用超出了支出上限,存在医生故意将患者病情严重化,要求住院治疗的情况。此外,由于监管、考核机制还不健全,且医保部门人力资源有限,因而无法对医院进行严格管理,避免不良情况的发生。
总之,按病种付费虽能够减轻患者疾病付费,但对病人规范化治疗约束性不强,因此,考虑到肺结核治疗特点,引入全疗程按人头病种结算,有利于提高患者治疗的积极性和诊疗依从性,进而提高疾病诊疗效果,降低肺结核造成的社会影响。
5 结论与展望对报销比例这一结局指标进行循证医学分析得到的合并RR值为1.20,95%的可信区间为[1.11,1.30];对个人自付费用指标进行分析,SMD为-5.56,95%的可信区间为[-10.05,-1.06],证实了医保支付方式的改变,有助于减轻肺结核患者负担。但是,对医疗总费用这一结局指标进行分析,发现试点后患者医疗总费用与试点前相比,差异无统计学意义,与张思源[12]、吴金伟[7]等人的研究结果相悖,有待进一步深入研究,找寻原因。
本次Meta分析是对医保支付方式对患者医疗负担影响的初步研究,在本次分析中,305篇文献仅有10篇符合纳入标准,文献纳入率较低,并且,虽然诸位专家学者均在文章中提及了患者医疗费用相关指标,但大部分文章中仅注明平均数而未包含标准差,因而无法视为连续性变量进行分析,进而无法获得更准确的结果来判断支付方式改革对肺结核患者医疗费用的影响。本次分析纳入的文献总体质量不高,未来应进一步加强研究设计的科学性,为我国医保支付方式改革进程提供理论基础。
此外,虽然目前研究结果显示按病种付费已初步达成缓解患者疾病负担的目标,但仍存在不足之处。在服务包方面,未来还应扩大覆盖范围,制定更科学的报销比例,建议基于患者群体的不同特征(如并发症、合并症等)在同一病种的基础上制定更加精细化、多样化的补偿机制;在医院激励机制方面,未来应建立更为科学有效的激励机制,通过经济手段规范医生行为,提高医生的积极性。同时,我国也可以充分借鉴国外先进经验,探寻更适宜的支付模式,如全疗程按人头病种结算模式,规避按病种定额付费的风险因素。
作者声明本文无实际或潜在的利益冲突。
| [1] |
中国防痨协会. 耐药结核病化学治疗指南(2015)[J]. 中国防痨杂志, 2015, 37(5): 421-469. DOI:10.3969/j.issn.1000-6621.2015.05.001 |
| [2] |
卫生健康委发展改革委教育部科技部民政部财政部扶贫办医保局关于印发遏制结核病行动计划(2019-2022年)的通知[J]. 中华人民共和国国务院公报, 2019, 1675(28): 57-63.
|
| [3] |
王黎霞, 成诗明, 陈明亭, 等. 2010年全国第五次结核病流行病学抽样调查报告[J]. 中国防痨杂志, 2012, 34(8): 485-508. |
| [4] |
Jiang W X, Long Q, Lucas H, et al. Impact of an innovative financing and payment model on tuberculosis patients' financial burden: is tuberculosis care more affordable for the poor?[J]. Infect Dis Poverty, 2019, 8(1): 21. DOI:10.1186/s40249-019-0532-x |
| [5] |
张铁娟, 潘艳, 马建军, 等. 医疗保险支付新模式减轻肺结核患者经济负担的效果分析[J]. 中国防痨杂志, 2021, 43(8): 778-782. DOI:10.3969/j.issn.1000-6621.2021.08.005 |
| [6] |
许皓. 浙江省桐乡市结核病按病种付费管理模式效果评估[J]. 中国乡村医药, 2020, 27(24): 59-60. DOI:10.3969/j.issn.1006-5180.2020.24.037 |
| [7] |
吴金伟, 姚晓英, 辅海平, 等. 桐乡市医保支付方式改革对肺结核患者门诊费用的影响[J]. 预防医学, 2020, 32(11): 1178-1180, 1184. |
| [8] |
Xin Y J, Xiang L, Jiang J N, et al. The impact of increased reimbursement rates under the new cooperative medical scheme on the financial burden of tuberculosis patients[J]. Infect Dis Poverty, 2019, 8(1): 67. DOI:10.1186/s40249-019-0575-z |
| [9] |
张宏伟, 许静, 邓亚丽, 等. 不同结算方式下汉中市肺结核患者门诊诊疗费用分析[J]. 中国防痨杂志, 2018, 40(11): 1208-1213. DOI:10.3969/j.issn.1000-6621.2018.11.012 |
| [10] |
张新华, 罗成宜, 易淑媛, 等. 湖北宜昌市夷陵区肺结核病单病种定额支付标准及控制[J]. 公共卫生与预防医学, 2017, 28(1): 63-66. |
| [11] |
刘晓俊, 张培, 袁凤花, 等. 宜昌市县级新农合肺结核诊疗费用支付模式研究[J]. 中国热带医学, 2016, 16(2): 178-180. |
| [12] |
张思源, 龙倩, 蒋晖, 等. 镇江市实施肺结核单病种定额付费的SWOT分析[J]. 医学与社会, 2016, 29(1): 77-79, 85. |
| [13] |
张思源. 镇江市肺结核单病种付费制度与实施效果研究[D]. 南京: 南京医科大学, 2015.
|
| [14] |
高晓娜, 张研, 陈晓燕, 等. 湖北省某县医院实施单病种付费方式中的住院费用现状分析[J]. 医学与社会, 2013, 26(8): 1-4. |
| [15] |
Mark J Roberts, William Hsiao, Peter Berman, et al. 通向正确的卫生改革之路[M]. 任明辉, 译. 郭岩, 校. 北京: 北京大学医学出版社, 2010.
|
| [16] |
田淼淼, 王芳, 袁莎莎, 等. 山西省农村慢性病患者潜在医疗服务需求分析[J]. 中国农村卫生事业管理, 2018, 38(8): 985-987. DOI:10.3969/j.issn.1005-5916.2018.08.001 |
| [17] |
刘清. 公立医院综合改革走深走实群众"看病难、看病贵"问题得到有效缓解[J]. 人口与健康, 2019(5): 52-53. |
| [18] |
郭斌, 程怀志, 张文雯, 等. 黑龙江省城市老年人卫生服务利用状况及其影响因素[J]. 医学与社会, 2019, 32(6): 1-4. |
| [19] |
刘宏宇, 张玉, 朱雪雪, 等. 辽宁省某市2007-2017年结核病患者住院费用分析[J]. 中国公共卫生, 2019, 35(5): 650-653. |
| [20] |
崔晴川, 王朝昕, 蒋炜. 我国单病种支付方式改革十年发展的系统回顾及效果评价[J]. 中国循证医学杂志, 2016, 16(9): 1104-1111. |
| [21] |
Long Q, Jiang W, Dong D, et al. A New Financing Model for Tuberculosis (TB) Care in China: Challenges of Policy Development and Lessons Learned from the Implementation[J]. Int J Environ Res Public Health, 2020, 17(4): 1400. DOI:10.3390/ijerph17041400 |
(编辑 薛云)





