2. 福建省农业科学院农业经济与科技信息研究所 福建福州 350003
2. Agricultural Economics and Technology Information Institute, Fujian Academy of Agricultural Sciences, Fuzhou Fujian 350002, China
社会医疗保险制度是减轻居民就医负担、增进民生福祉、维护社会和谐稳定的重大制度安排。我国已经建立起全世界规模最大的社会医疗保障体系,实现了基本医疗保障制度的全民覆盖,然而,城乡医保保障水平不均衡现象仍然存在。为更好地发挥社会医疗保险的保障功能,切实减轻农村居民医疗负担,缩小城乡居民在医保待遇上的差异,我国实施了城乡居民基本医疗保险制度整合。2016年国务院发布《关于整合城乡居民基本医疗保险制度的意见》(国发〔2016〕3号),要求将城镇居民医疗保险(以下简称“城镇居民医保”)和新型农村合作制度(以下简称“新农合”)整合成为城乡居民基本医疗保险,按照“六个统一”原则在全国范围内建立起统一的城乡居民医疗保险制度①。事实上,在2016年统一部署之前,全国先后已有93个地区进行了城乡居民医保制度的整合试点;2016年之后,各地加快了城乡居民医保制度整合工作的推进。到2020年底,全国337个地、市、州(含直辖市)已全面完成了新农合与城镇居民医疗保险的整合并轨,城乡居民基本医疗保障制度进入一体化发展的新阶段。
① 根据《国务院关于整合城乡居民基本医疗保险制度的意见》要求“统一覆盖范围、统一筹资政策、统一保障待遇、统一医保目录、统一定点管理和统一基金管理”(http://www.gov.cn/gongbao/content/2016/content_5036268.htm)
当前,我国人口老龄化形势日益严峻,中老年人口又是医疗需求最为频繁的群体,特别是农村中老年人更易受到健康冲击和经济风险的困扰[1],是“因病致贫返贫”的边缘人群。因此,在人口老龄化日益严峻的背景下,整合后的城乡居民医保制度是否能够显著降低农村中老年人医疗费用负担?哪种整合模式对降低农村中老年人医疗负担更为有效?这一政策在不同特征群体间的减负效应是否存在异质性?回答这些问题,将有助于科学理解我国农村中老年人“因病致贫返贫”的深层次原因,为巩固和拓展脱贫攻坚成果、完善我国农村社会医疗保险制度提供实证依据。
2 文献综述我国城乡医保整合制度试点实施已推行多年,政策的影响广泛而深远,已有研究普遍认为推行城乡医保整合政策是实现医保公平性的有效途径,但对该政策能否有能够效地减轻城乡居民的医疗费用负担却依然存在较大分歧。[2]多数学者认为城乡医保整合的制度设计能够改善城乡居民医疗保障待遇并缩小城乡居民医疗服务差距。[3-4]实施城乡医保整合能够显著增加农村居民的医疗服务利用并降低其医疗费用负担。[5-7]然而,也有文献认为,医保整合制度并不能有效提高农村居民医疗服务水平,也没有显著缩小城乡医疗保险实际补偿率的差距[8],由于“新农合”与“城镇居民医保”的保障水平都较低,均未达到社会福利最大化的保障水平,整合后对居民福利改善效果有限[9]。并且城乡医保整合并非“一刀切”的单一模式,采用不同的整合模式对城乡居民医疗服务的改善效果存在差异[10],对不同特征群体的影响也存在异质性[11-12]。
理论上,城乡医保整合政策带来保障水平的提高对居民医疗服务利用会产生福利改进与效率损失两种效应。[13]其一,城乡医保整合提升了医保补偿待遇,在保持相同医疗服务购买水平的条件下,补偿待遇的提高意味着实际支付费用下降,有助于降低居民医疗负担。同时,医疗服务相对价格下降,会促进医疗服务需求[14],导致住院率、住院次数和住院费用的增加[15],带来医疗福利改进。其二,基本医疗保障待遇的提高,不可避免因信息不对称而诱发道德风险,导致不合理医疗费用的增加从而产生效率损失[16]。但也有学者认为,医疗补偿待遇的提高并不必然带来医疗服务利用增加和医疗费用增长,其结果如何,还取决于医疗服务价格对人们医疗服务利用的影响,以及监管部门对医疗费用的管控措施。[17]我国的医保基金支付方同时也是医保支出的控费方,本身也有利于医保机构对医疗支付费用的监督控制。[18]综上,城乡医保整合政策能否减轻农村中老年人医疗费用负担在理论和政策层面都难以确定,其结果有待于进一步的实证检验。
为此,本文在已有研究基础上,使用中国健康与养老追踪调查(CHARLS)2011—2018年四期混合截面数据,基于渐进性双重差分法的分析框架,采用Heckman样本选择模型,估计了城乡医保整合政策实施对农村中老年人医疗费用负担的影响,并考察其在不同群体之间的差异。与现有研究相比,本文的改进在于对政策变量的识别是以参保者实际参保地的医保整合政策为基准,以更好地克服个体参保决策的选择性。通过查询各省(含直辖市)地级市官方网站、年报、网络信息等公开资料,得到样本所在地是否实施整合政策及整合模式等关键信息,以此作为政策变量,以期得到更精准的政策评估效应。
3 研究设计 3.1 模型构建本文借助城乡居民医保制度在不同地区整合时间上存在差异这一事实[11],运用渐进性双重差分模型的分析框架来考察城乡居民医保整合对农村中老年人医疗负担的影响。具体来说,用combinect来反映地区c在t年份是否实施了城乡医保整合政策。其定义为:某地区宣布实施城乡医保整合政策的当年和此后各年,取值为1,否则为0。如此设置就自动产生了“处理组”和“对照组”,以及“处理前”和“处理后”的双重差异[19-20],具体模型表述为:
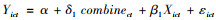
|
(1) |
(1) 式中,i表示居民个体,c表示地区,t表示时间。combinect为本文的核心解释变量,表示c地区t年份是否实施了城乡医保整合,系数δ1反映了城乡医保整合政策对农村中年老人医疗费用和负担的平均影响效应。Yict为被解释变量,包括农村中老人医疗费用及医疗负担。Xict是一系列可以影响农村中年老人医疗费用的控制变量,包括个体特征变量、家庭结构及收入等随时间变化的特征变量,εict是回归中的随机扰动项。
同时,为了避免上述模型中可能出现的选择性偏差(selection bias)问题[21],本文使用了Heckman样本选择模型对(1)式进行修正。该方法构建了一个选择方程和结果方程,选择方程对参保人是否发生医疗费用支出进行估计,结果方程对参保人的医疗费用支出水平进行估计,通过逆米尔斯比(inverse-mills-ratio)来修正样本自选择所带来的结果偏误。将(1)式改写为:
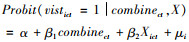
|
(2) |
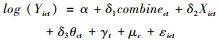
|
(3) |
(2) 式为选择模型,vistict表示医疗费用支出的二元变量,将医疗费用支出大于0的定义为1,表示发生医疗需求,其他定义为0,表示未发生医疗支出。combinect的定义与(1)式中一致,表示城乡医保整合变量,Xict表示控制变量,这里主要包含个体和家庭特征变量,如性别、年龄、婚姻、教育、家庭规模、人均收入等,μict为随机扰动项。(3)式为结果模型,Yict为结果变量,包含农村中老年人全年医疗费用支出和医疗负担;Xict为控制变量,其定义与(2)式相同,此外,为了提高估计结果的有效性,在控制变量中增加了地区宏观变量θct,包括地区人均GDP、每千人医生数和床位数;本文还控制了时间固定效应γt和地区固定效应μc,εict是回归中的随机扰动项。
最后,还考察了采用不同整合模式对农村中老年人医疗费用支出和医疗负担的影响,将是否整合变量combinect替换为整合模式变量combine_typect,形成以下模型:
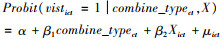
|
(4) |
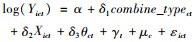
|
(5) |
本文所用数据来自中国健康与养老追踪调查CHARLS数据2011年、2013年、2015年和2018年四期数据。该数据通过抽样方式收集了一套45岁及以上中老年人家庭和个人的高质量微观数据,其数据不仅在全国地理、人口、社会和经济方面具有较好代表性,还涵盖了个人健康、医疗服务利用、经济和家庭等方面的详细信息。
基于本文的研究目的,对样本进行了以下筛选:(1)只选取参与新农合、城镇居民医保或城乡居民医保的个体,剔除了参与城镇职工医保和没有参加任何基本医疗保险的个体。(2)城乡医保整合有很强的地域性特征,为了确定居民的参保地,避免居民参保地与调查所在地的不同而导致参保个体类型的错配,本文仅选择在问卷中回答为“在本县/市”参保的样本。(3)删除了缺失家庭全年医疗保健支出等关键变量的样本以及控制变量缺失的样本。经过筛选得到2011年、2013年、2015年和2018年四期混合截面数据,最终得到涵盖全国123个地区的有效样本35 246个。
3.3 变量设定及描述性统计 3.3.1 被解释变量根据世界卫生组织2012报告的观点,医疗支出负担可以用医疗支出占家庭消费总支出或家庭总收入的比例来衡量。由于CHARLS问卷中并没有关于个体全年医疗费用支出的数据,因此本文借鉴马超等的做法[22],用中老年人所在家庭人均医疗支出与老年个体总收入之比(简称“支出—收入比”)作为医疗负担的代理变量。在稳健性检验中,将收入替换为家庭人均消费支出,将医疗负担定义为“人均医疗支出与家庭人均消费支出之比”进行分析。
3.3.2 核心解释变量首先,对于城乡医保整合的界定,从样本个体所在地区颁布实施启动城乡医保整合的正式文件中获取整合时间,并对这一变量进行赋值。需要说明的是,由于CHARLS问卷中关于医疗服务的询问均为“过去一年”的情况,因此,该变量的设置是以调查年份的前一年作为实施标准。即当在调查年份的前一年该地区实施了城乡医保整合,其赋值为“1”,否则为“0”。其次,关于城乡医保整合模式的测度,根据个体所在地区医保整合正式文件中提及的整合方案,将整合类型分为三类,并以未整合组为基准,设置“一制多档”模式和“城乡一档”模式两个虚拟变量。
3.3.3 控制变量借鉴Andersen构建的医疗服务利用行为模型[23],本文所选取控制变量主要包括两类:一类是与医疗服务相关的个体特征变量,主要包括个体的性别、年龄、教育程度、婚姻状况、经济收入、自评健康和是否患慢性病等;另一类是样本所在地区的宏观经济发展和医疗条件变量,主要包括地区人均GDP、每千人医生数和床位数等。变量定义和描述性统计结果如表 1所示。
| 表 1 变量定义与描述 |
表 2汇报了城乡医保整合政策对农村中老年人全年医疗支出及医疗负担影响的估计结果。模型(1)和模型(2)分別估计了是否实施城乡医保整合及整合模式的结果。
| 表 2 城乡医保整合对农村中老年人医疗支出与医疗负担的影响 |
首先,在是否实施城乡医保整合上,列(1)的选择方程结果显示,城乡医保整合变量回归系数为正(P < 0.01),表明实施城乡医保整合政策显著增加了农村中老年人医疗服务利用的概率,列(2)的医疗支出结果显示,城乡医保整合政策变量系数显著为负,表明整合政策显著减少了农村中老年人全年医疗支出。平均而言,与未实施整合的地区相比,整合地区农村中老年人全年医疗支出下降了19.2%。另外,列(3)的医疗负担结果显示,城乡医保整合变量的回归系数显著为负(P < 0.01),说明整合政策显著降低了农村中老年人的医疗负担。平均而言,与未实施整合的地区相比,整合地区农村中老年人全年医疗费用负担下降了4.7个百分点。其次,从整合模式来看,模型2中列(4)的选择方程表明,两种整合模式系数均显著为正(P < 0.01),表明不管采用何种整合模式都显著增加了农村中老年人的医疗服务利用。从列(5)的支出方程可以看到,“一制多档”整合模式的系数显著为负,而“城乡一档”整合模式的系数并不具有统计学意义,这表明与采用“城乡一档”模式相比,“一制多档”的整合模式能更加有效地降低农村中老年人医疗费用支出;列(6)的医疗负担结果与列(5)的支出结果一致,采用“城乡一档”整合模式对农村中老年人医疗负担影响不显著,但“一制多档”整合模式有效降低了农村中老年人医疗负担。出现这一结果的可能原因是,“一制多档”模式允许参保者根据自身条件选择不同的缴费标准和补偿待遇,使得身体条件差的参保人选择高缴费高补偿档位,而身体条件好的参保人选择低缴费低补偿的档位,从而易导致逆向选择问题发生,其结果虽然能够在短期内使得参保者效益达到最大,但长期来看,会产生“劣币驱逐良货”的后果,使得这项医疗保险制度难以长期维系。从国务院的整合文件也可以看到,“一制多档”是在实施城乡医保整合过程中暂时性的过渡模式,最终的目标是要实现统一的“城乡一档”模式。因此,需要科学设计城乡居民医保制度,真正实现城乡医保制度的一体化。
4.2 稳健性检验在稳健性检验中,首先本文采用农村中老年人均医疗支出与人均家庭消费支出之比作为医疗负担的代理变量来进一步验证城乡医保整合对医疗负担的影响,结果如表 3。其次,为解决在Heckman模型中逆米尔斯比系数不显著引起的估计偏误问题,采用了两部模型对基准回归方程再次进行估计,结果如表 4。稳健性检验的结果显示,不管是变换医疗负担的代理变量还是采用两部模型重新估计,核心解释变量的回归系数与Heckman基准回归结果基本一致,证实基本模型结论的稳健与可靠性。
| 表 3 城乡医保整合对农村居民医疗负担影响的稳健性检验 |
| 表 4 基于两部模型估计的城乡医保整合对农村居民医疗负担影响的稳健性检验 |
随着年龄的增长,身体机能变弱,遭受健康冲击的风险增高,这将导致整合政策对农村中老年人医疗负担的影响存在年龄差异。[24]本文借鉴洪灏琪等人的做法将样本按年龄分为45~54岁、55~64岁以及65岁及以上三个组别,分别代表中年人、低龄老年人和高龄老年人。[11]采用Heckman模型对三个群体的医疗负担进行回归,结果显示,城乡医保整合变量的回归系数只对65岁以上群体具有负向的统计学意义,在其他两组中均不具有统计学意义。这表明实施城乡医保整合显著降低了65岁以上农村高龄老年群体的医疗负担,但对65岁以下的农村中老年群体医疗负担并没有显著的改善作用,对于中年群体还可能增加其医疗负担。从整合模式来看,“一制多档”模式对低龄和高龄老年组的医疗负担产生了显著的负向影响,这说明该政策主要是减轻了农村低龄和高龄老年人的医疗费用负担,并且采用该整合模式对减轻农村高龄老年群体医疗负担的效果更为明显。(表 5)。
| 表 5 城乡医保整合对不同年龄群体医疗负担的影响结果 |
经济收入是影响居民医疗需求的重要因素,顾海等的研究表明,城乡医保整合在医疗服务利用方面存在“亲穷人”现象。[3]由于不同收入群体对于医疗需求的弹性存在差异,因此有必要考察城乡医保整合对不同收入群体的异质性影响。本文按人均收入排序进行4分位数分组,将前25%作为低收入组、将后25%作为高收入组,中间的50%作为中收入组。采用Heckman模型对三个群体的全年医疗负担进行回归分析(表 6)。结果显示,城乡医保整合对各收入群体的医疗负担均有显著的负向影响,从整合模式看,“城乡一档”模式对中高收入组医疗负担有显著的负向影响,而“一制多档”模式对各收入组医疗负担的影响均显著为负。从各组变量的回归系数来看,城乡医保整合对中收入组影响效应最大。可见实施城乡医保整合政策能够显著降低农村中老年人的医疗负担,尤其对减轻中收入群体的医疗负担效果更为明显(表 6)。
| 表 6 城乡医保整合对不同收入群体医疗负担的影响结果 |
本文基于CHARLS数据,采用Heckman样本选择模型,评估了城乡医保整合政策对农村中老年人医疗费用及医疗负担的影响。研究发现,第一,总体而言,实施城乡医保整合政策有利于降低农村中老年人医疗支出并减轻其医疗负担,并且采取“一制多档”的整合模式对降低农村中老年医疗负担比“城乡一档”模式效果更好。第二,异质性分析显示,在年龄分组上,实施城乡医保整合及采用“一制多档”整合模式有利于降低65岁及以上的高龄老年群体的医疗负担,但对45~54岁之间的中年人群体的影响不具有统计学意义;在收入分组上,实施城乡医保整合及采用“一制多档”整合模式对减轻中高收入群体医疗负担的效果优于低收入群体,对降低中收入群体医疗费用负担最为有效。
根据上述研究结论,得到以下两点启示:第一,城乡医保整合政策在减轻农村中老年人医疗负担方面具有积极作用,从两种整合模式产生的异质性效果来看,采取“一制多档”模式比“城乡一档”模式对减轻中老年人医疗负担更好,但“一制多档”模式容易诱发参保人的逆向选择问题,不利于医保基金的长期稳定运行,也不利于“一制多档”模式,实现城乡一体化的医保制度。因此,为了更好地发挥医保制度的减负效果,建议在逐步取消“一制多档”的条件下,建立个人缴费与个体收入相挂钩、政府补助与经济发展水平和不同人群相协调的动态增长机制。一方面能够提高医保制度对医疗费用的减负效果,增强农村中老年人抵御“因病致贫、因病返贫”风险的能力;另一方面,可以避免“逆向选择”问题的发生,实现基本医保制度的长期可持续发展。第二,针对医保整合制度对农村不同年龄群体医疗费用减负效果的异质性,建议进一步细化落实政策措施,通过制定精准的制度设计,提高城乡医保制度对农村低龄和低收入老年群体的政策倾斜力度,合理运用财政补贴机制,确保农村边缘老年群体全部参保,并扩大其报销目录和增加报销比例,切实减轻农村中老年人的医疗费用负担。
作者声明本文无实际或潜在的利益冲突。
| [1] |
封进, 余央央, 楼平易. 医疗需求与中国医疗费用增长: 基于城乡老年医疗支出差异的视角[J]. 中国社会科学, 2015(3): 85-103. |
| [2] |
仇雨临, 王昭茜. 我国医疗保险制度发展四十年: 进程、经验与展望[J]. 华中师范大学学报(人文社会科学版), 2019, 58(1): 23-30. DOI:10.3969/j.issn.1000-2456.2019.01.008 |
| [3] |
顾海. 统筹城乡医保制度、与收入相关的医疗服务利用和健康不平等[J]. 社会科学辑刊, 2019(2): 88-97. |
| [4] |
高秋明, 王震. 完善社会医疗保障的政策工具选择: 基于城乡居民医保整合的实证研究[J]. 中国特色社会主义研究, 2019(4): 63-68. |
| [5] |
马超, 顾海, 宋泽. 补偿原则下的城乡医疗服务利用机会不平等[J]. 经济学(季刊), 2017, 16(4): 1262-1288. |
| [6] |
李长远, 张举国. 城乡医疗保险制度整合对参保居民待遇水平的影响: 基于三种典型整合模式的比较[J]. 求实, 2016(2): 75-82. DOI:10.3969/j.issn.1007-8487.2016.02.010 |
| [7] |
常雪, 苏群, 周春芳. 城乡医保整合对居民健康的影响[J]. 中国人口科学, 2018(6): 103-114, 128. |
| [8] |
刘小鲁. 中国城乡居民医疗保险与医疗服务利用水平的经验研究[J]. 世界经济, 2017, 40(3): 169-192. |
| [9] |
赵绍阳, 臧文斌, 尹庆双. 医疗保障水平的福利效果[J]. 经济研究, 2015, 50(8): 130-145. |
| [10] |
易沛, 张伟. 城乡居民医保制度整合标准的可持续性研究: 基于"一制一档"与"一制多档"的比较[J]. 公共管理学报, 2018, 15(4): 80-90, 153. |
| [11] |
洪灏琪, 宁满秀, 罗叶. 城乡居民医保整合是否抑制了农村中老年人健康损耗?[J]. 中国农村经济, 2021(6): 128-144. |
| [12] |
常雪, 苏群, 谢浩然. 城乡医保统筹对居民医疗负担的影响: 基于城乡差别的视角[J]. 贵州财经大学学报, 2021(2): 80-89. DOI:10.3969/j.issn.1003-6636.2021.02.009 |
| [13] |
Chetty N. Sufficient Statistics for Welfare Analysis: A Bridge Between Structural and Reduced-Form Methods[J]. Annual Review of Economics, 2009(1): 451-488. |
| [14] |
Manning W G, Newhouse P J, Duan N H, et al. Health Insurance and the Demand for Medical Care: Evidence from a Randomized Experiment[J]. American Economic Review, 1987, 77(3): 251-277. |
| [15] |
Feldstein M S. Hospital Cost Inflation: A Study of Nonprofit Price Dynamics[J]. American Economic Review, 1971, 61(5): 853-872. |
| [16] |
朱铭来, 王恩楠. 医疗需求释放、患者道德风险还是供方诱导需求: 基本医疗保险类型转换后医疗费用上涨的路径研究[J]. 经济科学, 2021(2): 110-122. |
| [17] |
Shigeoka H. The Effect of Patient Cost Sharing on Utilization, Health, and Risk Protection[J]. Nber Working Papers, 2013, 104(7): 2152-2184. |
| [18] |
王贞, 封进, 宋弘. 提升医保待遇对我国老年医疗服务利用的影响[J]. 财贸经济, 2019, 40(6): 147-160. |
| [19] |
周玉龙, 杨继东, 黄阳华, 等. 高铁对城市地价的影响及其机制研究: 来自微观土地交易的证据[J]. 中国工业经济, 2018(5): 118-136. |
| [20] |
郭峰, 熊瑞祥. 地方金融机构与地区经济增长: 来自城商行设立的准自然实验[J]. 经济学(季刊), 2018, 17(1): 221-246. |
| [21] |
金双华, 于洁, 田人合. 中国基本医疗保险制度促进受益公平吗: 基于中国家庭金融调查的实证分析[J]. 经济学(季刊), 2020, 19(4): 1291-1314. |
| [22] |
马超, 李植乐, 孙转兰, 等. 养老金对缓解农村居民医疗负担的作用: 为何补贴收入的效果好于补贴医保[J]. 中国工业经济, 2021(4): 43-61. |
| [23] |
Anderson R, Newman J F. Social and Individual Determinants of Medical Care Utilization in the United States[J]. The Milban Memorial Fund Quarterly, 1973(51): 95-124. |
| [24] |
章丹, 徐志刚, 陈品. 新农合"病有所医"有无增进农村居民健康: 对住院患者医疗服务利用、健康和收入影响的再审视[J]. 社会, 2019, 39(2): 58-84. |
(编辑 刘博)




