近年来,在《关于深化审评审批制度改革鼓励药品医疗器械创新的意见》《关于鼓励药品创新实行优先审评审批的意见》等文件相继出台、国家食品药品监督管理机构加入国际人用药品注册技术协调会(The International Council for Harmonisation of Technical Requirements for Pharmaceuticals for Human Use, ICH)等一系列举措的推动下,中国的创新药审评审批速度明显加快。数据显示,2018—2020年在中国获批上市的Ⅰ类创新药与进口原研药(含新增适应症品种,不含国内已有仿制药上市的品种,下同)总数量由76种上升至92种,其中60%左右的药品被纳入加快上市注册程序。而随着药品审评审批速度的不断加快,创新药医保准入的需求正快速增长。
在此背景下,我国对创新药医保准入模式的探索也在不断深入。2017年之前,《国家医保药品目录》调整主要依靠临床专家投票,也称为“专家意见法”准入,药品价值评估标准较为主观。2017年之后,我国开始实行新的医保药品准入模式——以价值为导向的创新药医保谈判准入模式。在2017年第四版《国家医保药品目录》调整、2018年抗癌药专项谈判和2019年第五版《国家医保药品目录》调整的过程中,国家选取了少部分高值创新药开展谈判准入,以药物经济学评价结果为依据进行药品价值评估。2020年,国家医疗保障局出台《基本医疗保险用药管理暂行办法(国家医疗保障局第1号令)》,以价值为导向的创新药医保谈判准入模式开始确立。自此,《国家医保药品目录》调整进入了创新药“逢进必谈”的时代。
当谈判准入成为创新药进入《国家医保药品目录》的主要途径,如何科学地开展创新药价值评估,为谈判准入提供可靠、全面、综合的决策依据,便成为政府决策部门和社会各界广泛关注的重要问题。而我国在这一问题上尚未有较为清晰、明确的评估框架与发展方向。反观世界范围内,一些西方国家已率先开展了药品价值评估的有益尝试,建立起了较为系统、完善的评估体系。因此,本文选取了英国、德国、法国、加拿大四个具有代表性的国家,总结其在创新药价值评估中的有益探索与宝贵经验,为推动我国全面建立创新药价值评估体系提供经验借鉴。
1 国际创新药价值评估的经验根据创新药价值评估方法和评估指标的差异,本文将国际创新药价值评估体系分为两类,即以药物经济学评价为基础的价值评估和以附加临床收益评估为基础的价值评估。英国是以药物经济学评价为基础进行药品价值评估的代表性国家,主要评估指标为药品的增量成本—效果比(Incremental Cost-effectiveness Ratio,ICER);德国、法国则是以附加临床收益评估为基础进行药品价值评估的代表性国家,主要评估指标为药品的临床治疗收益水平。加拿大在此基础上还将附加临床收益评估和药物经济学评价相结合,构建了更为全面的创新药价值评估体系。
1.1 英国英国实施国民卫生保健政策,由政府统筹资金向全民免费提供医疗卫生服务,国民卫生服务体系(National Health Service,NHS)是英国医疗保健服务的主体。英国国家健康与临床优化研究所(The National Institute for Health and Care Excellence,NICE)对药品开展卫生技术评估(Health Technology Assessment,HTA),评估结果作为药品能否进入英国NHS的决策基础。[1]
药物经济学评价是英国HTA中最重要的一个部分。该方法采用经济学理论基础,通过测量和对比拟评估药品和参照药品的经济成本与健康产出,并将医疗成本差值与健康产出差值做一比值,进而得到决策指标ICER。其中健康产出通常使用质量调整生命年(Quality-adjusted life year,QALY)作为衡量指标。实际决策时,将ICER与一个外部参考值(决策者意愿支付阈值)进行对比,从而判断评估药品是否具有经济性。若ICER低于决策者意愿支付阈值,则该药品与参照药品相比,被认为是经济的;反之则被认为是不经济的。英国一般药物的决策者意愿支付阈值为20 000~30 000英镑/QALY,生命终末期药物的决策者意愿支付阈值为50 000英镑/QALY,罕见病治疗药物的决策者意愿支付阈值为100 000~300 000英镑/QALY。[2-3]根据药品ICER值与决策者意愿支付阈值的对比结果,NICE作出基于HTA的推荐结果,通常分为五类:推荐使用、限制使用、仅在研究中使用、用于癌症药物基金、不推荐使用。NICE将HTA报告上报英国卫生部,由英国卫生部最终决定是否将药品纳入NHS以及药品在NHS的使用范围。[1]
因此,英国的创新药价值评估体系以药物经济学评价为基础,ICER是英国决策者用来衡量药品性价比的主要指标。NICE自创建以来,凭借着科学、规范、透明的卫生技术评估体系,对包括中国在内的世界各国药品价值评估体系的构建产生了积极影响,然而该评估方法能否充分体现卫生技术的创新价值仍存在争议。[4-5]近年来,NICE在已发布的HTA指南中多次讨论了卫生技术的创新属性,强调HTA过程应该考虑到显著增加了临床治疗收益,但未体现在QALY计算中的创新价值,并将其作为被评估药品的ICER超过阈值但依然推荐其纳入NHS的证据之一。[6-7]因此,在创新药价值评估的过程中,仅仅关注药品的经济性可能是不够的,需要进一步关注药品在临床治疗中的创新价值。
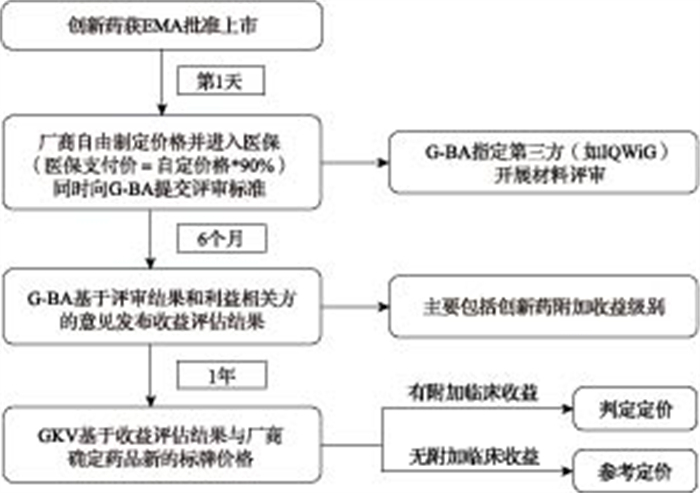
1.2 德国德国联邦联合委员会(Gemeinsamer Bundesaussehuss,G-BA)和卫生保健质量和效率研究所(Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen,IQWiG)具有对新上市药品(或者新批适应症药品)开展临床收益评估的职责。[8-10]德国创新药附加收益评估流程详见图 1。
|
图 1 德国创新药附加收益评估流程[8] |
在德国,药品获得欧洲药品管理局(The European Medicines Agency, EMA)上市批准后将自动获得医保报销资格。由于创新药通常通过零售药店渠道销售,且医院疾病诊断相关分组(Diagnosis Related Groups,DRG)未能覆盖,因此德国创新药标牌价格由厂商自主定价,报销价格为厂商自主定价的90%。同时,厂商按要求向G-BA递交药品评审材料,由G-BA指定IQWiG或者其他第三方机构开展药品收益评估。在药品上市后1年,德国医疗保险基金协会(Gesetzliche Krankenversicherung,GKV)将基于G-BA评估结果,与厂商确定新的药品标牌价格。[8-10]
创新药附加收益级别是G-BA药品收益评估的核心部分,用来评估药品与参照药品相比是否具有附加临床价值及其具体程度。德国创新药附加收益评估以药品的临床试验数量、试验结果、结果的显著性和可信度为证据基础,综合考量药品的治疗效益与损害。其中效益评估包含生存时间的延长、发病率的降低和生存质量的提高;损害评估则主要为药品的不良反应。基于以上评估标准,德国将创新药附加收益分为六个级别:重大附加收益、显著附加收益、较小附加收益、无法量化的附加收益、无附加收益、负收益。[10-12]德国创新药附加收益级别描述详见表 1。
| 表 1 德国创新药附加收益级别描述[10] |
德国通过创新药附加收益评估,明确了药品在临床治疗中的创新价值,并以此为基础对创新药的医保准入定价程序进行了分流。该方法保障了具有临床创新价值的药品可以获得谈判定价资格,对创新药研发起到了正向激励作用;同时通过参考定价方式对不具有创新价值药品的市场准入起到了反向调节作用。
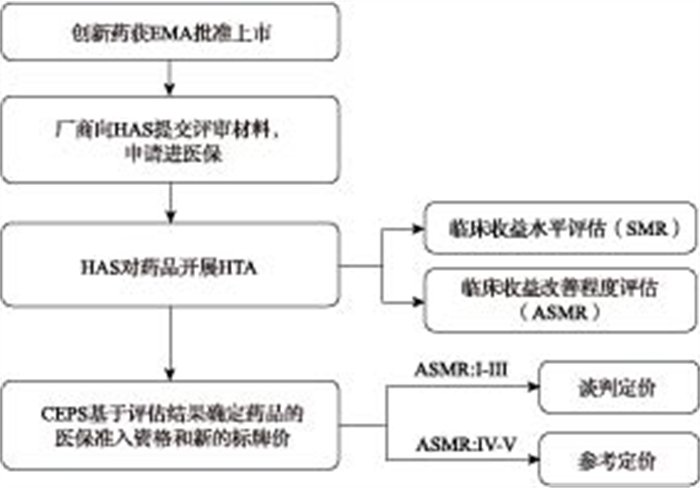
1.3 法国法国的创新药价值评估与定价体系与德国类似,同样仅针对通过零售药店渠道销售或者DRG未能覆盖的新上市或新获批适应症药品,但法国的医保准入政策更为严格。在法国,药品获得EMA或者法国药品管理局(Agence nationale pour la sécurité des médicaments,ANSM)上市批准后,厂商需要向法国卫生部(Haute Autorité de Santé,HAS)提交评审材料,申请进入医保。HAS收到药品的医保准入申请后,对该药品开展HTA。法国药品经济委员会(Comité Economique des Produits de Santé,CEPS)将基于评估结果确定药品的报销资格和标牌价格。[13]法国创新药附加收益评估流程详见图 2。
法国HAS的HTA主要包含临床收益水平评估(Service Médical Rendu,SMR)和临床收益改善程度评估(Amélioration du Service Médical Rendu,ASMR),由HAS下设的透明委员会(Transparent Committee,TC)负责开展。[13]
SMR是对药品自身实际临床治疗收益的评估,其评估标准主要包含以下四个方面:(1)待治疗疾病的严重程度;(2)药品的临床治疗有效性和安全性;(3)药品在治疗策略中的地位和可替代程度;(4)公共卫生影响。基于以上评估标准,SMR分为四个等级,分别是重要、中等、轻度、不足。SMR评级是CEPS确定药品报销资格和报销比例的主要参考依据。一般情况下,SMR级别越高,药品报销比例也将相对较高;而SMR不足的药品CEPS将不予报销。[13-14, 16-17]
ASMR是对药品与参考药品相比的临床收益改善程度的评估,体现药品的临床创新价值。根据药品与参照药品相比是否改善了患者的临床状态及其改善程度,ASMR划分为五个级别,分别为重大改善(ASMR I)、重要改善(ASMR II)、中度改善(ASMR III)、轻度改善(ASMR IV)、无改善(ASMR V)。[13-14, 16-17]ASMR评级对药品定价具有重要影响,针对ASMR评估结果为I—III的药品,CEPS将采用谈判定价方式,依据欧盟市场参考价和ASMR级别与厂商谈判确定药品标牌价,谈判后的药品价格可以高于参照药品;而针对ASMR评估结果为IV-V的药品,采用参考定价方式,其中ASMR评估结果为V的药品,只有当药品价格低于参考药品价格时,才能被纳入医保报销。[13-15]
1.4 加拿大加拿大创新药价值评估体系主要分为价格审查与卫生技术评估两个主要部分,分别由加拿大专利药价格审评委员会(Patented Medicine Prices Review Board,PMPRB)与加拿大卫生技术评估局(Canadian Agency for Drugs and Technologies in Health,CADTH)开展价格监管与卫生技术评估工作。
PMPRB负责全国新专利药的价格管理。在价格监管过程中,PMPRB专门成立了人类药品咨询专家组(Human Drug Advisory Panel,HDAP),负责对新专利药的治疗改善水平进行评价。评价主要分为四个级别:突破性治疗改善、实质性治疗改善、中度治疗改善、轻微或无治疗改善。其中,治疗改善水平的主要考虑因素为疗效提高、重要不良反应发生率或级别降低;次要因素为给药途径、患者方便、依从性改善导致治疗效果的改善、护理方便、达到最佳治疗效果所需的时间、常规疗程持续时间、成功率、受影响人群得到有效治疗的百分比、伤残的避免或节省;一般不考虑药品作用机制、新化学实体、药代动力学特征等因素,除非以上因素可导致疗效提高、重要不良反应发生率或级别降低。[18-19]PMPRB会对不同治疗改善水平的药物给予不同的价格监管标准。[18-19]加拿大药品治疗改善水平等级描述详见表 2。
加拿大CADTH负责从国家层面为各省完成新药的报销审评工作,通过综合考虑药品的临床治疗收益和药物经济学评价结果,给出是否推荐列入各省级医保目录报销的意见。[20]在CADTH的推荐意见中,附加临床收益评估具有“一票否决权”,当评审药品与参照药品相比不具有相当的治疗收益甚至表现出更差的治疗收益时,无论药品的经济性评价结果如何,CADTH均不推荐该药品纳入医保报销。只有当评审药品具有附加治疗收益或与参照药品相当的治疗收益时,才会进一步依据经济性评价结果,推荐该药品直接纳入或有条件纳入省级医保目录报销。[20]CADTH药品审评推荐标准详见表 3。
| 表 3 CADTH药品审评推荐标准[20] |
加拿大各省在医疗保障方面具有高度的自主权。各省在制定药品报销目录时,会在PMPRB确定的价格水平基础上参考CADTH的推荐意见,最终确定各自的医保支付价格。企业申请进入省级目录时也需要提供药物经济学材料,如果资料显示药品经济性不高,或者CADTH审评结果意见为“不推荐列入”时,还可通过药品列入协议(PLA)返利降价进入省级报销目录,但对返利降价价格保密。有研究显示,2010—2011年收集的25个被CADTH审评的药品中,有12个的结果为“不推荐列入”,其中10个药品通过PLA降价返利进入到至少1个省的报销目录中。
2 创新药价值评估国际经验的主要维度对比基于上述对英国、德国、法国、加拿大四个国家的药物经济学评价与药品附加临床收益评估的经验梳理,本文进一步从创新药价值评估的评估主体机构、所采用的的评估指标、主要评估内容以及评估分级四个方面进行了横向对比,如表 4所示。
| 表 4 英国、德国、法国、加拿大开展创新药价值评估的主要维度对比 |
建立完善的创新药临床价值评估体系,对于促进创新药纳入医保目录、提高医保基金管理与运行效率,进而控制卫生总支出具有重要意义。2021年美国的一项实证研究结果显示,2018年美国Medicare part D中人均年支出超过62 794美元(2018年美国人均GDP)的122种“超高价药品”,其在德国、法国、加拿大的附加临床收益评估中具有显著附加收益的比例仅有26%、15%、27%,同时被三个国家均评估为具有显著附加收益的药品数量为0,且有61%的药品被三个国家均评估为具有较低附加收益。[21]因此,在缺乏可靠、全面的药品临床价值评估证据的情况下,已纳入医保目录的药品并不一定具有较高的临床价值。这提示我们,在药品医保准入监管过程中,通过药品附加临床收益评估,明确药品的临床创新价值至关重要。基于英国、德国、法国、加拿大四个国家的药物经济学评价与药品附加临床收益评估经验与横向对比,本文指出未来我国的创新药价值评估体系可以从以下三个方面进一步发展和完善。
3.1 构建创新药临床收益的评估体系目前,我国相关机构部门尚未明确具体的创新药附加临床收益评估体系,这对基于统一的评估标准进行临床收益评估提出了较大挑战。可以考虑参考德国、法国、加拿大经验,构建明确的创新药附加临床收益评估体系,并确定具体的分级标准。其中附加收益的评估标准可以从以下5方面进行考虑:(1)待治疗疾病的严重程度和社会影响;(2)药品的临床治疗有效性和安全性;(3)药品在治疗策略中的地位和可替代程度;(4)药品治疗属性:预防、对症或治疗;(5)药品在用药适宜性、患者可及性以及其他方面的创新价值等。具体评估分级标准可以考虑分为具有重大附加临床收益、具有显著附加临床收益、具有中等附加临床收益、具有较小附加临床收益、无附加临床收益5类。
3.2 完善创新药医保准入的谈判规则针对我国在《国家医保药品目录》调整过程中拟谈判药品清单的不确定性问题,参考德国、法国、加拿大的经验,我国未来可以通过附加临床收益评估分级的方式,进行拟谈判药品的筛选,从而明确创新药医保准入的审评规则。例如,对于具有重大附加临床收益和显著附加临床收益的药品,应考虑优先给予拟谈判资格;对于具有中等附加临床收益和较小附加临床收益的药品,可以考虑结合疾病严重程度、药品在治疗路径中的地位等具体情况,酌情给予拟谈判资格;对于不具有附加临床收益的药品,不建议给予拟谈判资格。
3.3 完善创新药医保准入的决策依据创新药附加临床价值评估体系的建立,有望为我国创新药临床价值的确定提供科学的评估准则;同时,药物经济学评价在药品定价过程中所发挥的经济性评估作用也不可或缺。参考加拿大的创新药价值评估经验,未来在我国的创新药医保谈判准入过程中,可以将附加临床价值评估与药物经济学评价相结合,完善创新药医保准入的决策依据。首先通过创新药附加临床价值评估,确定药品的临床创新价值;然后通过药物经济学评价,明确药品性价比。在药物经济学评价方面,可参考NICE对药物经济学证据科学、规范、透明的指导与监管流程,考虑确定我国的ICER可接受阈值,进一步明确我国的药品经济性判定标准。进而从临床价值与经济价值两个层面,建立全面的创新药价值评估体系,真正做到将药品“价格”回归“价值”,完善我国以价值评估为基础的创新药医保谈判准入模式。
作者声明本文无实际或潜在的利益冲突。
| [1] |
姚嘉奇, 周挺, 管欣, 等. 英国NICE卫生技术评估介绍及对我国医保目录动态调整的启示[J]. 中国循证医学杂志, 2018, 18(9): 984-989. |
| [2] |
王海银, 金春林, 顾源远. 卫生技术成本—效果阈值测算方法、应用进展及启示[J]. 中国卫生经济, 2020, 39(7): 11-13. |
| [3] |
宣建伟, 孙巧. 中国罕见病药物经济学评估适用模型与支付阈值参考标准探讨[J]. 国际药学研究杂志, 2019, 46(9): 659-665. |
| [4] |
Claxton K, Culyer A J. Wickedness or folly? The ethics of NICE's decisions[J]. J Med Ethics, 2006, 32(7): 373-380. DOI:10.1136/jme.2006.016204 |
| [5] |
Paulden M, Omahony J F, Culyer A J, et al. Some inconsistencies in NICE's consideration of social values[J]. Pharmacoeconomics, 2014, 32(11): 1043-1053. DOI:10.1007/s40273-014-0204-4 |
| [6] |
谢金平, 邵蓉. 英国NICE药品卫生技术评估和决策框架体系研究及启示[J]. 中国卫生经济, 2020, 39(12): 114-119. |
| [7] |
Charlton V, Rid A. Innovation as a value in healthcare priority-setting: the UK experience[J]. Soc Justice Res, 2019, 32(2): 208-238. DOI:10.1007/s11211-019-00333-9 |
| [8] |
Gemeinsamer-Bundesausschuss. The benefit assessment of medicinal products in accordance with the German Social Code, Book Five (SGB V), section 35a[EB/OL]. (2019-10-22)[2022-04-06]. https://www.g-ba.de/english/benefitassessment/
|
| [9] |
IQWIG. General Methods: Draft of Version 6.1 (German version)[EB/OL]. [2022-04-06]. https://www.iqwig.de/en/methods/methods-paper.3020.html
|
| [10] |
Gemeinsamer-Bundesausschuss. Zusatznutzen neuer Arzneimittel[EB/OL]. [2022-04-06]. https://www.g-ba.de/themen/arzneimittel/arzneimittel-richtlinie-anlagen/nutzenbewertung-35a/zusatznutzen/
|
| [11] |
Lauenroth V D, Stargardt T. Pharmaceutical Pricing in Germany: How Is Value Determined within the Scope of AMNOG?[J]. Value in Health, 2017, 20(7): 927-935. DOI:10.1016/j.jval.2017.04.006 |
| [12] |
Peinemann F, Labeit A. Varying results of early benefit assessment of newly approved pharmaceutical drugs in Germany from 2011 to 2017: A study based on federal joint committee data[J]. J Evid Based Med, 2019, 12(1): 9-15. DOI:10.1111/jebm.12340 |
| [13] |
HAUTE-AUTORITÉ-DE-SANTÉ'. le parcours du medicaments en france[EB/OL]. [2022-04-06]. https://www.has-sante.fr/upload/docs/application/pdf/2019-03/le_parcours_du_medicaments_en_france.pdf
|
| [14] |
HAUTE-AUTORITÉ-DE-SANTÉ'. 《Cartographie des impacts organisationnels pour l'évaluation des technologies de santé-Guide méthodologique》[EB/OL]. [2022-04-06]. https://www.has-sante.fr/upload/docs/application/pdf/2020-12/guide_methodologique_impacts_organisationnels.pdf
|
| [15] |
谢金平, 邵蓉. 法国卫生技术评估和定价与偿付政策研究及对我国的启示[J]. 中国医疗保险, 2020(8): 65-70. |
| [16] |
HAUTE-AUTORITÉ-DE-SANTÉ'. Comprendre l'évaluation des médicaments[EB/OL]. [2022-04-06]. https://www.has-sante.fr/jcms/c_412115/fr/comprendre-l-evaluation-des-medicaments#toc_1_3_3
|
| [17] |
HAUTE-AUTORITÉ-DE-SANTÉ'. Comprendre l'évaluation économique des produits de santé[EB/OL]. [2022-04-06]. https://www.has-sante.fr/jcms/r_1502595/fr/comprendre-l-evaluation-economique-des-produits-de-sante
|
| [18] |
CANADA. PMPRB Guidelines[EB/OL]. [2022-04-06]. https://www.canada.ca/content/dam/pmprb-cepmb/docum-ents/legislation/guidelines/PMPRB-Guidelines-en.pdf
|
| [19] |
CANADA. Compendium of policies, guidelines and procedures[EB/OL]. [2022-04-06]. https://publications.gc.ca/collections/collection_2017/cepmb-pmprb/H79-7-2017-eng.pdf
|
| [20] |
CADTH. Procedures for CADTH Reimbursement Reviews December 2021[EB/OL]. [2022-04-06]. https://cadth.ca/sites/default/files/Drug_Review_Process/CADTH_Drug_Reimbursement_Review_Procedures.pdf
|
| [21] |
Distefano M J, Kang S Y, Yehia F, et al. Assessing the Added Therapeutic Benefit of Ultra-Expensive Drugs[J]. Value Health, 2021, 24(3): 397-403. DOI:10.1016/j.jval.2020.10.021 |
(编辑 赵晓娟)