2. 甘肃省医疗保障局 甘肃兰州 730030;
3. 桂林医学院第二附属医院 广西桂林 541199
2. Gansu Healthcare Security Administration, Lanzhou Gansu 730030, China;
3. The Second Affiliated Hospital of Guilin Medical College, Guilin Guangxi 541199, China
区域点数法总额预算和按病种分值付费(Diagnosis-Intervention Packet, DIP)是基于大数据病种分组的具有中国特色的创新支付方式,适应我国国情。[1] 2020年10月19日,国家医疗保障局发布《关于印发区域点数法总额预算和按病种分值付费试点工作方案的通知》(医保办发〔2020〕45号),明确将统筹地区医保总额预算与点数法相结合,实现住院以按病种分值付费为主的多元复合支付方式,并计划于2021年底前在71个DIP试点城市推动实际付费。但是,有学者分析认为DIP作为一种新的支付方式,可能存在依赖历史病案数据、诱导医疗机构采用复杂技术和高分值治疗方式、高套分组、群体博弈争相“冲工分”导致分值贬值等风险[2-3],对医疗机构医保服务质量管理带来新的挑战。目前,针对DIP特点的医保服务质量评价体系研究较为缺乏,部分研究虽然考虑到医保管理成效的评价指标,但是难以从医疗机构角度对医保服务质量进行全面评估。[4-7]因此,在DIP试点推行过程中,从医疗机构角度完善基于DIP的医保服务质量评价体系,可以为监测医疗机构医保服务质量提供工具,为政策的推广和相关配套措施的完善提供参考和依据。
1 方法 1.1 文献研究法本研究利用中国知网、万方、Pubmed等数据库进行文献检索,梳理国内外DIP及政策评估理论及实证研究,形成研究框架,并初步筛选评价指标。
1.2 德尔菲专家咨询法本研究选取22位了解DIP及政策评估理论以及实际工作的有关专家,采用德尔菲专家咨询问卷分两轮进行。问卷包括专家咨询表、专家基本情况调查表和指标介绍三部分。通过电子邮件和微信发放电子版问卷的形式开展调查,每轮问卷发放与收回时间控制在10天以内。根据首轮专家咨询结果修订指标体系,制定第二轮专家咨询表,要求专家对指标体系进行再评估。
主要函询专家对咨询表中各级指标提出修改意见,并对各指标重要程度、可操作性和敏感性评分,评分按照Likert量表划分5个等级,并赋值1~5分,具体为将重要程度分为很不重要、不太重要、一般重要、比较重要以及非常重要,可操作性分为不具有可操作性、可操作性较差、可操作性一般、可操作性较好、非常具有可操作性,敏感性分为非常不敏感、不太敏感、敏感、比较敏感、非常敏感。将专家熟悉程度分为非常熟悉、比较熟悉、一般熟悉、不太熟悉以及不熟悉5个等级,分别赋值1.0、0.8、0.5、0.2、0分[8];判断依据分为实践经验、理论分析、向同行了解、直觉,分别赋值0.4、0.3、0.2、0.1分[9]。评价指标体系中每个三级指标的指标性质有核心指标和监测指标两种,应用指标体系对医疗机构排名时仅使用核心指标,监测指标不纳入被评价机构的评价分值计算,仅监测比较指标变化。
1.3 层次分析法根据指标体系的层级结构,采用层次分析法构建层次结构模型。
构造判断矩阵,通过专家对各指标重要程度赋值均数,借鉴蒋文春等[10]、张悦[11]等研究,利用分值的两两比较确定Saaty标度:假设Zij、Zik为某一评价方面中任意2个指标的重要性分值。规定如下:若0.25 < Zij-Zik≤0.5,Zji比Zik稍微重要,Saaty标度取3;若0.75 < Zij-Zik≤1.0,Zji比Zik相当重要,Saaty标度取5;若1.25 < Zij-Zik≤1.5,Zij比Zik强烈重要,Saaty标度取7;若1.75 < Zij-Zik,Zij比Zik极端重要,Saaty标度取9;如差值在2个尺度之间,则Saaty标度为2,4,6,8。
确定指标权重。根据判断矩阵,由SPSSAU 18.0软件计算得各级指标归一化权重系数,再利用概率乘法原理计算组合权重。
一致性检验。一致性检验公式为CR=CI/RI,通常认为,CR < 0.1时,认为判断矩阵具有较好的一致性。
2 结果 2.1 基于DIP的医保服务质量评价指标体系框架通过归纳总结相关文献,发现医保服务质量主要指医保部门对定点医疗机构进行医保医疗服务监管或定点医疗机构通过自我监管及其他手段提高医保基金使用效率和维护参保人员权益的能力。[12-14]我国DIP支付方式改革,旨在控制不合理医疗费用增长,提高医保基金使用效率,维护参保人员权益价值,规范医疗服务行为,有效地将医疗服务与医保基金管理相结合,成为推动医保高质量发展和公立医院高质量发展的重要动力源,也是价值医疗实现的着力点。[15-16]因此,本研究将DIP支付方式与医保服务质量和医疗服务质量相结合,体现DIP对医保服务管理的影响,从而对医疗服务质量、费用和效率产生影响,进而提高医保基金使用效率和维护参保人员权益。
运用文献研究法,基于“结构—过程—结果”的政策评估理念,形成基于DIP的医保服务质量评价基本框架(图 1)。DIP通过医保管理变化对医疗服务供方行为产生影响,最主要体现在医疗服务能力、医疗服务质量、医疗服务效率和医疗费用控制的改变,进而会影响到患者受益。而医疗机构医保管理及医疗服务管理影响医保支付方式下医疗服务提供者的行为。因此,构建以DIP—医疗机构医保管理—医生行为为主线,以医保目标实现为结果的质量评价基本框架,作为评价指标体系研究的基础。在研究框架基础上,本研究基于以往研究筛选出备选指标,并进一步通过专家咨询完善指标库,初步拟定基于DIP的医保服务质量评价指标,包括一级指标3个,二级指标9个,三级指标38个(含25个核心指标,13个监测指标)。
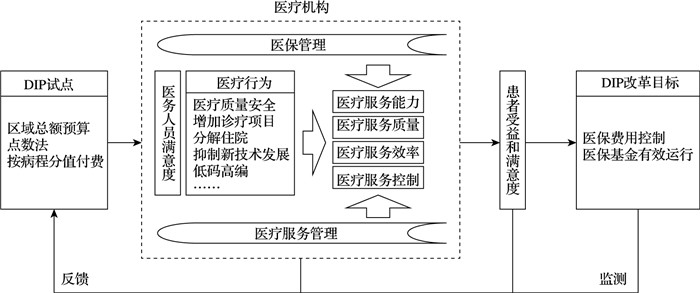
|
图 1 研究框架 |
本研究选取的22名专家中有10人(45%)为DIP专家。22名专家专业领域涉及卫生经济、卫生事业管理、临床、病案等(表 1)。
| 表 1 专家基本情况(n=22) |
第一轮专家咨询共发放22份问卷,收回20份问卷,回收率为91%,有75%的专家针对指标体系提出修改意见。第二轮共发放20份问卷,收回19份,回收率为95%,有42%的专家提出了修改意见。专家参与咨询的积极性较高。
2.2.3 专家的权威程度专家权威程度(Cr)由专家对指标的判断依据(Ca)和熟悉程度(C)决定,Cr=(Ca+Cs)/2。一般认为权威程度系数为0.7以上即可接受。第一、二轮专家咨询中一级指标的专家权威程度分别为0.7033和0.7184,均大于0.7,说明专家咨询结果可靠性好。
2.2.4 专家意见的协调程度专家意见协调程度是指专家对指标是否存在分歧,用Kendall's W协调系数表示,该值越大,表明专家协调程度越高,结果越可靠。两轮专家咨询中专家对一级、二级和三级指标的重要程度进行打分,对三级指标的可操作性和敏感性进行打分。在指标的重要程度、可操作性及敏感性三个方面,第一轮咨询专家的Kendall's W协调系数分别为0.186、0.135、0.150,第二轮分别为0.256、0.211、0.271,经检验P值均具有统计学意义(P < 0.001),说明参与咨询专家意见协调程度较好。
2.2.5 指标筛选每轮专家咨询后,根据专家打分的统计情况,采用界值法筛选三级指标。根据各个指标重要程度、可操作性和敏感性三方面的得分计算指标均值、变异系数和满分比的界值,其中指标均值和满分比的界值计算方法为“界值=均值-标准差”,得分高于界值的入选;变异系数的界值计算方法为“界值=均值+标准差”,得分低于界值的入选。第二轮咨询界值法评价结果见表 2。
| 表 2 第二轮专家咨询三级指标的统计学筛选 |
将界值法评价结果结合专家意见和指标体系结构的合理性,经小组讨论后进行指标筛选。具体内容如下:
(1) 第一轮专家咨询指标筛选结果
删除3个指标:“住院患者实际报销比例(职工、居民)”“DIP病种覆盖率(核心病种、综合病种)”“大型医用设备检查阳性率”。
增加3个指标:“违规病例数占比”“违规分值数占比”“超长住院病例数占比”。
修改6个指标名称表述:一级指标中,将“医保管理”改为“医疗机构医保管理”。三级指标中,将“住院基金收入占医保基金总收入的比例”改为“DIP基金支付占医保基金总支付的比例”;“DIP基金收入占住院基金收入的比例”改为“DIP基金支付占住院基金支付的比例”;“疾病和手术编码准确率”改为“病案首页完整率、准确率”、“医保结算清单完整率、准确率”;“每医生病种分值”改为“标化每医生病种分值增长率”;“住院次均费用增长率”改为“CMI标化住院次均费用增长率”。
修改2个指标位置:“住院费用中目录外费用占比”由二级指标“医保质量管理”下调整至“医疗费用控制”下;“DIP病种入组率(核心病种、综合病种)”由二级指标“医疗服务能力”下调整至“医保质量管理”下。
完善指标性质:(1) “住院DIP总分值”“病例组合指数(CMI)”“例均患者术后住院时间”“院内感染发生率”“例均患者术前等待时间”“医务人员对薪酬福利的满意度(医疗机构DIP是否与绩效考核挂钩)”由核心指标改为监测指标;(2)“DIP基金支付占住院基金支付的比例”由监测指标改为核心指标。
调整后的指标体系包括3个一级指标、9个二级指标和39个三级指标(含23个核心指标,16个监测指标)。
(2) 第二轮专家咨询指标筛选结果
删除2个指标:“病案首页填写完整率、准确率”“CMI标化住院总费用增长率”。修改5个指标名称表述:二级指标中,将“医保费用效率”改为“医保基金使用效率”;将“医保质量管理”改为“医保管理质量”。三级指标中,将“DIP基金结余率”改为“DIP付费支付标准与病例实际费用差额的结余率”;将“医保结算清单填写完整率、准确率”改为“医保结算清单填写准确率”;将“手术患者并发症率”改为“CMI标化手术患者并发症率”。调整后的指标体系包括3个一级指标、9个二级指标和37个三级指标(含21个核心指标,16个监测指标)。第二轮专家咨询专家意见较为一致,因此本研究以第二轮调整后指标体系为准。
2.3 层次分析法计算核心指标权重应用指标体系对医疗机构排名时仅使用核心指标,因此仅计算核心指标权重。结合专家对核心指标的重要性打分构造判断矩阵。本研究判断矩阵的CR值均小于0.1,所得权重具有一致性。最终形成的基于DIP的医保服务质量评价指标体系及核心指标权重结果见表 3。
| 表 3 基于DIP的医保服务质量评价指标体系及核心指标权重 |
本研究主要采用德尔菲法和层次分析法构建了基于DIP的医保服务质量评价指标体系,其中包含3个一级指标、9个二级指标和37个三级指标,为进行基于DIP的医保服务质量评价提供了工具。
本研究初始指标体系的拟定以政策效果评估理论为依据,参考DIP、绩效考核、质量管理等相关政策文件,并在此基础上充分检索国内外文献资料,通过专家访谈结合医疗机构工作实际,反复斟酌形成,具有较高的可信度。在德尔菲法专家人数和专业性方面,本研究选取的专家专业领域涵盖医保管理和医疗管理,既有擅于理论研究的专家,也包括实践经验丰富的专家,且专家的学历、年龄、职称、专业以及工作年限均满足德尔菲法的要求。专家的积极性和权威程度均较高,咨询结果可靠。在专家意见协调程度方面,专家对指标的认同度高,评价意见具有一致性,结果可取。
层次分析法是一种解决多目标复杂问题的定性和定量相结合的研究方法。[8, 11]结果显示,判断矩阵具有较好的一致性。
但是,随着DIP付费改革的深入,各地改革重点可能发生变化,评价体系还需要不断的调整和完善。
3.2 评价指标体系的应用通过收集DIP试点地区定点医疗机构指标数据,明确了指标数据的获取来源和应用方式,为指标体系的应用和推广奠定基础。
3.2.1 核心指标和监测指标的数据获取来源核心指标中,人均DIP基金支出效率(职工、居民)、DIP基金支付占住院基金支付的比例、DIP病例入组率、出院患者四级手术占比(三级医疗机构)/出院患者三级手术占比(二级医疗机构)、再入院率、入院天数小于2天病例占比、超长住院病例数占比、低风险组病例死亡率、CMI标化手术患者并发症率、平均住院日、时间消耗指数、费用消耗指数、药品消耗指数、耗材消耗指数、标化每医生病种分值增长率、CMI标化住院次均费用增长率、DIP结算住院费用个人实际负担比例17个指标可以通过住院病案首页、医保管理系统的参保人员住院信息、参保人员医疗服务明细信息、参保人员住院结算信息和试点地区DIP分组目录直接获取。医保结算清单填写准确率、违规病例数占比、违规分值数占比3个指标需要医保经办机构抽查得到,住院患者满意度需要调查获取。
监测指标中,本地参保患者出院人次占总出院人次比例、住院DIP总分值、病例组合指数(CMI)、高分值病种(如前30位)例数占比、低分值病种(如后30位)例数占比、例均患者术后住院时间、例均患者术前等待时间、住院费用结构(药品、耗材、医疗服务费用占比)、住院费用中目录外费用占比9个指标可以通过住院病案首页、医保管理系统和试点地区DIP分组目录获取。DIP基金支付占医保基金总支付的比例、DIP付费支付标准与病例实际费用差额的结余率需要医保结算后获取,门诊人次数与出院人次数比计算公式中的门诊患者人次数、门诊收入与住院收入比计算公式中的门诊总收入、围住院期的门诊费用占比计算公式中的门诊费用来源于医院HIS系统,院内感染发生率计算公式中的住院患者中发生医院感染新发病例数(例数)由医疗机构填报,医务人员对薪酬福利的满意度(医疗机构DIP是否与绩效考核挂钩)需进行调查。
大部分指标可直接通过住院病案首页和医保管理系统获得,但需要保证较高的数据质量以保证指标计算的准确性,这对医疗机构信息系统建设和填报过程中的准确性提出了较高的要求。部分指标数据来源涉及医保和医疗行政管理部门,还需医保经办机构调查或医疗机构填报等。
3.2.2 评价指标体系的应用方式应用基于DIP的医保服务质量评价指标体系对DIP试点医疗机构评价,可通过计算核心指标并运用评分标准结合权重获取医疗机构综合得分,从而对医疗机构排名,并将排名情况与医保资金拨付挂钩,如考核不合格,将一定比例扣除应拨付的质量保证金;通过监测同一医疗机构不同时期的监测指标变化分析比较医疗机构自身变化情况,并进行预警,提示医疗机构可能需要关注相应指标情况,分析其可能发生的原因并解决存在的问题,从而推动建立定点医疗机构动态管理机制。DIP试点地区医保经办机构可在信息系统建设过程中将评价指标嵌套在信息系统中,便于评价指标的获取应用。
作者声明本文无实际或潜在的利益冲突。
| [1] |
应亚珍. DIP与DRG: 相同与差异[J]. 中国医疗保险, 2021(1): 39-42. |
| [2] |
俞卫. DRG适合三甲医院DIP在二三线城市更有优势[J]. 中国卫生, 2021(2): 84-86. |
| [3] |
秦环龙, 吴丹枫, 李烨楠. DRGs+DIP助推公立医院高质量发展[J]. 中国医院院长, 2020, 16(21): 78-80. |
| [4] |
张映钰, 乐煦, 曾茜. 广州市基于大数据的病种分值付费实施路径与成效[J]. 中国医疗保险, 2020(9): 47-51. |
| [5] |
Qian M, Zhang X, Chen Y, et al. The pilot of a new patient classification-based payment system in China: The impact on costs, length of stay and quality[J]. Social science & medicine, 2021, 289: 114415. |
| [6] |
Lai Y, Fu H, Li L, et al. Hospital response to a case-based payment scheme under regional global budget: The case of Guangzhou in China[J]. Social Science & Medicine, 2022, 292: 114601. |
| [7] |
陈维雄, 熊森林, 陈泽波, 等. 综合评价某三甲医院不同医保支付方式下的医保管理成效[J]. 现代医院, 2020, 20(5): 701-704, 707. DOI:10.3969/j.issn.1671-332X.2020.05.023 |
| [8] |
张宇斐, 柴建军, 胡冰水, 等. 基于德尔菲法和层次分析法的现代医院门诊医疗质控指标体系构建与应用[J]. 中国医院, 2021, 25(3): 36-39. |
| [9] |
何宇, 杨小丽. 基于德尔菲法的精神卫生服务可及性评价指标体系研究[J]. 中国全科医学, 2018, 21(3): 322-329. |
| [10] |
蒋文春, 温贤秀, 顾凤娇. 应用德尔菲法和层次分析法构建血液透析室护理管理质量评价标准体系[J]. 护理学报, 2018, 25(18): 16-21. |
| [11] |
张悦. 我国临床实践指南评价指标体系构建研究[D]. 武汉: 华中科技大学, 2016.
|
| [12] |
施根林, 秦梅红, 饶曦, 等. 新形势下军队医院提升医保服务质量的探讨[J]. 江苏卫生事业管理, 2020, 31(4): 468-469, 472. |
| [13] |
贾海燕, 杨莉华, 宫明. 强化有效沟通提升医保服务质量[J]. 中国卫生质量管理, 2012, 19(2): 37-39. |
| [14] |
林兴凤, 王秀银, 高海霞, 等. 医保服务质量绩效考核办法[J]. 山东劳动保障, 2008(6): 24-25. |
| [15] |
田佳帅, 高广颖, 邓茜, 等. 医保支付方式改革助力公立医院高质量发展组态路径研究: 基于动态能力模型框架[J]. 中国医院, 2022(9): 2-5. |
| [16] |
王奕婷, 冯芮华. 医保支付方式改革推动价值医疗实现的概念框架[J]. 中国卫生经济, 2022, 41(2): 21-23. |
(编辑 刘博)





