2. 武汉大学健康治理研究中心 湖北武汉 430072
2. Health Governance Research Center, Wuhan University, Wuhan Hubei 430072, China
随着社会经济的发展和人口老龄化水平的提升,人群的疾病谱发生了改变,从传染性疾病转换为慢性病(如高血压、糖尿病、心血管疾病、恶性肿瘤等)。[1-2] 2019年,慢性病的致死人数占全国总死亡人数的88%,疾病负担占全国所有疾病负担的70%以上,是因病致贫、因病返贫的重要原因。[3]在全国范围内,超大城市人群的慢性病问题则更应该受到重视。生活方式的改变、老龄化和工业化的发展都是提升超大城市人群慢性病患病率的潜在风险因素。第六次全国卫生服务调查报告表明,2018年全国十五岁以上城市人口的慢性病患病率高达33.5%,与2013年相比上升了7.2个百分点。[4]
医疗保险对于慢性病的控制将发挥不可或缺的作用。首先,医疗保险可以通过降低医疗费用负担,提高慢性病患者的可负担性,促进早治疗和规范化治疗,延缓疾病进程,减少并发症;其次,医疗保险可以通过对保障范围的调整、定价机制和支付方式的创新,促进疾病早期发现,提高治疗的依从性也会给医保基金带来沉重的负担。2009—2020年,城乡居民医保基金的当期结余率从33.7%持续下降至10.4%,而同期职工医保基金的当期结余率则从23.81%跌至13.28%①。这表明当前我国的医保基金存在着极大的支付压力,而在慢性病的流行趋势下,医保基金将面临收不抵支的窘境。
① 本部分关于医保基金当期结余率的数据是通过对《全国基本医疗保障事业发展统计公报(2018年—2020年)》和《中国卫生健康统计年鉴(2018年—2020年)》的数据进行整理而得来。
现有的研究大多是从患者的角度测算慢性病的疾病经济负担[5-6],很少有学者运用医保数据,从医保视角探索慢性病的负担问题。本研究聚焦于住院医保负担,运用真实世界的数据,试图从中观层面分析慢性病的医保支出在不同病种、不同年龄段人群和不同级别医疗机构中的分布;从微观层面识别不同年龄段人群的医保实际报销比例和年人均自付水平,为完善医疗保险慢性病政策提供决策依据。
1 对象与方法 1.1 研究对象本研究的对象为2018年W市所有得到医保报销的慢性病住院患者群体。依据ICD-10编码将样本纳入之后,所涉及的慢性病包括六类:恶性肿瘤(C00-C97)、缺血性心脏病(I20-I25)、脑血管疾病(I63-I66)、慢性下呼吸道疾病(J40-J47)、糖尿病(E10-E14)和高血压(I10-I15)。[7-8]
1.2 数据来源微观数据来源于W市医疗保险系统。相关资料可以分为三个部分:参保人数据库、个人信息库和住院信息库。其中,参保人数据库只涉及参保人群的年龄分布情况。其余两个数据库主要包括患者的性别、年龄、身份证号、医院级别、医疗总费用、医疗保险报销费用、主要诊断结果及其对应的ICD-10编码等信息。2018年,W市城乡居民医保(以下简称“居民医保”)和城镇职工医保(以下简称“职工医保”)参保者人数分别为4 696 853人和4 104 243人。通过数据清理,删除数据异常(住院信息为空、住院总费用为负以及医疗保险报销费用为负)的住院记录10条,删除外籍人员、港澳台人员和现役军人的住院记录223条,得到1 874 600条住院记录。通过疾病诊断结果及其对应的ICD-10编码对慢性病患者的住院信息进行分类之后,得到693 569条住院记录。其中,高血压、糖尿病、缺血性心脏病、脑血管疾病、慢性下呼吸道疾病和恶性肿瘤分别占17.47%、13.20%、20.13%、22.10%、16.98%和26.44%(由于患者存在共病问题,各类慢性病患者住院记录数量的占比之和大于100%)。
1.3 研究方法本研究采用STATA 16.0软件建立数据库,并进行数据清洗和数据分析。医疗保险负担主要涉及慢性病住院患者的基本医疗保险报销费用。住院人数、负担系数②、住院率③和年人均消耗医保基金被作为备选项来探讨医保负担较重的原因。基于数据的可及性,本研究只测算不同医保类型下慢性病住院患者及其分年龄段的住院人数、负担系数、住院率和年人均消耗医保基金。
② 慢性病患者的负担系数=慢性病患者住院人数/所有参保人数;各年龄段慢性病患者的负担系数=各年龄段慢性病患者住院人数/该年龄段参保人数
③ 慢性病患者的住院率=慢性病患者住院人次数/所有参保人数*100%;各年龄段慢性病患者的住院率=各年龄段慢性病患者住院人次数/该年龄段参保人数*100%
2 结果 2.1 慢性病患者住院及医保基金负担情况如表 1所示,2018年,W市居民医保和职工医保因6种主要慢性病住院分别消耗了全年住院医保基金的34.63%和47.05%,报销的医保基金高达10.7亿元和40.6亿元。相比较而言,居民医保的慢性病负担要低于职工医保,其慢病住院人数、负担系数、住院率、消耗医保基金规模及占比、年人均消耗医保基金均低于职工医保。
| 表 1 2018年W市慢性病患者住院及医保负担情况 |
2018年,W市无论是居民医保,还是职工医保,因6种主要慢性病住院产生的医保基金总支出中,两种慢性病共病患者所消耗的医保基金均超过50%。居民医保的慢性病住院产生的医保基金总支出中,单病、两种共病和三种及以上共病慢性病医保支出分别占37.98%、52.48%和9.54%;在职工医保制度下,单病、两种共病和三种及以上共病慢性病医保支出分别占40.64%、50.74%和8.62%。
对两种共病住院患者的病种按所消耗的医保基金支出高低进行排序发现,前十位的疾病中,有六类共病均与高血压或者糖尿病有关(表 2)。对单病患者病种排序发现,其住院医保负担主要来源于三类疾病:恶性肿瘤、缺血性心脏病和脑血管疾病,而高血压和糖尿病患者的住院医保负担则居于末位(图 1)。这表明当前高血压和糖尿病所致的住院医保负担主要来自于共病患者。以上规律在居民医保和职工医保中没有明显差异。
| 表 2 2018年W市两种共病患者住院所致医保基金支出的病种排序(前十位) |

|
图 1 2018年W市六种慢性病单病住院患者所致医保基金支出的构成情况 |
如图 2所示,从2018年W市医保基金支出的年龄分布情况来看,居民医保和职工医保的慢性病负担整体均呈现出“先升后降”的趋势。具体而言,居民医保和职工医保制度中,慢性病医保基金支出的构成比均从40~44岁年龄段开始快速上升;60~69岁为慢性病负担最重的年龄段,慢性病医保基金支出的构成比分别达到34.04%和32.34%;大部分慢性病医保基金支出则集中于55~75岁年龄段,构成比分别达到69.29%和68.13%。住院人数的年龄分布情况与医保基金支出分布呈现出相同的趋势。
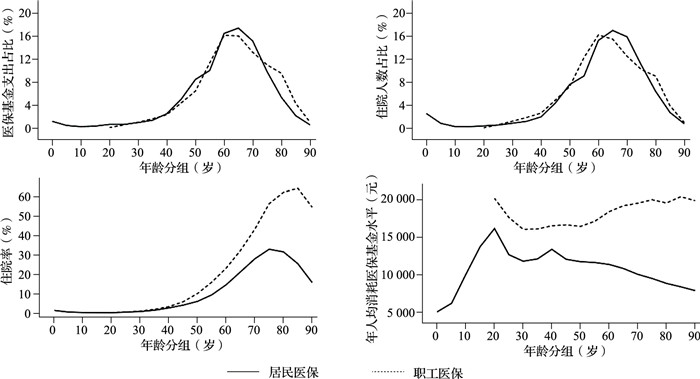
|
图 2 2018年W市分年龄段慢性病患者的医保基金支出构成比、住院人数构成比、住院率和年人均消耗医保基金水平情况 |
从慢性病患者的年龄别住院率来看,居民医保和职工医保总体上均呈现出“先升后降”的趋势,但具体的年龄别住院率随着年龄增长,差异逐步扩大。20~24岁年龄段,居民医保的慢性病患者住院率比职工医保只低0.08个百分点,这种差距到90岁及以上年龄段已经扩大至38.86个百分点。居民医保在75~79岁年龄段的住院率最高,为32.86%;职工医保在85~89岁年龄段的住院率最高,为64.24%。
从年人均消耗医保基金水平上看,居民医保和职工医保不仅总体上表现出不一样的趋势,年龄别差异也非常显著。在20岁及以上年龄段,居民医保群体年人均消耗医保基金的水平整体呈现出下降趋势;职工医保群体年人均消耗医保基金的水平在20~34岁年龄段持续下降,之后呈上升趋势。年龄别差异方面,在40岁之后,两类医保制度所覆盖群体年人均消耗医保基金水平的差异逐步扩大。在40~44岁年龄段,慢性病住院患者一年消耗居民医保基金的额度比职工医保低3 155元,这种差距到90岁及以上年龄段已经扩大至12 081元。
如图 3所示,各类慢性病产生的医保基金的年龄分布情况与总体情况相似,均呈现先升后降趋势,从40~44岁年龄段开始有明显提高,医保基金支出构成比较高的年龄段为60~74岁。同时,各类慢性病住院人数的年龄分布均与其医保基金支出的年龄分布相接近。对比不同的疾病类型,糖尿病和恶性肿瘤的医保基金支出构成比在60~64岁年龄段就处于峰值,早于其他四类慢性病。

|
图 3 2018年W市各类慢性病患者①医保基金支出和住院人数的年龄分布情况 |
① 此处的慢性病患者既包括单病患者,也包括共病患者。
2.4 慢性病所致医保基金支出在不同级别医院中的分布情况如表 3所示,六类主要慢性病医保支出主要流向三级医院,其中,职工医保的这种现象更为明显,高达90.62%的慢性病医保支出流入三级医院,同期居民医保慢性病医保支出只有66.29%流入三级医院。对不同疾病患者进行分析之后发现,对医疗技术水平要求相对较高的恶性肿瘤患者,在三级医院所消耗的医疗保险支出构成比最高,而且两种保险制度的差别最小,只相差不到10个百分点。相对而言,慢性下呼吸道疾病和高血压患者在三级医院所消耗医疗基金支出的构成比则居于末位。居民医保中,这两种疾病在三级医院所消耗的医保基金小于50%,而在职工医保中这两类疾病在三级医院所消耗的医保基金均大于75%。
| 表 3 2018年W市各类慢性病医疗保险支出在不同级别医院的流向 |
如表 4所示,不管是居民医保还是职工医保,医保基金的实际报销比例均随着患者年龄的增大而呈明显的上升趋势,但从年人均自付医疗费用水平来看,除恶性肿瘤和脑血管疾病表现出随年龄下降趋势外,其他慢性病患者的自付费用水平随年龄增长没有明显下降,甚至是随着年龄增长在提高。低龄患者的实际报销水平较低,医疗费用负担更重,尤其是居民医保的低龄患者。以花费较高的恶性肿瘤为例,0~19岁患者实际报销水平只有34.37%,比80岁以上患者(51.29%)低16.92个百分点,比职工医保80岁以上患者(70.45%)更是低了36.08个百分点。此外,相较职工医保的慢性病患者,居民医保的慢性病患者的实际报销水平相对较低,年人均自付费用负担相对较高。
| 表 4 2018年W市城乡居民基本医疗保险人群分年龄阶段的年人均自付住院费用及实际报销比例 |
慢性病患者因住院所带来的医疗保险负担不容小觑,除了慢性病治疗病程长使得治疗费用昂贵之外,慢性病患病群体规模庞大以及三级医院的“虹吸效应”都是导致医保基金支付压力大的主要原因。[9-10] 2018年,W市的基本医疗保险基金(包括居民医保和职工医保)为31.94万慢性病患者提供了住院补偿,医保基金共计支付了51.3亿元,占年度医保基金住院总支出的43.85%。其中,流入于三级医院的医保基金达43.9亿元,占85.58%。
职工医保的慢性病负担明显高于居民医保,究其原因,除了职工医保因参保人年龄结构相对更加老化,因此慢病负担系数本身相对较大,以及实际报销水平相对较高外,患者住院服务利用行为的差别也有较大影响。职工医保各个年龄段的住院率均明显高于居民医保,这种差异最高达到38.87个百分点(85~89岁年龄段);职工医保基金有90.62%流入三级医院,比同期的居民医保高出30个百分点。这一发现与已有研究结果一致。单凌寒等人的研究结果显示慢性病患者到三级医院住院的比例高达49.3%,居民医保则只有25.4%。[11]此外,还可能存在同病不同治的现象,根据W市的数据计算,职工医保慢性病群体的次均住院医疗费用为8 627元,比居民医保高出3 832元。柏杨等人的研究也发现了相同的结论。[12]
3.1.2 共病患者消耗六成医保慢病住院总支出,过半与“两病①”有关① 此处,“两病”是指高血压和糖尿病。
2018年,W市基本医疗保险(包括居民医保和职工医保)所覆盖的所有慢性病住院患者中,有38.65%为共病慢性病患者,消耗了全年慢性病住院医保报销基金的59.84%。从个体层面来看,共病慢性病患者的年人均住院消耗医保基金约为单病慢性病患者的2.37倍。共病会促使患者更多地寻求医疗和护理服务卫生服务[13],从而加重医保基金的支付压力,这个发现与现有针对于不同收入水平国家的研究结果相一致。[14-15]
按所耗费医保基金额度进行排序之后发现,前十位的疾病中,有六类共病与高血压或者糖尿病有关,既往国内外的研究也证实在两种共病的疾病组合中,高血压和糖尿病占据了重要地位。[16-17]有研究表明,高血压和糖尿病是导致缺血性心脏病、脑血管疾病等诸多慢性病的主要风险因素[17-18],这可以解释本研究中与高血压和糖尿病相关的两种共病患者所致医保基金负担较重的原因。也正是基于这些研究发现,2019年国家医保局等四部门印发《关于完善城乡居民高血压糖尿病门诊用药保障机制的指导意见》,旨在通过降低高血压和糖尿病患者的门诊费用负担,提高其医疗服务可及性和利用水平,减缓疾病进程,最终降低医保基金的总体负担。
3.1.3 医保慢病住院支出集中于中老年群体,职工医保各年龄段人均消耗均高于居民医保医保基金的慢性病住院支出在各类慢性病患者中都主要集中于中老年群体,这与相关慢性病的流行现况相一致[19-20],不同病种的对比分析可以发现,与其他四类慢性病对比,糖尿病和恶性肿瘤消耗医保基金的峰值年龄较为年轻。可见慢性病的问题不只是老年人群的问题,慢性病的预防干预需要从中年人群开始,不同疾病的预防干预也需要有针对性的区别对待。
虽然年龄分布的总体趋势相同,但职工医保患者各个年龄段的年人均消耗医保基金水平均高于居民医保,揭示不同的医保制度可能是住院服务利用不平等的原因之一,与已有的研究结论相一致。[21]但这种住院服务的差异是职工医保患者服务利用过度还是居民医保患者住院服务利用不足需要进一步研究。
3.1.4 慢性病患者的个人医疗费用负担较大,尤其是低龄患者不管是居民医保还是职工医保,住院费用实际报销比例均随着患者年龄的增长而提高,这对保障老年群体的医疗服务需求是非常重要的。老年群体患有两种及以上慢性病的可能性更高,第六次全国卫生服务调查的数据显示,老年人患两种及以上慢性病的占比达到了23.8%[22],因此对于住院服务的需求水平很高。但即便如此,多数慢性病患者的个人医疗费用负担的绝对水平并没有随报销水平的提升而降低,甚至是提高的,如慢性病下呼吸道疾病患者和糖尿病患者。可能的原因是这些患者的年住院次数较多,即便是报销比例较高,累计的医疗费用绝对负担仍然较高。此外,低龄患者的实际报销水平较低,医疗费用负担更重,是未来政策调整需要关注的对象。
3.2 建议 3.2.1 转变医保管理理念,从被动支付疾病治疗费用到主动推动医患双方进行疾病管理慢性病具有病程长且迁延不愈的特点,有效的慢性病管理虽然不能治愈疾病,但是能够控制疾病进一步恶化,起到缓解医保基金支付压力的作用。因此,医保管理要转变理念,从被动支付疾病治疗费用到主动推动医患双方进行疾病管理。
(1) 对供方:创新定价和支付机制,提高供方慢病管理的主动性和积极性。
探索赋予医疗机构对“全周期慢病管理服务”的自主定价权,并将其纳入医疗保险报销范围。此外,慢性病尤其是给医保基金带来较大支出压力的共病患者,需要多学科的诊疗和管理团队,因此可以探索对签约医师团队实行按人头支付的方式,同时设计慢病管理绩效考核指标,如高血压和糖尿病的实际控制率、药物使用品种数量和剂量、住院率、转诊率等,以确保慢病管理服务的质量。目前多地开展的实质意义上的紧密型医共体建设,改变了以往疾病治疗与预防服务的分割状况,为医护人员支持慢病自我管理创造了组织环境。[23]如安徽濉溪实行的“两包制”,有力推动了医防深度融合①。
①来源于作者对安徽濉溪县的现场考察资料。
(2) 对患者:创新补偿机制,激励患者主动参与自身健康管理
健康是多因素决定的,治疗性服务并不是唯一决定因素,甚至不是最主要因素,因此要创新补偿机制,鼓励患者参与健康管理。可以采用“健康银行”“健康积分”模式,将生活方式转变、药物依从性、慢病规范化自我管理与预防作为积分的一部分,进行额外奖励,比如与医保门诊报销水平进行挂钩或者兑换年度体检项目等。
(3) 保方基金分配:探索慢病门诊保障基金单列,推进慢病管理防病结合的跨部门综合治理
各地根据慢性病分布与负担情况,利用人群就医与医疗费用大数据进行测算,在医保基金中单列主要慢性病门诊保障基金,用于保障慢性病人的门诊医疗费用。基金实行封闭式总额预算管理,每年主要慢病门诊医保补偿费用不能突破基金限额。目前慢病管理的筹资渠道主要包括基本公共卫生服务项目资金和医疗保险基金两块,医保慢病保障基金单列的情况下,有利于探索慢病管理的跨部门综合治理,如根据项目类别,将基本公共卫生服务项目资金的慢病管理部分直接并入单列的慢病保障基金,由慢病基金向医疗机构为患者购买慢病的预防和治疗服务,实现真正意义上的防治融合。
3.2.2 加强慢性病门诊医疗保障力度,降低住院率共病前十位病种中有六种与高血压和糖尿病相关,而高血压和糖尿病如果在疾病初期得到很好的控制,将大大降低脑卒中、慢性肾功能衰竭、心梗等终末期疾病给医保基金带来的负担。因此,必须加强包括高血压、糖尿病等慢性病的门诊保障力度。具体来说,一是可以筛选出部分慢性病,如高血压和糖尿病,实行门诊和住院相同的保障水平。一方面通过门诊待遇水平的提升,实现疾病的早诊断、早治疗、早阻断,另一方面也可以降低非必要住院率,避免门诊转住院现象。二是继续推进门诊共济改革。非必要住院主要原因在于住院服务的医保报销比例高,而职工医保的门诊费用主要由个人账户支付。解决这个问题的核心在于通过推进门诊共济提高慢病患者尤其是老年慢病患者的门诊待遇。
3.2.3 加强医保监管,提高医保基金使用效率不同医保制度的慢性病患者在住院率、住院费用、医保基金消耗等方面均具有较大差异,这种差异在一定程度上说明过度医疗确实存在,加强医保监管,推动医疗机构实现价值医疗,提高医保基金使用效率至关重要。目前的DRG和DIP改革通过标尺竞争,有利于推动医疗机构行为的改变,但对实现价值医疗而言是远远不够的,未来需要依托信息化和大数据工具,强化医保智能审核系统,提高医保数字治理能力,实现全过程、全方位监控与评价医疗机构的医疗服务行为。
3.2.4 优化慢性病患者的医保待遇结构,降低患者费用负担目前,慢性病患者整体的医疗费用负担较大,尤其是低龄患者和居民医保患者。除了整体提高慢病患者的保障力度外,未来可以允许地方在分析患者详细总费用结构、报销费用结构和自付费用结构的基础上,自主探索不同病种或者不同疾病阶段的待遇保障方案。比如针对终末期患者可以探索对患者实行费用包干制,即不管是患者选择居家终老、安宁疗护机构还是医疗机构,均只给予一笔定额费用,这样可大大降低终末期无效治疗服务给患者和医保基金带来的负担。
作者声明本文无实际或潜在的利益冲突。
| [1] |
Wu Y, Benjamin E, MacMahon S. Prevention and Control of Cardiovascular Disease in the Rapidly Changing Economy of China[J]. Circulation, 2016, 133(24): 2545-2560. DOI:10.1161/CIRCULATIONAHA.115.008728 |
| [2] |
Xu Y, Zhou Z, Li Y, et al. Exploring the nonlinear relationship between body mass index and health-related quality of life among adults: a cross-sectional study in Shaanxi Province, China[J]. Health and Quality of Life Outcomes, 2015, 13: 153. DOI:10.1186/s12955-015-0347-9 |
| [3] |
国务院. 国务院关于实施健康中国行动的意见[EB/OL].(2019-07-15) [2023-04-05]. http://www.nhc.gov.cn/guihuaxxs/s7824k/201907/511f490925994df99864d606a13eaa73.shtml
|
| [4] |
国家卫生健康委统计信息中心. 2018年全国第六次卫生服务统计调查报告[M]. 北京: 人民卫生出版社, 2021.
|
| [5] |
王建生, 姜垣, 金水高. 老年人6种常见慢性病的疾病负担[J]. 中国慢性病预防与控制, 2005(4): 148-151. DOI:10.3969/j.issn.1004-6194.2005.04.002 |
| [6] |
李湘君, 王中华. 老年人慢性非传染性疾病的经济负担与经济风险分析[J]. 中国卫生经济, 2014, 33(5): 66-68. |
| [7] |
Li S, Guo B, Chen H, et al. The role of the triglyceride (triacylglycerol) glucose index in the development of cardiovascular events: a retrospective cohort analysis[J]. Scientific Reports, 2019, 9(1): 7320. DOI:10.1038/s41598-019-43776-5 |
| [8] |
董景五. 疾病和有关健康问题的国际统计分类: 第十次修订本[M]. 北京: 人民卫生出版社, 2008.
|
| [9] |
尹航, 张鑫, 王佳慧, 等. 中国2013年慢性病住院患者自付直接经济负担及经济风险度分析[J]. 中国公共卫生, 2021, 37(4): 618-622. |
| [10] |
李潇, 杨家甜, 马国玉, 等. 云南省农村老年高血压患者直接疾病经济负担及其影响因素分析[J]. 中国公共卫生, 2019, 35(10): 1298-1301. DOI:10.11847/zgggws1123209 |
| [11] |
单凌寒, 吴群红, 李叶, 等. 中国不同医保制度慢性病患者卫生服务需求、利用、医疗费用和家庭经济风险分析[J]. 中国公共卫生, 2021, 37(4): 608-614. |
| [12] |
柏杨, 蔡玥, 孟庆跃. 2013—2017年我国不同医保类型肺癌患者住院费用分析[J]. 中国卫生经济, 2020, 39(10): 25-28. |
| [13] |
范潇茹, 陈莎, 施予宁, 等. 我国中老年人慢性病共病现状及其对卫生服务利用和医疗费用的影响研究[J]. 中国全科医学, 2022, 25(19): 2371-2378. DOI:10.12114/j.issn.1007-9572.2022.0220 |
| [14] |
Palladino R, Tayu Lee J, Ashworth M, et al. Associations between multimorbidity, healthcare utilisation and health status: evidence from 16 European countries[J]. Age & Ageing, 2016, 45(3): 431-435. |
| [15] |
Jankovic J, Mirkovic M, Jovic-Vranes A, et al. Association between non-communicable disease multimorbidity and health care utilization in a middle-income country: population-based study[J]. Public health, 2018, 155: 35-42. |
| [16] |
金琇泽, 路云. 中国老年人共病状况及其对医疗卫生支出的影响研究[J]. 中国全科医学, 2019, 22(34): 4166-4172. |
| [17] |
Rosa M Q M, Rosa R D S, Correia MG, et al. Disease and Economic Burden of Hospitalizations Attributable to Diabetes Mellitus and Its Complications: A Nationwide Study in Brazil[J]. International Journal of Environmental Research and Public Health, 2018, 15(2): 294. |
| [18] |
Bundy J D, He J. Hypertension and Related Cardiovascular Disease Burden in China[J]. Annals of Global Health, 2016, 82(2): 227-233. |
| [19] |
周芳, 张庆军, 陈致泽, 等. 湖北省居民健康状况及重点慢性病流行现况[J]. 疾病监测, 2017, 32(2): 91-92. |
| [20] |
胥馨尹, 邓颖, 季奎, 等. 四川省人群健康状况及重点慢性病流行现况[J]. 疾病监测, 2017, 32(1): 9-11. |
| [21] |
Fu X, Wang L, Sun C, et al. Inequity in inpatient services utilization: a longitudinal comparative analysis of middle-aged and elderly patients with the chronic non-communicable diseases in China[J]. International journal for equity in health, 2020, 19(1): 6. |
| [22] |
蔡敏, 谢学勤, 吴士勇. 我国老年人口健康状况及卫生服务利用[J]. 中国卫生信息管理杂志, 2021, 18(1): 27-34, 49. |
| [23] |
甘银艳, 孙菊. 慢病自我管理激励的理论逻辑与机制构建——基于医疗保险视角[J]. 卫生经济研究, 2023, 40(2): 6-9. |
(编辑 薛云)




