在人口老龄化和家庭照料功能弱化的双重作用下,失能老人的“照护赤字”问题开始显现,失能逐渐成为被广泛关注的社会风险和社会问题。为此,我国正在探索建立长期护理保险制度,以保障失能老年人的基本生活。长护险试点以来,不乏反对者呼吁谨慎建立这项制度,主要原因是在经济增速放缓阶段,新增一项社会保险项目将加重企业负担[1]、影响企业竞争力,特别是在老龄化速度持续加快的人口发展趋势下,难以预期的制度成本可能会带来较高的财政负担[2]。可以看出,反对者认为现阶段推行长护险可能有损我国经济和社会发展。
发展型福利理论则为看待社会政策与经济发展的关系提供了另一种视角。该理论指出,能够发挥再分配功能和社会投资功能的政策除了增加社会支出外,更有助于促进经济和社会发展。因此,本文的研究问题是,如何通过合理的制度安排,发挥长期护理保险的再分配功能和社会投资功能?为回答该问题,文章首先根据发展型福利理论的内涵,构建了长期护理保险实施效果的分析框架,着重考察其再分配和社会投资效应;其次,以较早开展长护险的德国、日本和韩国为例,从制度的互助共济程度、参保人照护服务使用的平等程度、家庭成员的就业促进效应、照护服务市场发展的促进效应四个方面进行了比较分析;最后,根据不同制度实施效果的分析结果,提出了构建符合我国国情的长期护理保险的几点启示。
2 理论分析框架 2.1 发展型福利理论的内涵发展型福利政策思想发端于20世纪90年代,该理论试图培育一种新的社会政策理念,即通过可以产生正回报的社会投资,使资源持续投入经济生产中。社会投资的方式包括但不限于:增加劳动力市场参与、促进人力资本形成、在贫困地区形成社会资本等[3],强调发挥社会政策的再分配功能和社会投资功能。目前,已有学者将发展型福利理论用于分析我国的养老、家庭、反贫困等相关政策。[4]
2.2 长期护理保险实施效果的分析框架根据发展型福利理论的内涵,本文构建了长期护理保险实施效果的分析框架(图 1)。其中,长护险的再分配功能主要体现为:第一,制度的互助共济性。在实现全民覆盖的基础上,对不同身份和收入群体的互助共济。第二,照护服务使用的平等性。从制度建立到发挥保障作用之间还需跨越“服务使用”的障碍,长护险应避免因难以承担自付费用或服务供给不足而产生服务可及性不足的现象。

|
图 1 长期护理保险实施效果的分析框架 |
长护险的社会投资功能主要表现为:第一,对家庭成员的就业促进效应。若长护险制度能够将劳动力从照料部门转移至劳动生产率更高的产业部门[5],可能会有助于促进经济增长。第二,对照护服务业发展的促进效应。照护行业发展不仅有助于满足失能老年人需求,还能为部分劳动者提供就业岗位。
3 发展型福利视域下德日韩长期护理保险的实施效果德国、日本和韩国分别于1995年、2000年和2008年推行长期护理保险制度。相比较而言,日本长护险的待遇准入条件更宽、待遇水平更高,在同等失能水平下,日本老年人可使用的服务量大约是德国老年人的2倍。[6]这主要是因为,日本长护险的建立动因之一是解决“黄金计划”的制度遗产问题,出于福利刚性的原因,待遇水平不能缩减。德国和韩国则主要是为了应对人口老龄化而建立的一项保障性制度,待遇水平设计的宽松度更高。
3.1 再分配功能 3.1.1 互助共济程度与劳工阶层相比,没有劳动关系的居民群体缺乏劳动收入和用人单位缴费,缴费能力更低。针对这一问题,德日韩三国通过不同的制度安排实现了对全体国民的互助共济。
(1) 德国
德国长期护理保险采取“跟随医疗保险”的原则,即所有参加社会医疗保险的人都自动参加长期护理保险。在这一原则下,法定长期护理保险和社会医疗保险的参保人数几乎相同(表 1)。2004年7月1日,社会医疗保险的参保人数为7 028万,长期护理保险的参保人数为7 033万。两类保险参保人数的微小差异主要来源于以下两个方面:其一,一些未被医疗保险覆盖的人也被纳入了长护险制度中,主要是福利官员;其二,30 928个医保参保者投保了私人长期护理保险,主要是高收入者和自由职业者。根据德国联邦卫生部发布的最新数据,截至2021年底,全国共有99%的人口被公共或私人长护险制度覆盖。[7]可以说,“跟随医疗保险参保”的原则在一定程度上促进了长期护理保险高参保率的实现。
| 表 1 德国2004年长期护理保险和医疗保险的参保人数与构成(人) |
德国长期护理保险互助共济功能体现在“以家庭为参保单位”的方式,该方式实现了对部分无雇佣关系群体的覆盖。德国长护险规定,家庭中无收入或无固定收入一方、未成年子女,可随家庭主要收入者参保,无需额外缴纳保费。[8]在2004年的参保人中,有5 055万人是必须缴费的基本成员,1 978万人是无需缴费的家庭成员(亦称“共同被保险人”),后者约占总参保人数的28%(表 1)。
(2) 日本
日本长期护理保险的主管部门是1 571个市町村政府,负责编制各年度基金支出预算、组织管理照护服务机构等。各市町村的长护险基金支出由政府财政拨款和参保人缴费各承担一半(图 2):其中,中央政府、都道府县、市町村三级政府分别支付当年基金支出的25%、12.5%和12.5%;剩余50%由1号被保险人(65岁及以上的老年人)和2号被保险人(40~64岁的医疗保险参保者)两类参保人按比例分担,该比例在制度建立之初为18%和32%[10],到2021年已调整为23%和27%,增加了老年群体的基金支出责任。
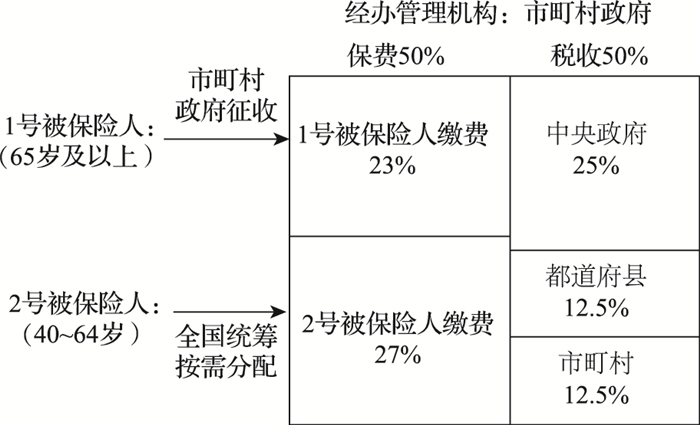
|
资料来源:作者根据《介護保険制度の概要》自制[11] 图 2 日本长期护理保险的基金支付来源 |
日本长期护理保险的两类参保人在缴费方式、缴费水平和统筹层次等方面各不相同。具体而言,1号被保险人的缴费额度由各市町村政府确定并负责征收,通常从参保人的养老金中扣除,2000年的每月平均保费为2 800日元[12],2021年上涨至6 014日元。2号被保险人的参保采取“跟随医疗保险”的原则,年满40周岁的医疗保险参保者自动参加长期护理保险,保费连同医疗保险费一起征收,由雇主和雇员共同承担;此类参保人的保费纳入长护险信托基金,在全国层面统筹,根据各市町村政府的支出需求进行划拨,基金分配反映各市町村政府的预算需求,人口老龄化程度更高、基金支出需求更大的市町村将从信托基金中获得更高的转移支付。
因此,日本长期护理保险的互助共济性体现在以下两个方面:第一,不同地区间的互助共济。这不仅体现在2号被保险人的缴费在全国层面统筹和按需分配,还体现在中央政府和都道府县政府对市町村政府的按需转移支付。第二,不同年龄群体间的互助共济。年龄是1号和2号被保险人的划分依据,2018年日本长期护理保险两类参保人的参保人数和待遇享受人数如表 2所示,可以看出,由于年龄和失能风险更高,1号被保险人中有18.3%享受长护险待遇,而2号被保险人只有0.3%。
| 表 2 日本长期护理保险2018年参保人数和待遇享受人数 |
(3) 韩国
韩国长期护理保险同样采取“跟随医疗保险”的原则,制度的参保对象、缴费基数和管理机构上均同医疗保险相一致。[13]由于早在2000年,韩国就实现了对被雇佣者、自雇者(包括农民)等不同身份群体医疗保险的合并管理[14],从而造就了长护险的全民统一性,所有参保者被纳入同一项制度管理,不因是否具有劳动身份而异。在缴费上,雇员和雇主分别缴纳工资收入的0.19%,自雇者和农民的缴费由反映个人收入和资产的总得分确定。[15]享受最低生活保障计划人员的保费由政府财政予以缴纳,对次低收入群体的保费补贴一半。
可以看出,德日韩三国的长护险制度均以“公民身份”而非“是否具有劳动关系”为基础,职工和居民在同一制度框架内参保,从而能够在更大范围内实现互助共济。
3.1.2 照护服务使用的平等程度社会化照护服务对改善失能老人健康水平、减轻非正式照料者负担具有重要作用。促进老年人使用照护服务的平等性,则是发挥长护险制度再分配功能的另一种体现。
(1) 德国
截至2021年年底,德国约有475.79万人享受长期护理保险待遇[7],占65岁及以上人口的26.02%。从待遇领取方式来看,400万个符合待遇享受条件的参保人选择居家接受服务或现金补贴,占待遇领取者总数的84.10%,另有15.90%的参保者选择入住养老机构。分失能等级来看,失能人口集中在2级和3级,共占总待遇领取者的69%;失能等级越高,选择入住机构的参保人占比越高,失能1级参保人中约99%选择居家待遇,而失能5级的参保人中只有46%选择居家待遇(图 3)。
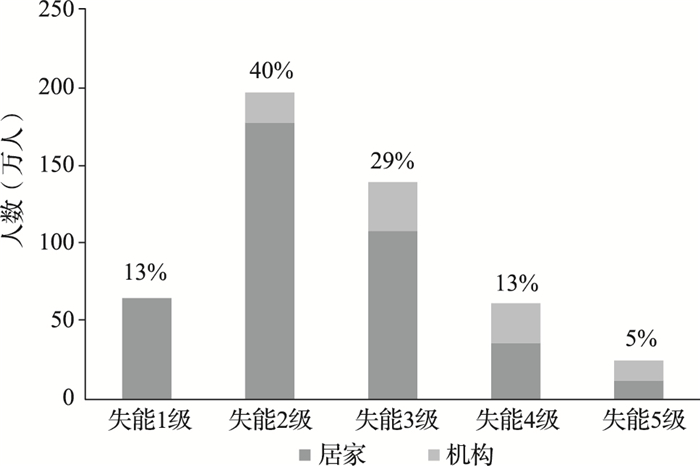
|
资料来源:德国联邦卫生部《长期护理保险:事实和数据》[7] 图 3 德国长期护理保险待遇享受者构成 |
德国享受长期护理保险待遇的老年人数量虽然较多,但老年人使用照护服务的平等程度较低,高收入老年人使用正式照护服务的可能性远高于低收入老年人[16],这可能与现金给付选项的设置、自付比例较高、全面保障家庭照料者的社会风险等因素有关。参保者选择服务给付时还需自付约31%的照护费用,这在一定程度上使得部分参保者放弃使用正式照护服务,尽管现金给付水平大约只有服务给付的一半[17];此外,当家庭照料者每月照料时长达到10小时以上时,将能享受长护险基金缴纳的养老保险、医疗保险和失业保险,2021年有30亿欧元的长护险基金用于为96.33万个家庭照料者缴纳养老保险[7]。
(2) 日本
2023年2月,日本长期护理保险1号被保险人中有602.8万个老年人享受待遇,约占65岁及以上老年人口的16.62%。其中,参保人选择居家、社区和机构式服务分别占69.14%、15.05%和15.81%(表 3)。
| 表 3 日本1号被保险人的服务使用者构成 |
日本老年人使用照护服务的平等程度较强,这可能与参保者自付比例较低有关。符合条件的参保人接受居家上门服务、社区日托或入住养老机构时,仅需自付10%的费用,超出支付限额的部分由参保人全部自付。一项大规模抽样调查的统计结果显示,高收入老年家庭中使用正式服务的比重仅比中低收入家庭高4%左右[18];另一项研究将样本限制在符合长护险待遇享受标准的老年群体中,结果同样表明,未使用正式照护服务的概率在不同收入老年群体间不存在显著差异[19]。
后来,为提高制度的财务可持续性和参保者个人责任,日本提高了高收入老年人自付比例:2015年8月,养老金收入超过280万日元老年群体的自付比例从10%提高至20%,2018年8月,进一步将养老金收入超过340万日元老年群体的自付比例提高至30%[16],这两项改革分别影响了约10.37%和8.61%的服务使用者(表 3),使高收入与中低收入老年群体之间的长期照护支出差距有所缩小[20]。
(3) 韩国
韩国长期护理保险实施后,服务申请者数量远远超过了预期。2008年共有21.4万个待遇享受对象,约占65岁及以上老年人口的4.23%,此后待遇享受对象的数量逐年上涨(图 4),2022年有102万人,占65岁及以上老年人的比重也上涨到10.87%。

|
数据来源:韩国医疗保险服务局长期护理保险处官网[22] 图 4 韩国长期护理保险的待遇享受人数 |
从服务使用平等性来看,由于相对较低的自付比例、减免低收入者自付比例的优惠政策,韩国失能老年人照护服务使用的平等程度较高。韩国居家和机构服务的自付比例分别为15%和20%,但对享受低保和医疗救助群体的自付比例降低至一半以下,这些群体约占长护险待遇享受总人口的26.1%。[23]在这样的制度安排下,享受补贴的老年群体的服务使用量更大,其服务使用达到支付限额的比重显著高于非补贴群体,在不同失能等级和服务方式间均是如此,这意味着韩国长护险制度减少了边缘化群体获得正式服务的障碍。
总体而言,日本和韩国的照护服务使用平等程度较高,而德国正式服务使用者集中在高收入老年人中,中低收入老年人大多选择家庭非正式照料。这种差异受到待遇给付方式、自付比例设置、对家庭照料者的社会保障等制度因素的影响。
3.2 社会投资功能 3.2.1 对家庭成员就业的促进效应许多家庭照料者处于劳动年龄,因照料而退出劳动力市场不仅使得整个社会的税收和社会保险费有所减少,还可能使一部分家庭因缺乏劳动收入而陷入贫困,增加社会救助项目支出。因此,长护险若能产生对失能老人家庭成员的就业促进作用,则是发挥人力资本、促进经济发展的表现。
德国长护险对女性就业行为的影响不显著,但对男性就业行为有显著负向影响。[24]就女性照料者而言,就业率在长护险实施前就已经很低,几乎没有进一步降低的空间;同时,无论是由于强烈的家庭照料偏好,还是服务待遇的激励性不足,都未能促进女性的劳动供给。长护险对男性就业行为的抑制作用可能与现金给付和退休政策有关。一方面,现金待遇作为一种非劳动收入,对劳动参与具有一定的抑制作用;另一方面,德国的退休政策规定,在60岁之前退休可领取至多32个月的失业保险金,退休时也只有很少甚至没有精算扣除[25],从而导致了提前退出劳动力市场的“退休激励”。
日本长护险对失能老人家庭成员的就业概率和时长起到了促进作用。根据厚生劳动省发布的《2022年健康、劳动和福利白皮书》,自2008年长护险实施至2021年,25~39岁女性的劳动参与率呈现出较为明显的增长趋势。[26]微观实证研究也证实了这一结论:日本长护险实施后,女性家庭照料者参与劳动力市场的概率提高了8个百分点,每周工作天数和每日劳动时长增加了10~20个百分点[27];另一项研究进一步考察了长护险实施4年和10年后的长期效应,发现照料失能老人仍然对女性就业概率和劳动时长有显著负面影响,但随着长护险的实施,这种负面影响逐渐减弱,且男性失能老人家庭中女性的就业不再受到影响[28]。综合上述研究可以发现,即使是待遇水平较高的日本,长护险的实施也难以完全替代家庭照料者的作用。
韩国长护险的就业促进效应有限,这可能是由于制度的待遇水平较低,对家庭非正式照料起到了补充而非替代作用。一项研究以保障对象中纳入失智老人的制度改革为准自然实验进行了计量分析,结果显示,对家庭照料者的就业行为并无显著影响。[29]长护险实施对非正式照料影响效果的相关研究也表明,该制度对失能老人独立生活和接受子女照料概率的影响很小[30],对家庭照料者照料负担和满意度的影响也不显著[31],进而无法使其从家庭照料任务中解放出来。
可以看出,日本长护险对家庭照料者的就业促进较为明显,而德国和韩国长护险制度的就业促进效应有限。造成这种差异的主要原因可能是待遇支付水平,日本长护险的待遇准入条件更宽、待遇水平更高,在同等失能水平下,日本老年人可使用的服务量大约是德国老年人的2倍。[6]但是,日本的长护险制度也只能在一定程度上对家庭照料形成替代作用,难以完全取代家庭照料的角色。
3.2.2 对照护服务市场的促进效应(1)德国
德国长护险实施后,养老护理员数量逐年递增,照护服务市场有所扩张,且稳定性较高(图 5)。在实施长护险之前,德国的照护服务主要由非盈利组织协会垄断提供,政府给予大量补贴。受新公共管理思想的影响,长护险制度实施后允许盈利机构开始作为服务提供方,并规定盈利和非盈利机构基于服务价格和质量进行平等竞争[32],且贯彻了消费者选择和竞争理念,这一系列举措促进了照护服务市场的发展。居家上门服务机构数量从1992年的4 300个增长至1999年的11 800个,新增了6万名劳动者就业;入住式服务机构数量从1992年的4 300个增长至1999年的8 100个。[33]新增的服务机构主要是私人盈利机构,到2009年,居家上门服务机构中营利性机构的份额已达到61.5%,改变了长护险实施前非营利机构垄断的局面。[34]
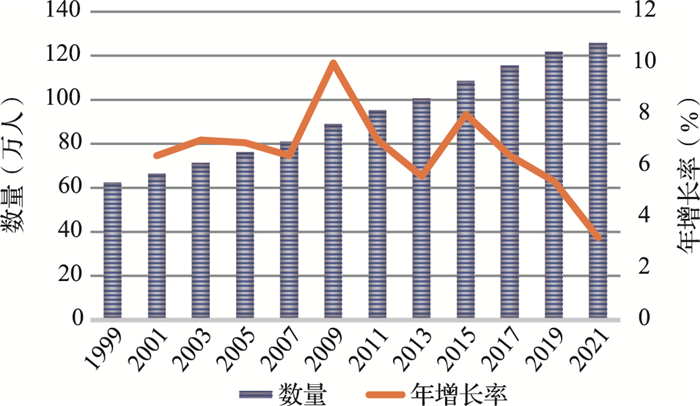
|
资料来源:德国联邦卫生部《长期护理保险:事实和数据》[7] 图 5 德国1999—2021年养老护理员数量和年增长率 |
(2) 日本
日本长护险实施不仅使照护服务机构数量有所扩张,还丰富了服务类型的多样性。长护险建立后,涌现出了居家照护、社区康复训练、短期托养、小规模多功能型住宅介护、定期巡访等多种服务模式;居家照护服务机构数量从2000年的9 833家增长至2011年的21 315家[35];照护从业者从2000年的54.9万人增长到2021年的181.3万人[26]。为了保证服务质量,政府部门还通过以下方式发挥管理与监督的作用:第一,规定各类机构的硬件设施条件和服务人员配比,比如每百人应配备的医生、护士和护理员数量,每张床位的占地面积等。[36]第二,贯彻“消费者选择”理念。长护险覆盖范围内的服务价格由国家统一规定,通过允许参保人自主选择服务机构的方式倒逼其提高服务质量。[37]
(3) 韩国
韩国照护服务机构扩张速度更快,但服务质量和从业人员稳定性较差,这与政府缺乏监管有关。为满足待遇支付需求、促进照护服务机构的快速发展,韩国对服务机构设置了较低的准入门槛,三名护理人员和一间办公室便可成立居家上门服务机构。[38]在这样的制度安排下,入住式服务机构数量从2008年的1 717个增长到2012年的4 326个,居家上门服务机构数量从4 506个增长到10 730个[15],2020年有178.6万个照护服务从业者,平均每个从业者能为4.5个老年人提供服务[22],增长速度远远超出了政府预期。
但与此同时,也带来了激烈的市场竞争和经营困难。一些服务机构为了在市场中生存,采取骗取保险基金、免收服务对象的共付费用等不合法行为[38],服务质量也常常因未能满足老年人或其家庭照料者需要而受到批评[39],护理人员从业稳定性也较差。
可以看出,长期护理保险对德日韩三国照护服务市场的发展均有促进作用,但服务质量和从业人员稳定性受到政府监管程度、制度是否遵循“消费者选择理念”等因素的影响。
4 讨论本文基于发展型福利理论考察长期护理保险制度的再分配和社会投资效应。通过对德日韩三国的分析可以发现,长期护理保险并非是一项单纯的社会支出,而是能够发挥再分配功能和社会投资功能,从而有益于经济和社会发展,当然,这需要通过合理的制度安排来实现。具体而言:(1)通过家庭参保或全民统一参保等方式,将雇员、非雇员的居民和社会弱势群体纳入同一项长期护理保险制度内,发挥制度的互助共济职能;(2)较低的自付比例有助于实现老年人照护服务使用的平等性,而较高的自付比例和混合给付方式将在一定程度上造成低收入老年人照护服务可及性的不足;(3)较高水平的待遇给付将能够增加家庭成员的就业概率和劳动时长,实现劳动力从照料部门向生产率更高的产品部门的转移,而较低水平的待遇给付对失能老人家庭成员的就业促进作用有限;(4)无论采用何种待遇支付水平和待遇给付方式,长护险实施均能促进照护服务市场的发展,但服务质量和从业人员稳定性受到政府监管程度、制度是否遵循“消费者选择理念”等因素的影响。
5 启示 5.1 建立不因身份而异的长期护理保险制度当前,我国许多试点城市的参保对象范围尚未覆盖全体城乡居民,或者对部分居民设置较低的缴费额度和待遇水平,而这些居民(尤其是农村居民)恰恰是数量更庞大、对照护服务需求更迫切的群体。[40]一些试点城市之所以未将部分城乡居民纳入长护险的参保范围,主要是出于以下两种原因:第一,受地方财政实力的限制,在筹资环节存在困难。第二,农村地区的人口密度更低,导致服务的单位成本更高,照护服务市场难以进入农村地区。
针对筹资的问题,可借鉴日本和韩国的做法,建立不因身份而异的长护险制度,实现各群体间的互助共济。全体参保人员根据收入水平缴费,用人单位和政府财政也参与筹资,形成统一的基金池,从而在保障国民权益一致的同时,发挥制度的互助共济和再分配功能。针对照护服务难以在农村地区供给的问题,可充分发挥失能老人亲属或朋友等非正式照料者的作用,让他们接受服务机构的培训、管理和监督,在确保真正为老人提供照料的前提下,享受长护险予以的现金补贴。
5.2 自付比例的设置不宜过高2016年人社部发布的“关于开展长期护理保险制度试点的指导意见(人社厅发〔2016〕80号)”中指出,“基金支付水平总体上控制在70%左右”。在各地实践中,对服务费用自付比例的设置大多在10%~30%之间,呈现出差异化的现象。
通过上文对德日韩三国的比较分析可以发现,较低的自付比例更有助于实现不同收入老年人正式服务使用的平等性。自付比例设置的初衷是防止参保人对服务的滥用,减少道德风险,但由于大多数试点城市设置了明确的待遇支付范围和限额,超出部分需个人完全自付,参保人存在服务滥用行为的可能性较小。同时,有研究表明,失能老人对居家照护服务的价格较为敏感[41],高水平的自付额度可能会阻碍部分老年人使用服务,从而难以发挥应有的保障和再分配作用。因此,目前部分试点城市设置较高的长护险自付比例未必是较优的做法,需要结合多重目标进行更充分的评估论证。
5.3 谨慎设置现金给付选项在我国长护险试点城市中,存在“服务给付”和“混合给付”两种待遇给付方式。从德国的经验来看,混合给付对促进家庭成员就业的作用很有限,反而在一定程度上抑制了男性成员就业,照护服务市场的发展速度也更慢,这与参保人大多选择现金给付而非服务给付有关。现金给付方式虽然给予了家庭照料者补偿,但难以将需求转化为实际购买能力,从而难以撬动服务市场发展。因此,从发挥社会投资功能的视角来看,服务给付优于混合给付。这对于发挥我国长护险制度的社会投资功能提供了有益的启示。
作者声明本文无实际或潜在的利益冲突。
| [1] |
葛延风, 王列军, 冯文猛, 等. 我国健康老龄化的挑战与策略选择[J]. 管理世界, 2020, 36(4): 86-96. |
| [2] |
杨团. 中国长期照护的政策选择[J]. 中国社会科学, 2016(11): 87-110, 207. |
| [3] |
Midgley J. Growth, redistribution, and welfare: Toward social investment[J]. Social service review, 1999, 73(1): 3-21. DOI:10.1086/515795 |
| [4] |
胡湛, 彭希哲. 发展型福利模式下的中国养老制度安排[J]. 公共管理学报, 2012, 9(3): 60-70, 125-126. DOI:10.3969/j.issn.1672-6162.2012.03.007 |
| [5] |
VanGroezen B, Meijdam L, Verbon H A A. Serving the old: ageing and economic growth[J]. Oxford Economic Papers, 2005, 57(4): 647-663. DOI:10.1093/oep/gpi035 |
| [6] |
Campbell JC. How policies differ: long-term-care insurance in Japan and Germany[J]. Aging and Social Policy-A German-Japanese Comparison, 2002, 157-187. |
| [7] |
Bundesministerium für Gesundheit. Zahlen und Fakten zur Pflegeversicherung[EB/OL]. [2023-06-05]. https://www.bundesgesundheitsministerium.de/fileadmin/Dateien/3_Downloads/Statistiken/Pflegeversicherung/Zahlen_und_Fakten/Zahlen_und_Fakten_pv_bf.pdf
|
| [8] |
刘涛. 德国长期护理保险制度的缘起、运行、调整与改革[J]. 安徽师范大学学报(人文社会科学版), 2021, 49(1): 74-86. |
| [9] |
Bundesministerium für Gesundheit. Die soziale Pflegevers-icherung in der Bundesrepublik Deutschland in den Jahren 2003 und 2004[EB/OL]. [2023-06-05]. https://www.bundesgesundheitsministerium.de/fileadmin/Dateien/3_Downloads/Statistiken/Pflegeversicherung/Zahlen_und_Fakten/2003_2004.pdf
|
| [10] |
Tsutsui T, Muramatsu N. Care-needs certification in the long-term care insurance system of Japan[J]. Journal of the American geriatrics society, 2005, 53(3): 522-527. DOI:10.1111/j.1532-5415.2005.53175.x |
| [11] |
厚生労働省老健局. 介護保険制度の概要[EB/OL]. [2023-06-05]. https://www.mhlw.go.jp/content/000801559.pdf
|
| [12] |
Campbell J C, Ikegami N. Long-Term Care Insurance Comes To Japan: A major departure for Japan, this new program aims to be a comprehensive solution to the problem of caring for frail older people[J]. Health affairs, 2000, 19(3): 26-39. DOI:10.1377/hlthaff.19.3.26 |
| [13] |
Seok J E. Public long-term care insurance for the elderly in Korea: design, characteristics, and tasks[J]. Social Work in Public Health, 2010, 25(2): 185-209. DOI:10.1080/19371910903547033 |
| [14] |
KwonS. Thirty years of national health insurance in South Korea: lessons for achieving universal health care coverage[J]. Health policy and planning, 2009, 24(1): 63-71. |
| [15] |
Rhee J C, Done N, Anderson G F. Considering long-term care insurance for middle-income countries: comparing South Korea with Japan and Germany[J]. Health policy, 2015, 119(10): 1319-1329. DOI:10.1016/j.healthpol.2015.06.001 |
| [16] |
Bakx P, De Meijer C, Schut F, et al. Going formal or informal, who cares? The influence of public long-term care insurance[J]. Health economics, 2015, 24(6): 631-643. DOI:10.1002/hec.3050 |
| [17] |
Campbell J C, Ikegami N, Gibson M J. Lessons from public long-term care insurance in Germany and Japan[J]. Health affairs, 2010, 29(1): 87-95. DOI:10.1377/hlthaff.2009.0548 |
| [18] |
Tamiya N, Noguchi H, Nishi A, et al. Population ageing and wellbeing: lessons from Japan's long-term care insurance policy[J]. The lancet, 2011, 378(9797): 1183-1192. DOI:10.1016/S0140-6736(11)61176-8 |
| [19] |
Tokunaga M, Hashimoto H, Tamiya N. A gap in formal long-term care use related to characteristics of caregivers and households, under the public universal system in Japan: 2001-2010[J]. Health Policy, 2015, 119(6): 840-849. DOI:10.1016/j.healthpol.2014.10.015 |
| [20] |
Lin H R, Imanaka Y. Effects of copayment in long-term care insurance on long-term care and medical care expenditure[J]. Journal of the American Medical Directors Association, 2020, 21(5): 640-646. DOI:10.1016/j.jamda.2019.08.021 |
| [21] |
厚生労働省老健局. 介護保険事業状況報告(暫定)[EB/OL]. [2023-06-05]. https://www.mhlw.go.jp/topics/kaigo/osirase/jigyo/m23/2302.html
|
| [22] |
韩国医疗保险服务局长期护理保险处. 长期护理保险[EB/OL]. [2023-06-30]. https://www.longtermcare.or.kr/npbs/e/e/100/htmlView?pgmId=npee201m02s&desc=HistoryofLTCInsurancefortheElderly
|
| [23] |
Kim H, Kwon S, Yoon N H, et al. Utilization of long-term care services under the public long-term care insurance program in Korea: Implications of a subsidy policy[J]. Health Policy, 2013, 111(2): 166-174. DOI:10.1016/j.healthpol.2013.04.009 |
| [24] |
Geyer J, Korfhage T. Labor supply effects of long-term care reform in Germany[J]. Health Economics, 2018, 27(9): 1328-1339. DOI:10.1002/hec.3663 |
| [25] |
Börsch-Supan A H, Schnabel R. Social security and retirement in Germany[J]. 1997.
|
| [26] |
厚生労働省老健局. 厚生労働白書[EB/OL]. [2023-06-05]. https://www.mhlw.go.jp/wp/hakusyo/kousei/21/dl/zentai.pdf
|
| [27] |
Shimizutani S, Suzuki W, Noguchi H. The socialization of at-home elderly care and female labor market participation: Micro-level evidence from Japan[J]. Japan and the World Economy, 2008, 20(1): 82-96. DOI:10.1016/j.japwor.2006.08.003 |
| [28] |
Sugawara S, Nakamura J. Can formal elderly care stimulate female labor supply? The Japanese experience[J]. Journal of the Japanese and International Economies, 2014, 34: 98-115. |
| [29] |
권 현정. 장기요양재가서비스가노동공급과여가선호에미치는효과: 회귀불연속설계를 이용한 일반등급과 치매등급 분석[J]. 한국사회복지학, 2018, 70(1): 63-87. |
| [30] |
Kim H B, Lim W. Long-term care insurance, informal care, and medical expenditures[J]. Journal of public economics, 2015, 125: 128-142. DOI:10.1016/j.jpubeco.2014.12.004 |
| [31] |
Kim E Y, Yeom H E. Influence of home care services on caregivers' burden and satisfaction[J]. Journal of Clinical Nursing, 2016, 25(11-12): 1683-1692. DOI:10.1111/jocn.13188 |
| [32] |
Theobald H, Szebehely M, Saito Y, et al. Marketisation policies in different contexts: Consequences for home-care workers in Germany, Japan and Sweden[J]. International Journal of Social Welfare, 2018, 27(3): 215-225. DOI:10.1111/ijsw.12298 |
| [33] |
Cuellar A E, Wiener J M. Can Social Insurance For Long-Term Care Work? The Experience Of Germany: Germany may be the only country in which most of the beneficiaries and the money are in community-based long-term care settings[J]. Health Affairs, 2000, 19(3): 8-25. DOI:10.1377/hlthaff.19.3.8 |
| [34] |
Theobald H. Combining welfare mix and New Public Management: the case of long-term care insurance in Germany[J]. International Journal of Social Welfare, 2012, 21: S61-S74. |
| [35] |
Kanaya N, Takahashi H, Shen J. The market share of nonprofit and for-profit organizations in the quasi-market: Japan's long-term care services market[J]. Annals of Public and Cooperative Economics, 2015, 86(2): 245-266. |
| [36] |
Ikegami N, Yamauchi K, Yamada Y. The long term care insurance law in Japan: impact on institutional care facilities[J]. International Journal of Geriatric Psychiatry, 2003, 18(3): 217-221. |
| [37] |
Saito Y, Saitō Y, Auestad R A, et al. Care providers in Japan: The potential of and challenges for social enterprises[C]//Meeting the challenges of elder care-Japan and Norway. Kyoto and Melbourne: Kyoto University Press and Trans Pacific Press, 2010: 104-127.
|
| [38] |
Chon Y. The development of Korea's new long-term care service infrastructure and its results: focusing on the market-friendly policy used for expansion of the numbers of service providers and personal care workers[J]. Journal of gerontological social work, 2013, 56(3): 255-275. |
| [39] |
Sunwoo D, Lee Y, Kim J, et al. Study on establishment of the 1st basic plan to improve public long-term care system for the elderly[J]. Seoul: Ministry of Health and Welfare, 2012. |
| [40] |
曹杨, MorVincent. 失能老年人的照料需求: 未满足程度及其差异[J]. 兰州学刊, 2017, 290(11): 144-156. |
| [41] |
Roquebert Q, Tenand M. Pay less, consume more? The price elasticity of home care for the disabled elderly in France[J]. Health economics, 2017, 26(9): 1162-1174. |
(编辑 刘博)





