2. 武汉大学政治与公共管理学院 湖北武汉 430072;
3. 华中科技大学同济医学院医药卫生管理学院 湖北武汉 430030;
4. 湖北省人文社科重点研究基地农村健康服务研究中心 湖北武汉 430030
2. School of Public Science and Public Administration, Wuhan University, Wuhan Hubei 430072, China;
3. School of Medicine and Health Management, Huazhong University of Science and Technology, Wuhan Hubei 430030, China;
4. Research Center for Rural Health Service, Key Research Institute of Humanities & Social Sciences of Hubei Provincial Department of Education, Wuhan Hubei 430030, China
协同行为不仅可以促进协同目标的实现,提高系统产出,同时也可以促使各协同主体适应环境并提高其产出。医疗系统和医保系统是卫生服务系统中的两个关键要素,在居民卫生服务需求日益增强的背景下,只有通过协同发展,二者才能更好地为居民的健康保驾护航。
早在2000年,我国就提出了“医疗、医保、医药”三医联动的改革方向,其中“医疗”即医疗服务,而医疗服务和医药又是医疗系统中的两个关键要素,因此三医联动的本质也是医疗系统和医保系统的联动。[1]2009年新医改以来,三医联动在理论和实践上均取得了很大突破,其中最成功的是三明市医改,但改革成果主要集中在药品流通与供应方面[2],且由于行政部门间的割裂,医保系统和医疗系统更多的是孤立式改革和表面上联动[3]。医保系统和医疗系统能否协同发展,以及需要在哪些方面协同发展,是当前改革亟需回答的问题。本文从价值角度,对医保系统和医疗系统协同发展的可行性及目标进行分析,并进一步梳理各自的分工,以期为两个系统的协同改革提供支持。值得注意的是,本文中的“医保系统”是指可实现区域所有医保功能的组织整体,而非单一医保部门,本文中的“医疗系统”强调的是可实现区域的所有卫生服务功能的组织整体,而非单一医疗机构。
1 医保系统和医疗系统协同发展的可行性分析价值是指客体对主体需要的满足,其满足程度越高,其价值越高。[4]主体是有层次性的,如个体、家庭和社区,这也决定了价值具有层次性。[5]从价值的角度来看,协同就是作用于同一个主体的两个及以上客体,以相同的主体需要为导向进行分工合作和自我调整,满足主体更大程度的需要,促进各自价值的提升。换言之,如果两个系统具有相同的服务主体和服务目标,那么两个系统的协同发展就是可行的。
医疗系统的服务主体是所有居民。对于个体而言,其对医疗系统的需要,是在经济承受范围内健康产出的最大化和就医体验的最优化,卫生服务越符合个体的疾病特征和经济水平,医疗系统的价值就越高。但卫生资源是有限的,且不同疾病对资源的需求也是不同的,因此对于群体而言,其对医疗系统的需要包含两个层面,首先是居民能够得到与疾病需求相适应的卫生资源,其次才是健康产出的最大化和就医体验的最优化。患者流向与资源需求越匹配,各级医疗机构所提供的服务越符合患者的疾病特征和经济水平,医疗系统的价值越高,而医疗系统的核心价值应是基于群体的价值。
医保系统的服务对象是所有参保居民。对参保个体而言,其对医保系统的需要是为自身医疗支出提供经济补偿,实际补偿比越高,医保系统的价值越高,但医保资金是有限的,对参保群体而言,其对医保系统的需要则是确保医保基金安全并为自身医疗支出提供经济补偿,在控制医保基金风险的前提下,实际补偿比越高,医保系统的价值越高。医保系统的核心价值应是基于参保群体的价值。
对比医保系统和医疗系统各自的价值可以发现,由于我国居民的参保率稳定在95%以上,所以两系统的服务主体基本相同。两系统有相同的服务目标—居民健康:人群对医疗系统需要的根本是维护自身健康水平,对医保系统需要的根本是降低疾病经济负担,提高卫生服务利用水平,促进自身健康水平的改善。因此,两系统具有相同的服务目标,即居民健康,其协同发展是可行的。
2 医保系统和医疗系统的协同发展目标分析医保系统和医疗系统都面临一个相同的问题:资源的有限性。从医保系统来看,医保的筹资水平与社会经济水平有关,不能无限提高;从医疗系统来看,卫生人力培养周期较长,药品、设备等资源受社会生产力和技术水平限制,医疗资源总体上也是有限的。因此,医保系统和医疗系统协同发展的目标,是人群的可持续健康,即在有限资源下对人群卫生服务需要的持续性满足。
可持续发展实现路径总体来看可以归纳为三种类别。一是可持续的目标定位,即紧跟环境需求,准确定位发展目标[6];二是可持续的资源获取,即在具备可持续发展目标的情况下,通过持续的资源供给来实现发展的持续[7],包括提高资源吸引力和强化资源再生两个方面[8-9];三是可持续的资源利用,即通过提高资源利用效率来降低资源需求,减少资源消耗[10]。从发展目标来看,健康始终是生产生活不可或缺的需求,该目标的持续性不言而喻。从资源供给来看,卫生资源的投入和再生能力主要由社会经济发展水平和政府执政理念来决定,很难通过卫生服务系统单独调控来改变。[11]从资源利用来看,通过影响居民卫生服务需要,可以减少资源需求;通过优化服务流程可以提高服务效率,降低资源消耗。由此可见,可持续的资源利用方式,是实现可持续健康最为可行的路径。
居民卫生服务需要的影响因素主要分为三类,一是健康状况;二是人口学特征,如年龄、性别、文化程度等;三是社会经济因素,如经济水平、交通条件等。人口学特征和社会经济因素属于不可控因素,而居民的健康状况可以通过个体和群体两个层次的服务质量来影响,这是减少人群卫生服务需要不必要增长的唯一可行路径。
卫生资源消耗与三个因素密切相关,一是服务内容;二是服务数量;三是服务价格。服务内容由居民健康状况的客观需求决定,但受服务提供方式影响。服务方式即体系的分工和整合:体系分工可以使有不同健康需要的人群能够获得与之相适应的医疗资源,降低资源浪费;体系整合可以使已获得的医疗资源与实际需要不相符的人群能在最短时间内得到合适的医疗资源。服务数量也由居民健康状况所决定,但受医务人员执业习惯影响,当服务量对个人薪酬有较高正向影响时,医务人员倾向于提高服务量。服务价格既受政府管控,同时也受市场影响,如药品的不可替代性越高,流通环节越多,价格就越高。可见,提高卫生资源使用效率的可行路径有两个:一是构建分级有序的服务秩序,使不同需求人群能够获得与之相适应的卫生资源;二是控制卫生服务成本,压缩服务数量和价格虚高。
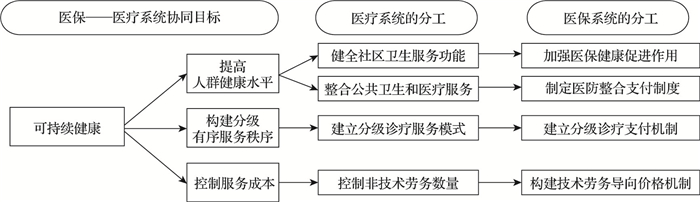
综上所述,可以将医保—医疗系统的协同发展目标细分为三个,分别为提高居民健康水平、构建分级有序服务秩序、控制卫生服务成本。
3 协同发展目标下医保系统和医疗系统的分工与协作首先,医疗系统中的医疗卫生机构不仅提供医疗服务,同时也是公共卫生服务的主要提供者,实现人群健康水平的提高,就必须从如何提供两类服务来考虑。WHO指出,重视服务连续,提升初级卫生保健水平,是提高人群健康水平最为有效的措施。[12]诸多研究也显示,以社区卫生服务为重心的卫生服务体系,可以更好地改善群体健康水平。[13-14]因而提高居民健康水平有两种路径,一是以社区卫生服务为抓手提高群体服务质量,二是以整合服务为抓手提高个体服务质量,其中医疗服务整合在医疗实践中已广泛存在,而医疗服务和公共卫生服务的整合则亟需完善。
其次,医疗资源的层次性决定了医疗机构的层次性;疾病的层次性决定了健康需要的层次性。通过分级服务和连续服务建立规范服务流程,尽可能使医疗机构为与其能力相匹配的患者提供服务,是构建分级有序服务秩序的关键。
最后,卫生服务收费项目可以分为两大类,一是技术劳务项目,如护理、诊断、手术操作等,依赖于专业技术人员的技术能力,这类项目在服务过程中数量变化的弹性较小;二是非技术劳务项目,如药品、耗材、试剂等,这类项目在服务过程中数量变化的弹性较大[15],是控制卫生服务成本所需要重点关注的。
基于上述认识,以可持续健康为协同发展目标,医疗系统和医保系统的具体分工如下(图 1)。
|
图 1 可持续健康下医疗系统和医保系统的分工 |
社区卫生服务的服务内容既有医疗服务,也有公共卫生服务,其服务定位是通过环境监测、健康评估、健康干预等方式,借助一般性医疗手段,实现个体和人群健康水平的维护和促进。[16]然而国内社区卫生服务存在“重医轻防”的问题[17],这种缺位性的发展,使基层医疗卫生机构更多关注于疾病,而非健康;更多关注于个体,对人群关注不足;更多关注于静态健康,对健康的动态观测关注不足;更多地被动式服务,解决现有的问题,主动式服务不足,不能发现并根据人群服务需求的变化动态调整自身业务内容。健全社区卫生服务功能,就是在不降低现有医疗功能的前提下,摆脱基本公共卫生服务的固有服务框架,不断丰富公共卫生功能,逐步实现公共卫生服务在全人群、全方位、全生命周期的覆盖,提高人群整体的健康水平和健康素养。
3.1.2 整合公共卫生和医疗服务疾病的预防和治疗是交替进行反复发生的,健康是全人群、全生命周期持续面对的问题,医疗服务和公共卫生服务的整合,可以更好地解决这一问题。[18]整合公共卫生和医疗服务,就是实现公共卫生服务和医疗服务在提供主体和服务过程等方面的无缝衔接,这是提高个体服务质量,改善健康结局的重要途径。
3.1.3 建立分级诊疗服务模式只有当医疗机构能够为与其诊疗能力相匹配的患者提供服务,或者患者能在与其需求相适应的医疗机构接受服务时,才能实现服务成本的最小化和服务效率的最大化。[19]因此医疗系统必须做好机构分级和服务分工,使医疗机构“向下竞争”的注意力转移到“向上竞争”中来,以此实现各级医疗机构的良性发展以及区域医疗系统服务能力的持续增强。此外,患者在就医过程中难免会遇到首诊机构无法解决自身健康问题或者首诊机构服务能力超出自身实际需要的情况,如果转诊过程不畅,服务不连续,不仅会产生不必要的医疗支出,也会给患者带来不佳的就医体验,进而对分级诊疗产生负面影响。[20]因此既要明确不同级别医疗机构的服务范围,也要保障不同层级医疗机构间的服务连续性,解决患者转诊的后顾之忧。
3.1.4 控制非技术劳务数量诸多研究显示,药品费用和耗材费用已经成为卫生费用的主要构成[21],是导致卫生费用增长的主要原因之一,减少卫生服务过程中对药品、耗材等的依赖,可以有效控制卫生费用的增长。[22-23]控制非技术劳务项目数量,就是通过薪酬制度改革等措施,规范医务人员现有的诊疗行为,降低服务过程中对药品耗材、检查等的非技术劳务项目的使用,从而降低服务成本,改善卫生资源结构,提高医疗资源的使用效率。
3.2 医保系统的分工 3.2.1 加强医保健康促进作用通过公共卫生服务提高群体健康水平,控制重大疾病的发病率,减少居民的就医次数,降低患者就医流向,这是减少医保支出最为有效的方式之一。[24]尽管医疗服务和公共卫生服务在功能上有明确的区分,但在服务过程中,很多公共卫生服务是通过医疗服务项目来实现的。加强医保的健康促进作用,是通过支付方式设计,鼓励医疗机构更多地提供公共卫生服务,这里的公共卫生服务,不只是基本公共卫生服务,更多的是由于社区卫生服务功能健全而出现的其他公共卫生服务内容。
3.2.2 制定医防整合支付制度在实践过程中,医防整合仍然存在较大阻力。一方面,医防整合会增加医务人员的工作负荷;另一方面,患者普遍重视“治疗”,对“预防”服务的支付意愿较低。[25]在此背景下,就需要医保系统调整支付制度,为医防整合的实现提供经济激励,如上海市长宁区通过医保支付签约费用,来激励家庭医生整合社区资源,为居民提供“追踪式”服务。[26]
3.2.3 建立分级诊疗支付机制医疗体系的分工,需要各级医疗机构能够各司其职,主动“向上发展”,而不是“向下延伸”,因此医保系统在支付设计中,需要对医疗机构“向上发展”的行为予以鼓励,对“向下延伸”的行为予以惩罚。医疗体系的连续,需要各级医疗机构能够加强沟通协作,实现转诊的无缝隙和服务的不重复。因此医保系统需要设计出与连续性服务相适应的,针对多个机构为同一患者提供服务的支付方式,激励机构间的合作共赢。此外,医疗系统需要居民按照体系分工就诊,并主动依从连续性服务路径,这就需要医保系统在补偿设计中,对依从患者予以经济鼓励。
3.2.4 构建技术劳务导向价格机制技术劳务项目价格偏低是当前国内医疗机构压缩非技术劳务项目动力不足的普遍原因,因此医保系统需要构建技术劳务导向价格机制,通过提高技术劳务项目的价格标准,降低非技术劳务项目价格标准,以及调整绩效考核,鼓励医疗机构提高技术劳务的比重,在不降低医疗机构自身利润的情况下,实现医疗成本的控制。
3.3 医保系统和医疗系统的协作机制医疗系统在运行过程中的要素主要包括投入、需求识别、资源配置、服务设计、服务提供、考核激励、信息系统建设等;医保系统在运行过程中的要素主要包括投入、资金分配、补偿设计、支付设计、基金监管、服务价格制定、信息系统建设等。如图 2所示,围绕协同发展目标,医保系统和医疗系统各要素间的关系如下:(1)对于医疗系统而言,服务设计最为核心,因为其直接决定了医疗系统的服务行为和产出是否符合预期目标,其他要素都是通过对服务设计执行情况的影响来间接作用于医疗系统的产出。(2)对于医保系统而言,支付设计、补偿设计和价格制定最为核心,因为这三者直接决定了医保系统的支出和产出,而其他要素都是通过对这三者的影响来间接作用于医保系统的产出。(3)从两个系统相互影响的角度来看,医疗系统中只有服务设计与医保系统直接相关,其他要素均是通过服务设计间接与医保系统产生关联;医保系统中只有补偿设计、支付设计与价格制定与医疗系统直接相关,其他要素均是通过这三者间接与医疗系统产生关联。

|
图 2 医保系统和医疗系统协同发展概念模型 |
基于上述认识,医保系统和医疗系统的协作机制也可归纳为以下三点。
3.3.1 医疗系统基础机制协同系统中,协同主体的关系并不完全对等,在医保—医疗协同发展系统中,医疗系统发挥基础作用,即医疗系统在协同发展目标下的服务设计,是医保系统和医疗系统协同发展的基础。医疗服务是一项精细的建立在客观医疗规律上的行为[27],如果医保系统不以合理服务设计为前提,试图通过粗放的管理手段去倒逼医疗系统形成与之相适应的服务行为,可能会事与愿违。
3.3.2 医保系统引导机制医疗机构的发展具有路径依赖性,其内部结构已经成型和稳定,在自我改革方面具有很强的惰性[28],因此尽管医疗系统在协同发展中处于基础地位,但其协同的主动性较弱。与此同时,医保系统的支出,是医疗系统投入的重要来源,医保系统的补偿,是居民看病就医的重要资金来源,医保系统通过支付设计、补偿设计和价格制定可以引导两个系统协同发展。
3.3.3 直接和间接协同机制医保系统和医疗系统在协同发展过程中包括直接和间接协同两种行为。直接协同是指医保系统和医疗系统核心要素的协同,主要包括三种行为:医保支付设计与医疗服务设计的协同、医保补偿设计和医疗服务设计的协同、医保价格制定与医疗服务设计的协同;间接协同是指医保系统和医疗系统非核心要素与核心要素的协同,即医保系统中的投入、资金分配、基金监管和信息系统等与支付设计、补偿设计、价格制定相适应,医疗系统中的投入、资源配置、考核激励和信息系统等与服务设计相适应。直接协同行为是协同发展的关键,决定了协同是否存在;间接协同行为在协同发展中起辅助作用,对协同效果具有促进作用。
4 小结本研究从价值视角对医保系统和医疗系统协同发展的可行性进行了分析,并以可持续发展理论为基础对两系统的协同发展目标以及各自分工和协作机制进行了梳理,可以为两系统的协同改革提供脉络方向:医保系统和医疗系统的协同发展,不能局限于费用控制,还应扩展到服务过程的分级连续以及服务质量的提高。
相较而言,研究所归纳的协同发展目标与医疗系统的关系更为密切,这是因为医保系统的资源消耗由医疗系统的资源消耗所决定,医保系统的可持续发展取决于医疗系统的可持续发展。尽管医保制度建立的初始目标是补偿参保者的医疗支出,但随着超支风险的提高,如何提高医保资金使用效率,保障收支平衡已经成为了医保系统亟需解决的问题,因而增加医保在疾病预防方面的作用,借助公共卫生服务来预防更多、更重医疗支出的产生,与医保自身的目标并不矛盾。[29]
作者声明本文无实际或潜在的利益冲突。
| [1] |
苗豫东. 医疗—医保协同管理模型与策略研究[D]. 武汉: 华中科技大学, 2017.
|
| [2] |
方鹏骞, 陈迎春, 乐虹, 等. 三明市医药卫生体制改革评价与思考[J]. 中华医院管理杂志, 2017, 33(4): 241-243. |
| [3] |
鲍玉荣, 英立平, 唐斯斯, 等. 系统论、博弈论及协同论视角下医疗与医保体系的关系及优化建议[J]. 中华医院管理杂志, 2021, 37(8): 627-630. |
| [4] |
龙叶先. "价值": 主客体系统整体的特定涌现[J]. 系统科学学报, 2021(2): 30-35. |
| [5] |
牧野广义, 兰久富. 价值的层次性和历史性[J]. 学术研究, 2009(11): 11-14. |
| [6] |
赵永超. 资源型城市可持续发展能力: 概念界定、提升路径与实施对策研究[J]. 管理现代化, 2021, 41(2): 74-76. |
| [7] |
陈斌, 陈骢. 健康促进可持续发展路径和策略探讨[J]. 中国健康教育, 2015, 31(6): 620-623. |
| [8] |
Jayaprakash P, Pillai R R. The Role of ICT for Sustainable Development: A Cross-Country Analysis[J]. The European Journal of Development Research, 2022, 34: 225-247. |
| [9] |
张晓玲. 可持续发展理论: 概念演变、维度与展望[J]. 中国科学院院刊, 2018, 33(1): 10-19. |
| [10] |
Mcmichael A J. Population, human resources, health, and the environment: Getting the balance right[J]. Environment, 2008, 50(1): 46-59. |
| [11] |
Hamdani Q A. Sustainable Development in Health Care Sector: A Study on Human Resource Mechanisms[J]. Journal of Resources Development and Management, 2016, 24(11): 79-88. |
| [12] |
World Health Organization. A vision for primary health care in the 21st century[R]. Astana, 2018.
|
| [13] |
Peckham S, Hann A, Kendall S, et al. Health promotion and disease prevention in general practice and primary care: a scoping study[J]. Primary Health Care Research and Development, 2017, 18(6): 529-540. |
| [14] |
de Castro D M, de Oliveira V B, de Souza Andrade A C, et al. The impact of primary healthcare and the reduction of primary health care-sensitive hospital admissions[J]. Cadernos de Saude Publica, 2020, 36(11): 1-12. |
| [15] |
赵璇, 程薇, 袁蓓蓓. 北京市慢性缺血性心脏病住院患者药品使用及费用研究[J]. 中国卫生政策研究, 2020, 13(2): 53-60. |
| [16] |
马方, 李君荣. 刍议社区卫生服务"六位一体"功能的重新定义[J]. 中华医院管理杂志, 2013, 29(1): 61-63. |
| [17] |
刘曼玲, 姚文柱, 冯巩. 建国70年以来我国社区卫生服务的发展[J]. 中华全科医学, 2019, 17(8): 1251-1254. |
| [18] |
梁晓峰. 慢性病防控与全方位全生命周期健康管理[J]. 人口与计划生育, 2016(10): 29-30. |
| [19] |
李志远, 刘嘉周, 马子华, 等. 我国乡镇卫生院人员流动现状分析[J]. 卫生软科学, 2020, 34(12): 45-49. |
| [20] |
Niu Y, Zhang L, Ye T, et al. Can unsuccessful treatment in primary medical institutions influence patients' choice? A retrospective cluster sample study from China[J]. BMJ Open, 2019, 9(1): e22304. |
| [21] |
高珊, 景日泽, 来晓真, 等. 2007—2017年京津冀地区医疗费用变化趋势及结构变动分析[J]. 中国卫生经济, 2019, 38(5): 43-47. |
| [22] |
Cohen J P, Paul C M. Scale and scope economies for drug abuse treatment costs: evidence for Washington State[J]. Applied Economics, 2011, 43(30): 4827-4834. |
| [23] |
Chen C, Mcneese-Smith D, Cowan M, et al. Evaluation of a nurse practitioner-led care management model in reducing inpatient drug utilization and cost[J]. Nursing Economics, 2009, 27(3): 160-168. |
| [24] |
林枫, 杨扬. 关于医保推动公卫和医疗服务融合的几点建议[J]. 中国医疗保险, 2020(8): 26-28. |
| [25] |
林锦春, 李笑丛, 黄文静, 等. 罗湖区居民对家庭医生服务需求与期望[J]. 中国慢性病预防与控制, 2021, 29(1): 41-45. |
| [26] |
贺小林, 江萍, 朱敏杰, 等. 政府协同与医保助推: "四医联动"保障下的家庭医生服务[J]. 中国卫生政策研究, 2017, 10(10): 10-15. |
| [27] |
尼燕, 尼娜. 以精细化运营管理协同医疗服务高质量发展[J]. 中华医院管理杂志, 2021, 37(Z1): 17-20. |
| [28] |
谭清立, 林岱衡, 陈静仪. 医保付费制度改革推进医疗联合体建设的探讨[J]. 中华医院管理杂志, 2021, 37(8): 631-635. |
| [29] |
王俊, 朱静敏, 王雪瑶. 公共卫生体系与医疗服务、医疗保障体系的融合协同: 理论机制与案例分析[J]. 中国科学基金, 2020, 34(6): 703-711. |
(编辑 赵晓娟)





