当前全球宏观背景下,受多种因素影响,社会供给总量增速放缓,但需求不断提升,卫生健康领域供需矛盾凸显,政府对卫生领域的投入,除了总量适度与否,更有效率是否高效、结构是否合理等问题。[1-3]在供给总量面临约束,但需求不断增长变化的背景下,政府卫生投入能否有效提升健康产出,如何改变过往靠提升总量而满足需求的思路,转向规模、结构、效率等多方向发力,促进政府卫生投入从规模扩张到提质增效,实现政府卫生投入的健康产出最大化目标,亟待解决。但是目前关于政府卫生投入对健康产出影响的研究主要集中于投入规模的考察,较少全面分析投入效率和结构等因素对健康产出的影响;方法上以线性面板或非线性门槛面板模型为主,忽视了政府卫生投入影响健康产出的空间因素。本文在已有研究基础上,主要从以下两个方面进行突破:第一,视角及方法上,将空间相关性纳入政府卫生投入对健康产出的影响因素范畴,并运用空间计量模型,实证检验空间关联下政府卫生投入对健康产出的影响以及空间溢出效应;第二,研究内容上,分别从规模、效率、结构三个方面,探讨政府卫生投入对健康产出的影响及空间溢出效应,并基于健康产出空间分布的异质性,深入分析不同环境特征下,政府卫生投入规模、效率、结构对健康产出的影响,这对优质医疗卫生资源共享,卫生健康区域协同发展,全面发挥我国政府卫生投入效力,更好促进我国健康产出最大化具有重要意义。
2 文献综述与研究假设关于政府卫生投入对健康产出的影响,目前诸多学者认为政府卫生投入通过改善医疗卫生服务水平,有效促进了健康产出[4-5],但在不同经济发展水平及社会环境下呈现出异质性[6],由于医疗卫生资源空间分布不均等,优质医疗卫生资源主要集中于经济发达地区以及大城市,这一影响下加剧不同地区间居民健康差异[7-8],同时随着社会关联度日益加强,会导致卫生健康服务需求较大而又得不到满足的居民,转向医疗卫生资源更充足、服务水平更高的地方就医,进而加强政府卫生投入对健康产出的空间影响[9],但受地区政府卫生投入力度及医疗卫生服务能力差异等多种因素影响,政府卫生投入对健康产出的影响及空间溢出效应可能存在异质性。
H1:政府卫生投入对健康产出具有显著影响及空间溢出效应,同时存在区域异质性。
政府卫生投入规模作为卫生总投入的重要组成部分,通过制约卫生总费用影响健康产出[10],大部分学者认为,政府卫生投入规模的增加能有效促进健康产出,同时也发现政府卫生投入规模增加对健康产出的影响,在不同国家以及地区之间存在明显的差异[11]。从空间溢出效应而言,投入规模的增加,有助于改善地区医疗卫生服务水平和享受医疗卫生服务的成本负担,同时随着国家医保异地结算报销的互联互通,将更进一步增强卫生健康需求者外出就医的可能性,进而增强政府卫生投入规模对健康产出的空间溢出效应。[12]
H2:政府卫生投入规模对健康产出的影响存在空间溢出效应,但在不同地域间具有异质性。
政府卫生投入对健康产出的影响,不仅直接受规模影响,还受政府卫生资金配置效率等因素制约[13],如政府卫生资金对医疗卫生资源的配置效率即资金使用的合理度等[14],政府卫生投入效率高时,健康产出更明显;由于投入效率建立在投入规模的基础上,因此效率优化有助于发挥规模带来的健康产出效益,这也说明投入效率对健康产出的影响路径相对更为间接[15],当进一步考虑空间传递因素时,投入效率对健康产出的空间溢出效应可能相对更小。
H3:政府卫生投入效率不仅直接影响健康产出,而且影响投入规模下的健康产出绩效,但是由于作用路径相对更为间接,投入效率对健康产出空间溢出效应可能较小或者不明显。
投入结构关系到资金分配于不同领域,由于利益导向对卫生健康的影响存在差异,从资金流向受益群体划分的供需方而言,其中“补供方”从供给方面给卫生健康需求者提供充足优质的医疗卫生服务,进而提升本地及邻地健康产出[12];“补需方”通过补贴医疗卫生服务需求者的医疗卫生成本,释放就医需求,降低因经济问题导致的有病不医给健康带来的损害[16-17],随着医保在全国范围内的互联互通,医疗报销异地结算更方便,将有效提升“补需方”投入的空间溢出;同时“补供方”投入提供的医疗卫生服务通过满足“补需方”投入释放出的健康需求而提升“补需方”的健康产出,“补需方”投入释放出医疗需求通过使用医疗卫生服务间接提高“补供方”的健康产出,两者相互配合,共同影响健康产出最大化[18]。不同的影响路径也决定了投入结构对健康产出的影响差异,随着二者投入力度的不断调整,直接影响医疗卫生服务供给及需求,进而影响不同区域政府卫生投入的健康产出效益及空间溢出效应。
H4:政府卫生“补需方”投入和“补供方”投入,互为基础、相辅相成,共同影响健康产出,但在不同组合下,两者对健康产出的促进效果及空间溢出效应存在差异。
3 研究模型构建及数据说明 3.1 计量模型设定根据研究假设政府卫生投入对健康产出的影响具有空间效应,而且政府卫生投入到健康产出存在一定的时间滞后性,空间面板模型有助于全面计量这些影响,其中空间杜宾模型相比空间滞后模型和空间误差模型,更能综合全面考虑空间滞后项和误差项对被解释变量的影响,能较好解决内生性问题,可以得到无偏估计,有助于更准确地检验政府卫生投入与健康产出的关系。因此,本文选择空间杜宾模型分析政府卫生投入对健康产出的影响。
(1) 首先,构建政府卫生投入规模与健康产出关系的空间杜宾模型:
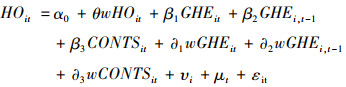
|
(2) 其次,为进一步检验政府卫生投入效率对健康产出的影响,以及在政府卫生投入规模与健康产出的关系中所产生的影响,构建如下空间杜宾模型:
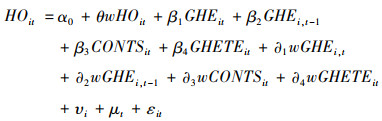
|
(3) 最后,从供需投入结构,检验政府卫生“补供方”和“补需方”投入对健康产出的影响,考虑到两者存在相互影响的关系,在模型中加入两者交互项,构建如下空间杜宾模型:
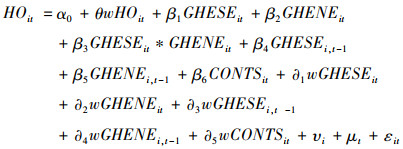
|
式中HOit、GHEit、GHETEit、GHESEit、GHENEit、CONTSit分别表示地区健康产出、政府卫生投入规模、政府卫生投入效率、政府卫生“补供方”投入、政府卫生“补需方”投入,以及体现社会经济地位等特征的控制变量,W为标准化后的空间权重矩阵,w(HOit)、w(GHEit)、w(GHETEit)、w(GHESEit)、w(GHENEit)、w(CONTSit)表示地理位置上邻近地区的相应特征变量,i、t及t-1分别表示地区、年份及滞后一期年份,θ、β1、β2 … β6,∂1、∂2… ∂5等参数表示对应的估计系数,α0为截距项,υi、μt分别表示个体和时间固定效应,εit表示误差项。
3.2 变量及数据来源说明考虑到2009年医药卫生体制改革以来,我国政府进一步从基本医疗和基本公共卫生服务方面加强了财政投入,并对孕产妇、婴幼儿等群体的健康保障给予更多的财政支持,与此同时在人口老龄化、鼓励生育的双重政策背景下,婴幼儿常作为重点保障人群,而且对医疗卫生服务需求相对其他群体更大,能更敏感地识别政府医疗卫生投入带来的影响,因此本文借鉴郑喜洋[16]、王增文[18]等等以常用于衡量健康产出的围产儿死亡率作为被解释变量。以政府卫生投入规模、效率、结构(政府卫生“补供方”投入和“补需方”投入)作为核心解释变量,其中:政府卫生投入规模,参考毛文琳等[11]研究,采用地区政府卫生总投入规模衡量;政府卫生投入效率,借鉴王丽等[14]研究以人均政府卫生投入为投入变量,每千人口卫生技术人员、每千人口卫生床位数及每万人口卫生机构个数为产出变量,采用数据包络分析方法测算;政府卫生“补供方”和“补需方”投入,通过借鉴郑喜洋[16]、王增文[18]等研究构建“补供方”投入①和“补需方”投入②两个变量。综合考虑影响健康的相关因素,并参考Kiross GT、Razakamanan MV、Baker T[4-6],毛文琳[11]、王增文[18]等相关文献,将经济发展水平、城镇化率、老龄化程度、交通便利度以及文盲率等作为控制变量。考虑数据连续性和完整性,选取2010—2020年我国30个省级行政区(不含港、澳、台及西藏)数据作为研究样本区间,各项数据来源于历年《中国卫生健康统计年鉴》、EPS、CSMAR等数据库,并以2010年为基期,采用GDP平减指数作为剔除物价影响指标对数据进行不变价处理,表 1为数据描述性统计结果。
①“补供方”投入主要指政府直接向医疗服务供给方,如公立医疗卫生机构的财政投入,因此采用医疗卫生机构的财政拨款收入进行衡量。
②“补需方”投入主要为财政对基本医疗保险基金的补助(含城乡居民基本医疗保险以及城镇职工基本医疗保险)和医疗救助投入,因此本文采用各省城乡居民医疗保险参保人数×财政补贴标准,城镇职工基本医疗保险参保人数×财政补贴标准,以及医疗救助项目的财政投入三项之和进行衡量。
| 表 1 相关变量定义及描述性统计 |
首先对健康产出的全域空间相关性进行检验,本文采用现有文献常用的全域空间相关性的Moran's I进行判断,并以地理邻近矩阵,对用于衡量健康产出,分别作为被解释变量和稳健性检验的围产儿死亡率和孕产妇死亡率进行全域空间相关性的Moran's I测算,由表 2可见,2010—2020年地理邻近矩阵下围产儿死亡率和孕产妇死亡率的Moran's I,P值均小于0.01,系数为正通过了显著性检验,说明健康产出具有显著的空间正相关性。
| 表 2 2010—2020年我国健康产出的Moran's I值 |
为进一步考察健康产出的局域内空间集聚特征,本文分别选取2010、2015、2020三个时段,根据Moran's I散点图对围产儿死亡率的局部空间自相关性进行分析,如表 3所示,围产儿死亡率呈现出“高—高”、“低—低”集聚的空间分布特征。
| 表 3 2010、2015、2020年我国围产儿死亡率区域分布情况 |
为对空间回归模型进行诊断和选择,以确保模型的有效性,分别对模型进行了Moran's I、LM以及LR检验,表 4中(1)、(2)、(3)显示了政府卫生投入规模、效率、结构的健康产出空间效应模型的相关检验结果,三个模型中的整体Moran's I以及相应的LM、LR均通过了显著性检验,这意味着应拒绝采用非空间模型,而且本文设立的空间杜宾模型不会退化成空间滞后和空间误差模型,采用空间杜宾模型较为合理。
| 表 4 空间计量模型有效性的相关检验结果 |
表 5中(1)列显示了政府卫生投入规模对健康产出空间溢出效应,结果可见,本地和邻地政府卫生当期投入规模分别为P<0.1和P<0.05,系数均为负,对本地围产儿死亡率产生了积极影响,这说明本地和邻地政府卫生投入规模的增加,均有助于提升本地健康产出,政府卫生投入规模对健康产出的影响具有明显的空间正向溢出效应。
| 表 5 政府卫生投入规模、效率对健康产出的空间效应实证结果 |
表 5中(2)列可见,投入效率以系数-0.170 1(P<0.1),对健康产出产生了积极影响,邻地投入效率对本地健康产出影响并不显著;加入投入效率变量后,本地当期投入规模对健康产出的影响,由10%显著性水平提升到1%,影响系数由-0.109 4变为-0.148 0,滞后一期投入规模由不显著变为10%的显著水平,影响系数从-0.028 4到-0.033 6对健康产出产生积极影响,邻地当期投入规模对本地健康产出的影响,显著性水平由5%提升到1%,系数由-0.147 7变为-0.154 8。这意味着提高投入效率不仅有助于直接提升本地健康产出,同时还有助于提高本地及邻地政府卫生当期以及滞后期投入规模带来的健康产出效益,增强政府卫生投入规模的空间正向溢出效应,但是投入效率本身还未产生明显的空间溢出效果。
4.2.3 投入结构的空间效应表 6中(1)、(2)、(3)列分别反映了仅考察“补需方”与“补供方”投入,以及同时考虑二者对健康产出的影响。结果可见,当仅考虑“补需方”投入时,本地当期和滞后一期投入以及邻地当期投入,分别以5%、1%和1%的显著性水平,对降低围产儿死亡率起到积极作用;当仅考虑“补供方”投入时,本地当期投入对围产儿死亡率影响并不显著,滞后一期投入则在1%的显著性水平上对围产儿死亡率产生了负向影响,邻地本期和滞后一期,分别以5%和1%的水平显著降低了本地围产儿死亡率。这意味着一味增加“补供方”投入,不利于发挥政府卫生投入对本地健康产出的提升作用,主要可能是在政府卫生投入定量的情况下,增加“补供方”将挤压“补需方”投入,而“补供方”投入主要体现在对医疗卫生服务的改善方面,健康产出绩效还可能受效率、需求者的经济能力等多种因素影响,而“补需方”投入通过直接降低居民就医成本,在卫生服务供给足够的情况下,“补需方”投入对健康产出的改善作用更明显;从空间影响来看,不同于本地区“补供方”投入对本地就医需求者的影响,邻地“补供方”投入提升了邻地医疗卫生资源及服务水平,但是不会对本地就医需求者的医疗保障“补需方”产生挤压,因此有助于提升本地健康产出。
| 表 6 政府卫生投入结构对健康产出的空间效应实证结果 |
当同时考虑“补需方”和“补供方”投入时,结果可见本地和邻地“补需方”和“补供方”当期投入,以及本地“补需方”滞后一期投入,系数均为负,显著水平为P<0.05,有效降低本了地围产儿死亡率。这说明同时考虑“补需方”和“补供方”投入时,合理结构配置下,两者相辅相成、相互促进,如“补供方”通过提供的医疗卫生服务满足“补需方”的健康需要而提升“补需方”健康产出;“补需方”释放出医疗需求,通过使用“补供方”提供的医疗卫生服务间接提高“补供方”的健康产出,进而有利于同时提升二者的健康产出绩效以及空间正向溢出效应,为本地及邻地带来健康福利效应,更大程度提高社会整体健康产出。
4.3 异质性分析由表 7可见,政府卫生投入对健康产出的影响及空间溢出效应在“高—高”集聚的低健康产出聚集区和“低—低”集聚的高健康产出集聚区呈现出明显的异质性。其中低健康产出集聚区,仅增加本地投入规模系数为负,以10%显著水平降低了本地围产儿死亡率,这说明在低健康产出集聚区,投入规模增加有助于提升本地健康产出,但不存在空间溢出效应;政府卫生投入效率对本地健康产出影响并不显著,但是提高投入效率后本地和邻地投入规模对健康产的影响显著性水平均得到明显提高,这与全样本结论一致,投入效率的提升,有助于增强投入规模带来的健康产出效益以及空间效应溢出。从投入结构来看,本地和邻地“补需方”当期投入,均以系数为负,分别以10%和1%水平显著改善了围产儿死亡率,本地和邻地“补供方”投入对围产儿死亡率的影响均不显著,这说明在低健康产出集聚区,仅“补需方”投入能在改善健康产出的同时发挥空间正向溢出效应。
| 表 7 政府卫生投入对健康产出的空间效应区域异质性检验 |
高健康产出集聚区,本地政府卫生投入规模对围产儿死亡率的影响并不明显,邻地当期及滞后一期投入规模分别以1%和5%显著水平,有效降低了本地区围产儿死亡率,这意味着高健康产出集聚区投入规模的直接效应并不明显,但存在空间溢出效应;从投入效率来看,本地和邻近地区政府提高投入效率分别以10%和1%水平,显著降低了围产儿死亡率,这说明在高健康产出集聚区提高政府卫生投入效率,能起到有效提升健康产出的作用,且存在空间正向溢出效应;投入结构中,本地“补需方”当期和滞后一期投入以及“补供方”当期投入,邻地的“补需方”以及“补供方”当期投入,系数均为负,在5%的水平上显著降低了围产儿死亡率,这一结果与全样本一致,说明在高健康产出集聚区政府卫生投入通过合理的结构配置,同时发挥了“补需方”及“补供方”投入的直接效应及空间溢出效应,能有效提升健康产出。
4.4 稳健性检验为确保模型结果稳健性,本文采取替换被解释变量和调整样本期法两种方式,对模型及结果进行稳健性检验。第一,替换被解释变量,将同用于衡量妇幼方面医疗卫生服务水平的孕产妇死亡率作为围产儿死亡率替换变量。第二,调整样本期,剔除可能受2009年新医改政策初实施以及COVID-19疫情影响的2010和2020年的样本量,以2011—2019年为样本期间进行检验。如表 8可见,两种稳健性检验方式下,政府卫生投入规模、效率以及结构的健康产出空间效应,相关重要变量结果的正负向符号以及显著性,整体上并未发生较大改变,说明本文实证结果具有较强的稳健性。
| 表 8 政府卫生投入的健康产出空间效应稳健性检验 |
根据实证结果得到如下启示:第一,因地制宜调整地方政府卫生投入规模、效率与结构。整体而言,当前我国仍处于规模增加能有效提升居民健康产出的阶段,可继续增加规模,但值得注意的是,政府卫生投入对健康产出的影响及空间溢出效应存在明显的区域异质性,因此还应针对不同地区的情况制定合理政策,对投入规模依赖较大的低健康产出集聚区,在发挥规模效应的同时,进一步对效率及结构进行优化管理;对规模效应较为有限的高健康产出集聚区,应合理控制规模,提升医疗卫生系统的运行效率,优化政府卫生投入结构。第二,将政策重点从扩大投入规模转向结构优化,促进医疗卫生领域的提质增效。实证研究结果表明,相比“补供方”投入,“补需方”带来的健康产出效益及空间溢出效应更明显,而且持续“补需方”有助于间接提高“补供方”的健康产出。因此,兼顾供需方投入的同时,应侧重强化“补需方”投入,将医疗卫生服务的选择权交给需求者,在需求者用脚投票过程中,倒逼医疗供给侧结构性改革,推动医疗服务质量不断改善。第三,营造更大范围内满足卫生健康需求的社会环境。如进一步推动医保的全国联动,提升地区之间卫生健康信息互联互通,方便卫生健康需求者跨地区就医,加强优质医疗卫生资源流动及共享,推动地区之间医疗卫生事业协同发展,发挥地区政府卫生投入给本地以及周边地区带来的健康产出福利效应。第四,提升政府卫生资金以及资源空间分布上的均等化,发挥政府资源配置的引导性作用。如通过资金转移支付以及激励大型公立医院对基层、欠发达地区等医疗水平落后地区的指导、帮扶,推动优质医疗卫生资源下沉,降低地区间因医疗服务可及性及优质资源获取差异带来的健康不平等问题,最大程度提高社会整体健康产出。
作者声明本文无实际或潜在的利益冲突。
| [1] |
刘继同. 健康中国与现代健康福利财政制度[J]. 人民论坛, 2020(15): 35-37. |
| [2] |
顾昕. 公共财政转型与政府医疗投入机制的改革[J]. 社会科学研究, 2019(2): 141-149. |
| [3] |
朱静敏, 白杨, 张福康. 中国基本公共卫生服务财政投入现状与可持续性研究[J]. 中国卫生政策研究, 2022, 15(2): 34-39. |
| [4] |
Kiross G T, Chojenta C, Barker D, et al. The effects of health expenditure on infant mortality in sub-Saharan Africa: evidence from panel data analysis[J]. Health Economics Review, 2020, 10(5): 1-9. |
| [5] |
Razakamanana M V, Andrianatoandro V T, Ramiandrisoa T O. Do public health expenditures affect maternal and child health in Madagascar?[J]. Health Economics Review, 2023, 13(1): 47-57. DOI:10.1186/s13561-023-00462-7 |
| [6] |
Baker P, Hone T, Reeves A, et al. Does government expenditure reduce inequalities in infant mortality rates in low- and middle-income countries?: A time-series, ecological analysis of 48 countries from 1993 to 2013[J]. Health Economics Policy and Law, 2018, 14(2): 1-25. |
| [7] |
王俊豪, 贾婉文. 中国医疗卫生资源配置与利用效率分析[J]. 财贸经济, 2021, 42(2): 20-35. |
| [8] |
张志坚, 苗艳青. 基本公共卫生服务对居民健康差异的贡献研究[J]. 中国人口科学, 2020(1): 78-89, 127-128. |
| [9] |
孟楠楠, 张诗悦, 裴彤, 等. 我国卫生技术人员配置的空间溢出效应研究: 基于经济距离矩阵[J]. 卫生经济研究, 2023, 40(7): 41-44, 49. |
| [10] |
王树森, 杨澄宇. 卫生支出结构、个人健康投资与居民福利[J]. 经济研究, 2023, 58(6): 190-208. |
| [11] |
毛文琳, 卫龙宝. 政府卫生支出规模对居民健康的影响研究[J]. 浙江社会科学, 2020(3): 11-20, 156. |
| [12] |
张晓云, 贺川. 财政投入强度是否提升了医疗卫生服务供给[J]. 当代财经, 2021(11): 28-40. |
| [13] |
孔凡懿, 王鸿蕴. 为健康而竞争: 公共卫生服务供给效率提升的新机制: 来自新医改后中国省级政府的经验证据[J]. 中国卫生政策研究, 2023, 16(10): 26-34. |
| [14] |
王丽, 王晓洁. 京津冀协同背景下公共医疗卫生支出绩效差异实证分析[J]. 中央财经大学学报, 2015(4): 3-10. |
| [15] |
刘玉莲, 许才明, 孟雪晖. 中医医疗资源配置效率及空间自相关分析[J]. 卫生经济研究, 2022, 39(10): 35-39. |
| [16] |
郑喜洋, 申曙光. 财政卫生支出: 提升健康与降低费用: 兼论企业医保降费[J]. 经济管理, 2019, 41(1): 5-21. |
| [17] |
朱恒鹏, 岳阳, 续继. 政府财政投入模式对医疗费用的影响[J]. 经济研究, 2021, 56(12): 149-167. |
| [18] |
王增文, 胡国恒. "补供方"抑或"补需方"?政府医疗投入路径对健康产出的效应分析[J]. 当代财经, 2021(11): 41-51. |
(编辑 薛云)




