2. 宜昌市医疗保障局 湖北宜昌 420500;
3. 宜昌市医疗保障服务中心 湖北宜昌 420500;
4. 国家医疗保障研究院华科基地 湖北武汉 430030
2. Yichang Medical Security Bureau, Yichang Hubei 420500, China;
3. Yichang Medical Security Service Center, Yichang Hubei 420500, China;
4. HUST Base of National Institute of Healthcare Security, Wuhan Hubei 430030, China
医保供给侧改革是我国深化医药卫生体制改革的重要内容。[1-2]2018年3月国家医保局组建以来,医疗服务价格动态调整和管理工作、药品耗材集中采购等医保供给侧政策陆续出台,一方面,协调推进实施医疗服务价格改革和薪酬制度改革,体现医务人员技术劳务价值;另一方面,实施药品耗材集中采购政策,压缩医疗费用“水分”,控制医疗费用不合理增长。2020年,国家医保局启动医保支付方式改革,全国层面开展DRG/DIP试点工作。随着2021年国家医保局出台《DRG/DIP支付方式改革三年行动计划》,要求2024年底所有统筹地区开展DRG/DIP改革,DIP支付方式已进入全面实施阶段。同年,国务院印发《“十四五”全民医疗保障规划》,明确指出要通过医保支付机制、以市场为主导的医药价格和采购机制共同推动协同医保,促进医疗保障与医疗服务体系良性互动。但是,医疗服务价格调整政策、药品耗材集中采购政策、DIP政策等作为我国近几年开展的核心医保供给侧改革,现有的研究更多聚焦于单一政策或者医疗服务价格调整和药品耗材集中采购政策协同的效果分析。[3-8]而从协同视角来看,学者更多集中于单一医保供给侧政策与医疗的协同作用研究,较少从医保供给侧政策的内部协同视角进行分析。[9-12]
因此,医保供给侧政策间的协同效果发挥如何,是否有效调节医疗费用结构,控制不合理医疗费用增长,提高医保基金使用效率,是医保供给侧改革持续深化中需要明晰的重要命题。本研究以DIP支付方式为例,选择国家DIP试点城市、省域副中心城市A市作为处理组,选择与该地区社会经济较为相似的省域副中心城市B市作为未改革的对照组,对其住院医疗费用进行双重差分法(Difference in Difference, DID)分析,探究DIP政策联合医疗服务价格调整和药品耗材集中采购政策的改革效果,为促进我国医保供给侧政策协同提供实证依据。
2 资料与方法 2.1 研究对象本研究的处理组A市和对照组B市在2021年以前均采用部分单病种付费,精神、康复等疾病按床日付费、其余按项目付费的复合式住院医保支付方式。A市自2021年开展DIP改革,而B市的DIP改革自2023年才正式启动,故而本研究选择2019—2022年进行比较分析。
2.2 资料来源定性资料通过检索A、B两市医保局网站,收集DIP政策、医疗服务价格调整政策、药品耗材集中采购政策等相关政策文件,采用主题分析法分析两市医保供给侧政策对费用控制的作用机制。
定量资料中,费用和机构相关控制变量来源于两市卫健委卫生统计平台年报,社会经济指标来源于两市国民经济和社会发展统计公报。由于社会办医疗机构外部环境更为复杂,故本研究选择A市和B市公立医疗机构作为比较对象,同时排除未开展住院服务即不受DIP改革影响的部分公立医疗机构,减少数据偏倚,增强可比性。数据时间跨度为2019—2022年,共计1 120个公立医疗机构样本,其中,A市509个,B市611个。本研究参考医保供给侧改革对费用控制的相关文献,选取核心指标包括:住院医疗总费用、住院药品总费用、住院材料总费用、住院检查化验总费用。
2.3 研究方法 2.3.1 描述性分析运用描述性分析比较A、B两市DIP改革前后住院医疗总费用、住院药品总费用、住院材料总费用、住院检查化验总费用的变化差异。为确保后续统计分析的数据分布的正态性,对结果变量进行了自然对数变换。
2.3.2 DID分析通过Excel建立数据库,利用SPSS24.0软件对原始数据进行汇总、处理及分析。随后利用Stata15.0进行DID分析,采用DID回归模型估计政策改革前后A市与未改革地区B市之间指标的变化差异,统计显著性在1%、5%和10%的水平上确定。
DID是应用面板数据,较大可能减少内生性问题,以固定效应估计缓解遗漏变量偏误问题的政策研究分析方法。[13]且两市同属中部城区,地理距离较近,运用DID分析一定程度消除两市2020年新冠肺炎疫情影响的混杂因素。本研究以DIP改革作为准自然实验,以2021年启动DIP改革的A市为处理组,未实施DIP改革的B市为对照组。DID模型如下:
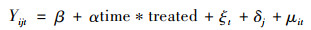
|
(1) |
模型(1)为基准回归模型,仅考察实施DIP改革对两市结果变量的净效应。其中,Yijt为被解释变量,time*treated是处理组与开展DIP改革前后虚拟变量的交互项,交互项系数α代表DIP改革后A市在结果变量上与B市的差异。由于A市在2021年开展DIP改革,2018—2020年为处理前,2021—2022年为处理后,分别设定为time=0和time=1;δj为地区固定效应,ξt为时间固定效应,μit为随机误差项。
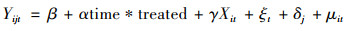
|
(2) |
模型(2)在模型(1)基础上加入控制变量γXit,包括机构类型变量(机构等级、机构类别等);服务能力变量(职工人数、床位数、大型设备数);社会经济变量(地区生产总值GDP、常住人口数)等(表 1)。
| 表 1 因变量和控制变量说明 |
表 2显示了A市和B市社会经济、机构类型、服务能力等基础条件的描述性统计数据结果。从社会经济条件来看,A市和B市具有较为相似经济水平,且改革前后增长幅度相当。改革前A市GDP为4 582.80亿元,B市为4 905.62亿元;改革后A市GDP为5 502.69亿元,B市为5 827.81亿元。两市常住人口数在改革前后变化不大,说明社会经济条件在改革前后较为稳定。
| 表 2 控制变量描述性统计结果 |
从机构类型和服务能力来看,A市和B市机构等级、机构类别、职工人数、床位数在改革前后均不存在统计学差异(P > 0.1), 仅大型设备数在改革前后存在统计学差异(P < 0.001), 说明DIP改革前后A市与B市公立医疗机构在机构类型、服务能力等相关变量未发生显著性变化,这意味着A市和B市在机构类型、服务能力等方面不存在异质性趋势。
从控制变量描述性统计结果来看,大多数控制变量显示两市的基础条件基本相当,仅大型设备数和常住人口数有所差异,但改革前后未发生显著变化。为保证DID分析结果的稳健性,故将控制变量均纳入回归方程中。
3.2 医疗总费用及其构成2019—2022年,A市各医疗机构住院医疗总费用呈逐年下降趋势,从15.65降至15.37,下降1.79%。B市该费用呈现波动下降趋势,从2019年的15.54下降至2022年的15.43,下降0.71%。可见A市各医疗机构住院医疗总费用下降趋势更为突出。从费用构成上来看,2019—2022年,A市各医疗机构住院药品总费用、住院材料总费用、住院检查化验总费用均呈逐年下降趋势,下降比例为3.33%、7.02%、2.63%。B市三种总费用均呈现波动下降趋势,下降比例为2.60%、1.95%、0.97%。其中,住院检查化验总费用变化趋势与住院医疗总费用一致,自2020年下降后转为逐年上升(表 3)。
| 表 3 2019—2022年A市与B市住院医疗总费用情况 |
为了检验A市各医疗机构住院医疗总费用在改革干预前后与B市的差异,本研究将两个地区各医疗机构住院医疗总费用取对数纳入DID模型对结果进行效应评估,表 4展示了DID模型估计结果。(1)列显示未纳入控制变量的DID基准模型的估计结果,发现各医疗机构住院医疗总费用存在显著性差异(P < 0.05),且系数为负值。(2)列显示为纳入控制变量后的DID调整模型的估计结果,发现A市医疗机构的住院医疗总费用与B市之间存在显著性差异(P < 0.1),且系数仍为负值,R2由0.968增长至0.969,拟合效果良好。说明A市住院医疗总费用增长低于B市,A市医疗机构住院总费用出现了显著的抑制效果。
| 表 4 模型估计结果(N=1 120) |
为进一步了解DIP改革如何有效控制医疗机构住院医疗总费用及其作用靶点,将住院药品总费用、住院材料总费用、住院检查化验总费用取对数纳入DID基准模型对结果进行效应评估。(3)(5)(7)列显示纳入控制变量的DID基准模型的估计结果,发现DIP政策干预后A市医疗机构的住院药品总费用、住院材料总费用与B市之间不存在显著性差异(P=0.427,P=0.103);住院检查化验总费用存在显著性差异(P < 0.01),且系数为负值。(4)(6)(8)列显示为纳入控制变量后的DID调整模型的估计结果,发现A市医疗机构的住院药品总费用、住院材料总费用与B市之间仍不存在显著性差异(P=0.725,P=0.269);住院检查化验总费用存在显著性差异(P < 0.05),且系数仍为负值,R2由0.942增长至0.943,拟合效果良好。说明DIP改革下,A市医疗机构住院检查化验总费用增长低于B市,A市医疗机构住院检查化验总费用明显得到抑制。
3.3.2 稳健性检验(1) 平行趋势检验
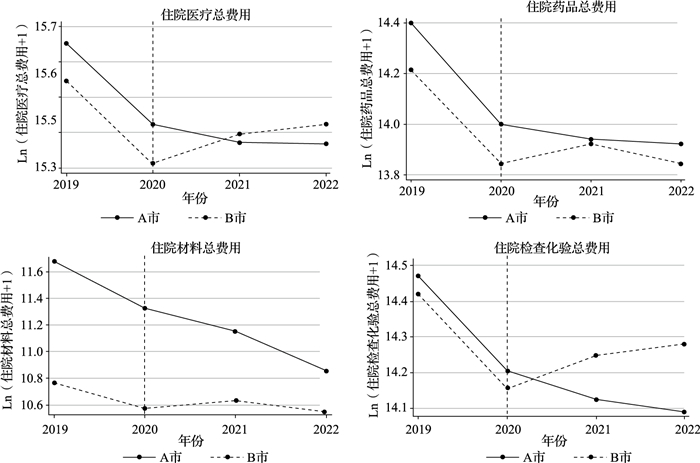
在实施DIP支付方式之前,A市的住院医疗总费用、住院药品总费用、住院材料总费用、住院检查化验总费用等结果变量的变化趋势与非试点地区B市的趋势相当(图 1)即A市和B市之间没有明显的异质性趋势,证实了实施DID方法的适当性。此外,实施DIP支付方式后,A市的住院医疗总费用和住院检查化验总费用的变化趋势与B市有所不同,而其他变量的趋势相对一致。
|
图 1 平行趋势检验 |
(2) 敏感性检验(5%双尾截断)
为减少异常值引起的偏差,同时保留95%的原始观测样本,从而最大限度地提高统计能力,对原始数据集(N=1 120)进行了双尾截断的敏感性分析。具体来说,从双尾分别剔除了超过设定为5%的截止点的极端观测值(N=1 003)。然后重新建立DID回归模型,发现各医疗机构住院医疗总费用和住院检查化验总费用仍存在显著性差异(P < 0.05),且系数均为负值(表 5)。这说明A市DIP改革对医疗机构住院医疗总费用和住院检查化验总费用 表 5
| 表 5 5%双尾截断后的模型估计结果(N=1 003) |
(3) 安慰剂检验
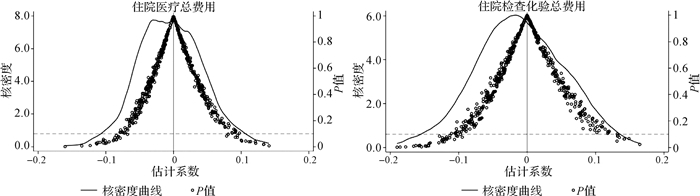
本研究进行了500次安慰剂回归。其中,实际的实验组和对照组被随机打乱,同时保持控制变量不变。在政策没有真正干预的假设情景下,模拟生成了住院医疗总费用、住院检查化验总费用在DID估计中的系数分布,以体现伪实验效果。收集这些回归得到的系数和P值,构建安慰剂分布(图 2)。在重复的实验中,估计的回归系数的绝对值大多始终远离真实数据回归系数结果,符合以零为中心的正态分布。此外,在500次重复中,绝大多数计算的P值超过了1%的显著性阈值。因此,模拟结果表明显著影响不太可能完全由随机波动引起。
|
图 2 安慰剂检验 |
自2021年DIP改革后,A市各医疗机构住院医疗总费用呈下降趋势,而未改革地区B市仍处于上升趋势。根据DID结果显示,DIP改革后A市各医疗机构的住院医疗总费用与B市相比,产生显著的抑制效应,说明相较于未改革地区,A市各医疗机构住院医疗总费用整体增速放缓。DIP支付方式实现的控费效果与过往研究保持一致。[14-16]
一方面,得益于区域总额预算。区域总额预算是DIP支付方式的核心政策工具,基于往年历史基数、社会经济条件、物价水平、参保人医疗消费行为等要素,按一定的测算规则在当年度给该区域医疗机构进行硬性预算控制,即固定DIP付费总额。[17]医保基金作为全区域医疗机构具有占比优势的资金来源,A市通过区域总额预算的形式将医保所带来的医疗服务收入转变为成本, 使得区域医疗机构面临硬性预算约束, 倒逼区域医疗机构控制医疗费用不合理增长,做出有利于医保基金效率和患者健康的行为,尽可能将医疗卫生支出控制在硬性预算范围内,节约医疗卫生服务成本,从而高效使用医保基金,提升医保基金稳定性,促进医保基金可持续发展。[18]
另一方面是通过支付标准构建形成的“超支不补、结余留用”的激励约束机制,引导医疗机构在合理区间开展医疗服务。在未开展DIP改革前的医疗市场,虽然医保部门作为委托人以战略性购买的形式委托医疗机构提供医疗服务,但是由于委托人与代理人之间存在明显的信息不对称,在医疗领域尤为突出,所以过往的医疗机构的医疗服务行为存在明显以医疗机构利益意志为转移。[19-20]DIP改革通过建立以年度区域医疗总费用作为测算基础,支付标准依托分值固定、点值浮动调节年终进行实际结算。医疗机构面临医保部门所设定的标尺竞争机制[21],代理人陷入了明确的“囚徒困境”,尽管代理人可以共同扩大当年病种费用而迫使医保部门次年调高病种支付标准,但由于各医疗机构更看重自身利益,导致共同扩大病种费用的行为难以实现。只要医疗机构中有一方为了当年保留更多结余而放弃扩大病种费用,则该医疗机构在当年会直接从支付标准中获利,而其他意图扩大病种费用的医疗机构将直接承受损失。理性经济人视角下,庞大医疗市场中各医疗机构利益不均,为各自利益而战。哪怕看似有利可图的“合作”,也容易因个人经济理性的利益追逐而随时瓦解,出现个人理性最终导致集体非理性的结果。[22]因此,医疗机构不得不将过往的数量竞争转为限制在合理医疗费用范围内的区域医疗机构间的质量和效率的竞争。
4.2 单纯采取调价与集采政策的控费效果尚有不足B市虽然近几年开展了医疗服务价格调整和药品耗材集中采购的医保供给侧政策,但是医疗服务价格的动态调整更聚焦于优化医疗费用构成,提升技术劳务性收入的占比,以体现医务人员的劳动价值。[23]药品耗材的集中采购政策虽然聚焦于费用控制,通过国谈机制降低药品和耗材中的市场“水分”,让患者用上放心、便宜的药品耗材。根据既往研究显示,药品耗材的集中采购政策有效降低了药品和耗材的成本,为医疗机构释放了成本控制的空间。[24-25]然而,我国的医疗机构不仅要满足公益性特征,同时需要维持自身的生存与发展,因此仍具有逐利性,在大量压缩药品和耗材费用空间的同时,也给医疗机构提供了向其他费用转移的空间。[26]本研究数据结果显示,B市在2020年后住院医疗总费用和住院检查化验总费用均呈上升趋势,向住院检查化验总费用转移仍是当前较为突出的费用转移方式。尽管B市持续推进医疗服务价格调整政策和药品耗材集中采购政策,但是上述政策的工作侧重点不同,医疗服务价格更侧重于调节费用结构,药品耗材集中采购政策更侧重于药品、耗材的成本控制。对于医疗机构而言,由于盈亏情况及资金链等因素影响,仍存在通过其他医疗费用构成去弥补药品耗材成本控制金额,发生费用转移的风险。
4.3 DIP与其他供给侧政策协同,促进医疗费用结构更加合理进一步探究A市住院医疗总费用下降原因发现,A市医疗机构住院医疗总费用构成中,住院药品总费用、住院材料总费用在DID分析结果中均不显著。但从数据结果和时间趋势图中得知,两市住院药品总费用、住院材料总费用均呈下降趋势。说明两市开展医疗服务价格调整政策和药品耗材集中采购政策,均有效降低了药品耗材费用水平,大大削弱和解决了过往医疗机构“以药养医”“以耗养医”的问题。同时,根据DID分析结果可知,A市住院患者的检查化验费用与B市相比,明显产生了抑制效应。
根据上文分析了解到,B市虽然同样开展了医疗服务价格调整政策和药品耗材集中采购政策,医疗机构在降低住院药品材料费用的同时,存在向其他构成费用转移的风险。而A市开展了DIP改革有效抑制了该问题的产生。一方面,A市通过DIP改革,对于各病种支付标准进行明确设计,支付标准规范的是各病种的住院医疗总费用。其主要由医保支付金额和患者支付金额构成,二者呈负相关关系。医疗机构将费用转移到医保报销目录内外的其他项目均无法改变病种支付标准的年终分值结算结果,且通过转嫁患者甚至可能会因加重患者负担,而导致公立医院考核不佳或患者费用敏感性增强等负面效果。另一方面,DIP支付方式强调通过大数据监管考核进一步规范医疗服务行为和提高医疗质量。[27]在DIP支付方式下的医疗机构,为了将费用合理控制在支付标准内,以提升年终的医保支付率,医疗机构不得不进行有效的成本控制,但对于其他影响医疗质量的成本进行削弱可能会产生患者医疗质量和安全问题,不光会因监管考核处罚影响支付结果,甚至容易引发医疗事故,加剧医疗风险。因此,对于医疗机构而言,为了合理控制医疗成本,降低医疗资源消耗,最有效的成本控制便是缩减不必要的医疗卫生支出,如非必要的检查化验等,从而有效地控制住院检查化验费用。可见,A市在DIP支付方式下,同时协同医疗服务价格调整和药品耗材集中采购政策,能够逐步瓦解医疗机构利用信息不对称,应用大检查、大处方等收取患者医疗费用,增加患者经济负担的过度医疗行为,进一步验证DIP改革的控费效果,以及与其他政策协同发力的重要性。
5 结论本研究选择全国DIP试点城市、省域副中心城市A市与同为省域副中心城市的未改革地区B市进行比较分析,发现两市在开展医疗服务价格调整政策和药品耗材集中采购政策后,均有效地改善了医疗费用结构,促进了住院药品、耗材总费用的下降。但是本研究发现,单凭医疗服务价格调整政策和药品耗材集中采购政策,医疗资源较为丰富尤其设备资源优势突出的B市在未开展总额预算控制的情况下,医疗机构仍无法抑制住院医疗总费用的增长趋势,且存在费用向检查化验转移的风险。而同为医疗资源丰富的A市通过DIP改革,协同医疗服务价格调整政策和药品耗材集中采购政策,促进了医疗机构合理控制医疗成本,共同削弱了医疗机构“以药养医”“以耗养医”“以检养医”的风险,体现了DIP支付方式在医保供给侧政策对费用控制的重要作用。
可见,医保部门应注重DIP政策、医疗服务价格调整政策和药品耗材集中采购政策协同,尤其是注重对于医疗资源丰富的大城市有效的总额预算控制,防止因资源过剩而带来的非必要医疗服务的产生,造成医疗资源浪费和医疗费用的不合理提升。建议医保部门总体上应利用DIP支付方式制定符合地区实际的硬性预算和合理的支付标准;结构上持续推动药品耗材集中采购政策,进一步压缩药品耗材“水分”,为医疗服务价格动态调整留出空间,促进费用结构的合理优化,真正体现医务工作者的劳动价值,提升医保基金使用效率,让患者收获质量优质、价格合理的医疗服务。
6 局限性本研究存在一定局限性。首先,由于改革时间受疫情影响,虽然选择两个社会经济水平相近的中部城市的年度数据进行比较,但疫情的散发特性,城市间仍可能存在月度差异。其次,控制变量选择有限,仅对部分机构和社会经济变量进行控制,而且受限于机构层面数据,难以对人口学特征进行控制。
作者声明本文无实际或潜在的利益冲突。
| [1] |
仇雨临. 医保支付发挥作用与否取决于供给侧改革的落实[J]. 中国医疗保险, 2017(11): 33-34. |
| [2] |
胡广宇, 刘远立. 供给侧结构性改革视角下的一体化卫生服务体系构建[J]. 行政管理改革, 2018(5): 29-32. |
| [3] |
刘韵绪, 安舒涵, 崔丹. 湖北省中成药省际联盟集中带量采购政策实施效果研究[J]. 医学与社会, 2024, 37(2): 104-109, 144. |
| [4] |
汤少梁, 陈蕾, 成彦. 国家药品集中带量采购政策对住院患者医疗费用的影响研究[J]. 中国卫生经济, 2024, 43(1): 38-43. |
| [5] |
林丽敏, 彭晓青, 唐榕, 等. 国家药品集中采购政策对药品经济可及与医院用药结构的影响[J]. 中国药房, 2023, 34(24): 2968-2974. |
| [6] |
阮爱萍. 公立医院医疗服务价格结构调整策略研究: 基于规范医疗行为的视角[J]. 卫生经济研究, 2023, 40(10): 30-31, 35. |
| [7] |
郑大喜. 典型地区医疗服务价格动态调整方案比较、实施经验与启示[J]. 中国卫生经济, 2022, 41(6): 44-50, 57. |
| [8] |
李孜, 刘宪, 袁笛. "价值医疗"视角下重庆医疗服务项目价格调整的成效与思考[J]. 中国医疗保险, 2021(9): 48-54. |
| [9] |
张静, 崔兆涵, 王虎峰. "三医"联动视角下的医疗服务价格动态调整[J]. 中国卫生经济, 2018, 37(1): 28-32. |
| [10] |
许光建, 乔羽堃. 我国医疗服务价格调整与医保支付方式改革的联动机制研究[J]. 中国卫生政策研究, 2021, 14(5): 8-14. |
| [11] |
应亚珍, 李欣芳, 曹人元. 双重变革: 医疗服务体系与医保支付[J]. 中国医疗保险, 2022(6): 5-8. |
| [12] |
叶向明, 胡希家, 冯芳龄, 等. 加强医保医疗协同助力公立医院高质量发展: "医保支付制度与医院经济运行论坛"综述[J]. 卫生经济研究, 2023, 40(6): 91-93. |
| [13] |
张征宇, 林丽花, 曹思力, 等. 双重差分设计下固定效应估计量何时可信?: 若干有用的建议[J]. 管理世界, 2024, 40(1): 196-222. |
| [14] |
应亚珍. DIP与DRG: 相同与差异[J]. 中国医疗保险, 2021(1): 39-42. |
| [15] |
张映钰, 乐煦, 曾茜. 广州市基于大数据的病种分值付费实施路径与成效[J]. 中国医疗保险, 2020(9): 47-51. |
| [16] |
Lai Y, Fu H Q, Li L. Hospital Response to A Case-Based Payment Scheme under Regional Global Budget: The Case of Guangzhou in China[J]. Social Science&Medicine, 2022, 114601. |
| [17] |
应亚珍. 按病种分值付费: 理论探索与实践思考[J]. 中国医疗保险, 2023(5): 4-8. |
| [18] |
吴晶, 赵博雅. 医疗保障制度改革中应用点数法总额预算的思考[J]. 世界临床药物, 2021, 42(7): 542-546. |
| [19] |
周桐如, 王俏荔. 基于多任务委托代理模型的公立医院医生薪酬激励机制研究[J]. 中国卫生经济, 2022, 41(10): 21-23, 39. |
| [20] |
张卫东, 李华. 基于双层多任务委托代理模型的公立医院公益性研究[J]. 中国医院管理, 2014, 34(4): 21-23. |
| [21] |
李乐乐, 俞乔. 政府规制、标尺竞争与医保支付方式改革[J]. 中国行政管理, 2022(10): 90-98. |
| [22] |
林坤河, 刘宵, 黄雨萌, 等. 区域点数法总额预算下医疗机构"冲点"行为分析: 以DIP支付方式为例[J]. 中国卫生政策研究, 2022, 15(5): 40-46. |
| [23] |
徐伟, 何琼, 李雯靖, 等. 基于试点地区医疗服务价格调整机制的思考[J]. 卫生经济研究, 2024, 41(1): 55-58. |
| [24] |
唐运舒, 叶徽, 焦建玲, 等. 药品集采、以量换价与药企创新: 如何实现医药减负与药企创新发展的双赢?[J]. 中国软科学, 2023(12): 123-133. |
| [25] |
边斯洁, 夏锋, 夏燕, 等. 浙江省冠脉支架集中带量采购政策对住院患者费用的影响研究[J]. 中国医院管理, 2024, 44(1): 36-38. |
| [26] |
胡红岩, 穆耕林, 曹红梅, 等. 药品集中带量采购对糖尿病患者住院费用的影响[J]. 中国卫生资源, 2023, 26(2): 163-166, 183. |
| [27] |
许速, 谢桦, 崔欣, 等. 基于大数据的病种分值付费的原理与方法[J]. 中国医疗保险, 2020(9): 23-28. |
(编辑 薛云)





