2. 武汉大学社会保障研究中心 湖北武汉 430072;
3. 香港大学公共卫生学院 香港 999077;
4. 重庆市卫生健康统计信息中心 重庆 401120
2. Social Security Research Center, Wuhan University, Wuhan Hubei 430072, China;
3. School of Public Health, The University of Hong Kong, Hong Kong 999077, China;
4. Chongqing Health Statistics and Information Center, Chongqing 401120, China
2017年10月,党的十九大报告正式提出“高质量发展”命题,强调人民群众获得感、幸福感、安全感。卫生系统是社会经济发展的基础,卫生系统高质量发展是我国高质量发展的必然要求。2018年8月,国家卫生健康委和国家中医药管理局联合印发《关于坚持以人民健康为中心推动医疗服务高质量发展的意见》[1],在卫生健康领域提出高质量发展命题,增强人民群众看病就医获得感。这标志着我国卫生系统开始向高质量发展阶段转变,卫生系统绩效评估也需要从供给端的客观投入产出向人民群众主观获得感拓展。获得感是获得经济物质等客观基础带来的主观感受[2],居民主观感受是评价获得感的重要依据。然而,目前卫生系统绩效评价仍以供给端的投入和产出指标为主,部分主观感知指标局限于医疗、医保的满意度[3-4],尚缺乏主观获得感视角下我国卫生系统绩效及影响因素的全国性证据,难以全面回应高质量发展背景下卫生系统绩效及人民群众的获得感。因此,本研究从居民获得感视角构建我国卫生系统绩效主观测度指标及方法,并利用全国性调查数据分析我国卫生系统绩效变化趋势及影响因素,不仅丰富了卫生系统绩效评价方法体系,而且为高质量发展背景下我国卫生系统的监测评估及政策改革提供证据。
2 理论框架本文作者前期研究成果系统梳理了国际代表性卫生系统绩效评估框架[5],包括WHO卫生系统绩效评价框架、WHO卫生系统模块框架、WHO卫生系统绩效评价政策分析框架[6]、世界银行控制旋钮框架、国际卫生伙伴关系和相关举措组织框架、OECD卫生系统和卫生保健质量评价等框架维度及指标,主要包括质量、有效、安全、患者为中心、可及、费用、覆盖、公平及效率等中间目标,以及改善健康、反应性或满意度和财务风险保护等最终目标,且以供方和客观指标为主(表 1)。然而,高质量发展背景下卫生系统绩效评价同时需要关注人民群众的主观感受。王锐[7]、孙梦[8]和梁万年[9]均提出卫生系统高质量发展应关注人民群众的获得感,并认为公平、可及、优质、高效、满意是其重要内涵。因此,卫生系统高质量发展的内涵要求与卫生系统绩效评价维度相一致。本研究在国际代表性框架基础上,构建了包括家庭经济风险保护(对应筹资风险保护)、医疗卫生服务满意度(对应满意度及反应性)和医疗保障满意度(对应满意度及反应性)三项结果指标,可及性(对应可及、费用和覆盖)、可接受性(对应以患者为中心)、安全性、公平性四项过程指标的卫生系统绩效主观测度指标及方法。其中满意度涉及医疗、医保两大体系,质量涉及患者感知的安全和可接受性,可及性涉及服务提供和医疗费用负担。
| 表 1 国际代表性卫生系统评估框架维度表 |
本研究数据来自中国社会状况综合调查(Chinese Social Survey,CSS)2015、2017、2019以及2021年四期横断面调查。中国社会状况综合调查是中国社会科学院社会学研究所组织的两年一次的纵贯调查,采取概率抽样的入户访问方式,调查区域覆盖了全国31个省(自治区、直辖市),包括了151个区市县,604个村/居委会,其研究结果可推论全国18~69岁人口。调查内容包括个人基础信息、就业情况、家庭结构、经济状况、社会态度等。2015、2017、2019以及2021年问卷设置基本一致,因此具有一定的连续性。在剔除18岁以下、69岁以上样本和含缺失值样本后,最终得到有效样本40 805个,其中,2015年样本10 243个,2017年10 143个,2019年10 283个,2021年10 136个。
3.2 评价方法本研究基于以上框架,并借鉴WHO全民健康覆盖指数方法[10],从过程和结果两方面,构建了卫生系统绩效评价主观测度过程指数、结果指数和综合指数。并遵循关键指标思想每个维度选择一个代表性指标,利用几何均数法构建卫生系统绩效指数(图 1)。
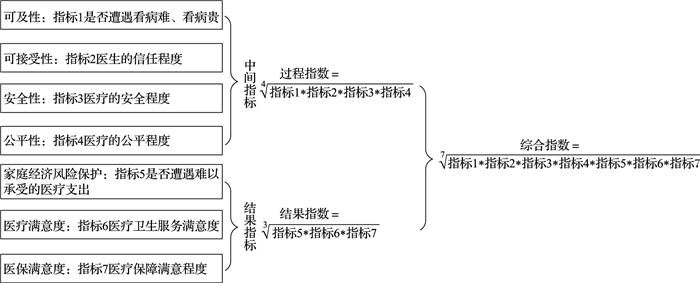
|
图 1 卫生系统绩效评价主观测度指数逻辑框架 |
可及性,指居民获得必要医疗卫生服务的难易程度,主要包括获得医疗卫生服务过程中的空间(可获得)和经济(可负担)两个方面。本研究通过问题“您认为看病难、看病贵是否是当前最重大社会问题之一?”进行测量,“0=遇到了看病难、看病贵问题,1=未遭遇看病难、看病贵问题”。
可接受性,指医疗卫生服务提供方是否以患者为中心,充分尊重患者的个人特点、道德标准和文化习俗等,反映患者对医疗服务过程的可接受程度及质量。本研究通过问题“您信任医生吗?”进行测量,“1=完全不信任,2=不太信任,3=一般,4=比较信任,5=非常信任”。
安全性,指医疗服务过程中确保患者的人身、精神等不受伤害和损失。本研究通过问题“您觉得当前社会中医疗安全的程度如何?”进行测量,“1=很不安全,2=不太安全,3=一般,4=比较安全,5=很安全”。
公平性,指不同人群获得必要医疗卫生服务的机会、过程和结果平等,反映卫生系统的公平正义。本研究通过问题“您觉得当前社会生活中公共医疗的公平程度如何?”进行测量,“1=非常不公平,2=比较不公平,3=一般,4=比较公平,5=非常公平”。
家庭经济风险保护,指患者因获取必要医疗卫生服务而导致或加剧个人或家庭的贫困状态,从经济方面反映卫生系统的运行效果。本研究通过问题“在过去12个月中,您或您家庭是否遇到过医疗支出大,难以承受的问题?”进行测量,“0=遭受了医疗经济风险, 1=未遭受医疗经济风险”。
医疗服务满意度,综合反映居民对所接受医疗服务的实际感受与满意程度。本研究通过问题“您认为所在地方政府在提供医疗卫生服务方面的工作做的好不好?”进行测量,“1=很不好,2=不太好,3=一般,4=比较好,5=很好”。
医疗保障满意度,综合反映居民对医保制度的实际感受和满意程度。本研究通过问题“请用1~10分,来表达您对医疗保障方面的满意程度,1分表示非常不满意,10分表示非常满意”进行测量,将变量赋值为5个等级“1=1~2分,2=3~4分,3=5~6分,4=7~8分,5=9~10分。”
3.3.2 指数构建首先,对指标进行标准化处理。对于可接受性、安全性、公平性、医疗满意度和医保满意度5项有序分类变量按照公式转化:标准化指标=(原始指标值-1)/4*100;对于可及性和家庭经济风险保护2项二分类变量按照公式转化:标准化指标=原始指标值*100,其中标准化后指数为0的使用“1”代替。然后,基于标准化指标值,利用几何均数法构建过程、结果与综合指数(图 1)。此外,2019和2021年可接受性数据缺失,2015和2019年安全性数据缺失,缺失指标不纳入指数构建,开方次数相应变化。以上指数取值范围为0~100。
3.4 自变量主观感知视角下卫生系统绩效的影响因素包括人口学特征、社会经济特征以及城乡或地区差异等。[3]因此,本研究从以上三个维度选取10个关键指标:性别、年龄、户籍、受教育程度、婚姻状况、社会经济自评状况、就业状况、人均收入水平、所参加医疗保险类型和居住地类型。同时,将年份作为自变量纳入模型,控制其他影响因素后分析我国卫生系统绩效变化趋势。此外,考虑地区之间宏观因素导致的指标聚集性,本研究将省份作为二水平变量纳入模型,以控制地区间的宏观环境影响。
3.5 统计模型首先,本研究通过描述性统计分析了主观感知视角下卫生系统绩效指数及核心指标变化趋势,并利用皮尔逊卡方检验、单因素方差分析或秩和检验方法进行显著性检验。然后,通过多层回归模型分析了指数及指标的变化趋势及影响因素。本研究采用多层随机截距模型处理不同省份宏观因素造成的内部数据聚集性问题,其中个体为水平1,省份为水平2,结果显示省份水平的随机截距模型具有显著性,即截距方差和内部一致性系数(Intraclass Correlation Coefficient, ICC)不为零。同时,由于因变量各项指数和指标类型包含连续变量、二类分变量和有序多分类变量,引入了多层线性回归、多层逻辑回归和多层有序回归三种模型。
4 实证结果 4.1 卫生系统绩效变化趋势高质量发展背景下我国卫生系统绩效主观测度指数及指标明显改善(表 2)。2015—2021年,综合指数从41.732上升至46.935,过程指数从43.961上升至45.968,结果指数从48.501上升至58.009(P<0.001),其中结果指数呈直线上升趋势,提高了9.508(19.60%),过程指数和综合指数均呈现出先下降后上升的趋势,分别提高了2.007(4.57%)和5.203(12.47%)。同时,卫生系统绩效主观测度指标除可及性外,其余6项均整体呈上升趋势(P<0.001)。其中,医疗服务满意度和医疗保障满意度上升幅度最大,分别提高了11.47%和11.73%,医疗安全性、公平性、家庭经济风险保护和可接受性也得到明显改善(P<0.001)。然而,可及性呈现出先下降再上升的趋势,在2019年达到谷值,但2021年主观评分仍比2015年低0.028(-5.68%)。
| 表 2 2015—2021年卫生系统绩效指数水平情况 |
利用多层回归模型排除非卫生系统因素影响并进一步验证稳健性。结果显示,我国卫生系统绩效变化趋势依然显著(表 3、表 4和表 5)。综合指数和过程指数呈先降后升趋势,如2017年(β=1.480, P<0.05)和2021年(β=2.391, P<0.01)过程指数相对于2015年显著增长了1.480和2.391,但2019年(β=-5.304, P<0.01)显著下降了5.304。结果指数呈线性增长趋势,2017年(β=4.390, P<0.01)、2019年(β=7.108, P<0.01)和2021年(β=11.504, P<0.01)结果指数相对于2015年分别显著增长了4.390、7.108和11.504。除可及性外,其余6项指标均显著提高(P<0.01),2017年、2019年和2021年未遭遇“看病难、看病贵”问题的概率分别是2015年的0.839倍、0.744倍和0.871倍(P<0.01)。
| 表 3 卫生系统绩效指数的变化趋势和影响因素 |
| 表 4 卫生系统绩效结果维度指标的变化趋势与影响因素 |
| 表 5 卫生系统绩效过程维度指标的变化趋势与影响因素 |
卫生系统绩效主观测度指数影响因素如表 3所示。(1)人口学因素方面,女性的过程指数(β=-1.847, P<0.01)、结果指数(β=-0.970, P<0.01)和综合指数(β=-1.499, P<0.01)显著低于男性。相对于15~24岁人群,随着年龄增长各组指数水平显著降低了9.249~13.769(P<0.01),其中55岁及以上人群下降最为显著(β=-(13.769-11.468), P<0.01)。随着受教育水平提高各项指数水平总体呈上升趋势,如相对于小学及以下文化水平人群,大学及以上文化水平人群的结果指数(β=3.379, P<0.01)和综合指数(β=2.482, P<0.01)均显著提高,尤其在结果指数方面最为明显。非单身人群各项指数水平总体上低于单身人群(P<0.05)。(2)社会经济状况方面,各项指数水平总体上随着主客观经济水平增高显著上升,其中主观自评经济水平方面呈先升后降趋势,中等水平人群指数最高(β=4.576-9.969, P<0.01);客观经济水平方面呈线性趋势,高收入人群各项指数水平最高(β=1.303-9.392, P<0.05)。有工作人群各项指标水平显著高于无工作人群(β=1.430-2.675, P<0.01)。参加了城镇职工(β=1.209-4.057, P<0.05)、城乡居民(β=1.736-3.090, P<0.01)和公费医疗等(β=2.808-7.601, P<0.05)各项医疗保险人群的指数水平显著高于未参加医疗保险人群。(3)地区分布方面,农村地区人群结果指数显著低于城区人群(β=-1.047, P<0.01)。
4.3 卫生系统绩效主观测度指标影响因素卫生系统绩效核心指标影响因素如表 4、表 5所示。(1)人口学因素方面,女性的可及性、安全性、家庭经济风险保护和医疗保障满意度水平显著低于男性(OR<1, P<0.01),然而女性的可接受性(OR>1, P<0.01)、公平性(OR>1, P<0.05)和医疗服务满意度(OR>1, P<0.01)显著高于男性。随着年龄增长,可及性、公平性、家庭经济风险保护、医保满意度呈显著下降趋势(OR<1, P<0.01)。然而,可接受性、安全性和医疗服务满意度呈先降后升趋势,其中25~34岁人群水平最低(OR<1, P<0.01)。随着受教育水平升高,安全性、公平性、医疗服务和医疗保障满意度显著降低(OR<1, P<0.01),家庭经济保护水平显著升高(OR>1, P<0.01),此外中学学历人群的可及性(OR=0.901, P<0.01)和可接受性(OR=0.680, P<0.01)最低。非单身人群的可及性(OR<1, P<0.05)、可接受性(OR<1, P<0.01)、安全性(OR<1, P<0.05)、公平性(OR<1, P<0.01)、医疗服务(OR<1, P<0.1)和医保满意度(OR<1, P<0.01)相对单身人群显著下降,但家庭经济风险保护水平与婚姻状况无关。(2)社会经济状况方面,主、客观经济状况显著影响各项指标,其中主观自评经济状况处于中等水平人群的各项指标较高(OR>1, P<0.05),但安全性随着主观自评经济水平下降而降低(OR<1, P<0.05);随着客观收入水平升高,可及性、家庭经济风险保护和医疗保障满意度等指标显著上升(OR>1, P<0.05),但可接受性、公平性和医疗服务满意度相对显著下降(OR<1, P<0.05)。除可及性外,有工作人群的各项指标水平显著高于无工作人群(OR>1, P<0.01),参加各种医疗保险人群各项指标水平显著高于未参加医疗保险人群(OR>1, P<0.05)。(3)地区分布方面,农村人群家庭经济风险保护水平(OR<1, P<0.01)、可及性(OR<1, P<0.1)显著低于城市地区。
5 讨论 5.1 我国卫生系统绩效持续改善,人民群众获得感显著提升高质量发展背景下我国居民对卫生系统的满意度和经济风险保护水平显著提升,同时医疗卫生服务公平性、可接受性和安全性等指标持续改善。同Yip W[11]、Liu X[12]、Zhou Y[13]、Li Y[14]、Feng X L[15]、郭冰清[3]、池上新[16]等人研究结果一致,即我国居民医疗、医保以及门诊、住院等满意度显著上升,灾难性卫生支出和致贫性卫生支出等指标有所下降,医疗卫生服务和医疗保障水平的城乡差距不断缩小。一方面,医保政策作为卫生系统改革的重要抓手,我国通过完善多层次医保体系、医保扶贫、支付方式改革、异地就医、医保目录和药品管理以及提升医保经办服务水平等,提高了医疗服务的经济可及性和公平性,缓解了家庭经济风险,提升了医保满意度。[17-18]另一方面,政府通过加强财政投入、鼓励社会办医、健康扶贫、医联体建设、家庭医生签约服务、公立医院改革以及互联网+医疗等措施,提高了医疗服务的地理可及性和就医体验,最终提升了医疗服务满意度。[19]
5.2 家庭经济风险改善不够,“看病难、看病贵”问题依然存在我国居民家庭经济风险保护水平改善速度缓慢,约三分之一的居民仍然遭遇了难以承受的大额医疗支出。同时,超过一半的居民认为“看病难、看病贵”仍然是目前社会的重大问题,这与Yip W[11]、Liu X[12]、Zhou Y[13]等人研究结果相一致,即我国居民灾难性卫生支出、因病致贫以及因经济原因自行出院的发生率依然较高,高血压、糖尿病等慢性病患者的医疗卫生服务覆盖依然有限。“看病难”同时与卫生资源总量不足和分布不均、基层医疗机构技术水平有限、分级诊疗制度效果不佳以及政府监管带来的市场化不足等相关,导致医疗卫生服务供需失衡,人民群众日益增长的高质量、多元化的医疗卫生服务需求难以得到有效满足。[20] “看病贵”主要由于医疗费用的快速增长,抵消了居民收入增速和医保水平提高对降低医疗费用负担的效用,居民医疗费用负担依然较重。这主要与政府财政投入不足、医疗成本上涨、以医院为中心的卫生体系、医疗服务体系碎片化等共同导致的医疗费用水平持续上涨有关。[21]尤其是处于贫困线边缘的低收入群体,更加容易出现因病致贫、因病返贫现象。
5.3 卫生系统绩效存在异质性,脆弱人群获得感较差我国卫生系统绩效获得感存在明显的异质性。女性、中老年人、经济状况较差人群、未参保者和农村居民卫生系统绩效的主观评价较差,同Yip W[11]、Zhou Y[13]、Li Y[14]、Feng X L[15]等基于客观指标的研究结果基本一致,即农村居民、低收入人群以及西部地区的医疗卫生服务覆盖水平相对较低,灾难性卫生支出、致贫性卫生支出等家庭经济风险相对较高。究其原因,该类人群在健康素养、经济能力、资源获取等方面处于弱势地位,往往面临高医疗卫生服务需要和低经济保障水平的双重困境,最终陷入卫生服务利用不足和因病致贫、因病返贫风险较高的境地。如农村女性因健康素养低、社会经济地位低和劳动市场的弱势地位,更容易面临医疗服务障碍和健康贫困问题[22];老年人医疗需求的显著增高和收入水平的下降,更容易发生医疗服务利用不足和因病致贫现象[23]。经济状况较差群体,尤其是农村低收入人口,因支付能力低和优质医疗资源缺乏,医疗卫生服务获得感较差。[24]
6 建议 6.1 多措并举解决“看病难、看病贵”难题“看病难、看病贵”仍是我国卫生系统高质量发展需关注的重点问题。一方面,建立以人为本的整合型医疗卫生服务体系,通过医保、医疗协同改革,加快紧密型医共体网格化布局,推动优质医疗卫生资源下沉,加强基层医疗卫生机构服务能力,以家庭医生签约服务为抓手,逐步建立分级诊疗制度,引导患者合理就医,并大力发展数字健康,提升医疗可及性。另一方面,进一步完善多层次医疗保障体系,以提高保障水平和公平为目标,加快实现基本医疗保险、商业保险以及长期护理保险的衔接,实现多层医疗保障从治疗端向预防、康复和护理延伸。同时,充分发挥医疗保险支付方式改革的杠杆作用,控制医疗费用的不合理增长,加强医疗保险基金监管水平,提高医疗保险的保障效能。
6.2 重点增强脆弱人群卫生系统绩效获得感重点围绕脆弱人群加强全民健康覆盖。一方面,加大政府财政支出,提升公共卫生服务能力,加强医防融合与健康教育,提升居民健康素养;同时,建立完善多层次、覆盖全生命周期的医疗卫生服务体系,满足居民个性化需求,重点满足妇女、老年人、低收入人群及农村地区居民的卫生服务供给及特殊需求。另一方面,完善多层次的医疗保障体系,通过扩大保障范围和倾斜支付政策等,重点提高女性、老人以及贫困线边缘人群的家庭经济风险保护水平。对未参保群体加大医保政策宣传,逐步建立连续参保和基于经济发展水平的缴费制度,提升居民参保率。同时,要加强卫生系统内外协同发展,如整合针对老年人群的医疗与社会照护服务,发挥民政部门及就业市场对脆弱人群的帮扶。
6.3 建立主客观相结合的监测评估体系卫生系统绩效主观测度结论与客观评估结果基本一致,但在家庭经济风险保护方面的主观感受与客观测量仍然存在差距,弱势群体医疗公平性改善感知水平与以往客观指标研究存在差异,说明客观指标变化并不等于人民群众的获得感。同时,卫生系统绩效指数及重点指标的变化在不同人群之间存在着异质性,尤其在社会经济地位较低的弱势群体中转化效率更低。因此,主观测度对于丰富、完善卫生系统绩效评估体系,全面监测评估卫生系统高质量发展具有重要的理论与现实意义。
作者声明本文无实际或潜在的利益冲突。
| [1] |
国家卫生健康委员会, 国家中医药管理局. 关于坚持以人民健康为中心推动医疗服务高质量发展的意见[J]. 中华人民共和国国务院公报, 2019, 65(3): 59-63. |
| [2] |
吕小康, 张子睿. 中国民众的医疗获得感及其影响因素[J]. 西北师大学报(社会科学版), 2020, 57(1): 99-105. |
| [3] |
郭冰清, 姚强. 新时代中国居民健康保障获得感变化趋势及影响因素研究[J]. 统计与信息论坛, 2023, 38(9): 95-111. DOI:10.3969/j.issn.1007-3116.2023.09.007 |
| [4] |
王晓燕, 张建华. 新医改背景下医疗服务满意度影响因素实证研究: 基于13省、直辖市的22个市(县)调查数据[J]. 江西财经大学学报, 2015(4): 59-67. |
| [5] |
姚强. 国家卫生系统绩效评价: 理论与实证研究[M]. 北京: 中国社会科学出版社, 2018.
|
| [6] |
Papanicolas I, Rajan D, Karanikolos M, et al. Health system performance assessment: A framework for policy analysis[R]. Geneva: World Health Organization, 2022.
|
| [7] |
王锐, 那丽, 马月丹, 等. 卫生健康高质量发展的内涵与路径选择[J]. 卫生经济研究, 2022, 39(7): 1-4. |
| [8] |
孙梦. 推进省域卫生健康高质量发展[J]. 中国卫生, 2020, 36(10): 38. |
| [9] |
梁万年. 卫生健康高质量发展内涵及路径[EB/OL]. (2022-11-17)[2024-03-03]. https://mp.weixin.qq.com/s/TaSmHiF9p2-QjxH60vHzQg
|
| [10] |
Hogan D R, Stevens G A, Hosseinpoor A R, et al. Monitoring universal health coverage within the Sustainable Development Goals: development and baseline data for an index of essential health services[J]. The Lancet Global Health, 2018, 6(2): e152-e168. |
| [11] |
Yip W, Fu H, Jian W, et al. Universal health coverage in China part 1: progress and gaps[J]. The Lancet Public Health, 2023, 8(12): e1025-e1034. |
| [12] |
Liu X, Wang Z, Zhang H, et al. Measuring and evaluating progress towards Universal Health Coverage in China[J]. Journal of global health, 2021, 11: 08005. |
| [13] |
Zhou Y, Li C, Wang M, et al. Universal health coverage in China: a serial national cross-sectional study of surveys from 2003 to 2018[J]. The Lancet Public Health, 2022, 7(12): e1051-e1063. |
| [14] |
Li Y, Zhang C, Zhan P, et al. Trends and projections of universal health coverage indicators in China, 1993—2030: An analysis of data from four nationwide household surveys[J]. The Lancet Regional Health-Western Pacific, 2023, 31: 100646. |
| [15] |
Feng X L, Zhang Y, Hu X, et al. Tracking progress towards universal health coverage for essential health services in China, 2008—2018[J]. BMJ Global Health, 2022, 7(11): e010552. |
| [16] |
池上新. 制度抑或文化: 中国患者信任的影响因素及其演变趋势[J]. 社会学研究, 2022, 37(2): 137-160, 229. |
| [17] |
郑功成, 桂琰. 中国特色医疗保障制度改革与高质量发展[J]. 学术研究, 2020, 63(4): 79-86, 177. |
| [18] |
王翠琴, 李林, 薛惠元. 改革开放40年中国医疗保障制度改革回顾、评估与展望[J]. 经济体制改革, 2019, 95(1): 25-31. |
| [19] |
赵黎. 新医改与中国农村医疗卫生事业的发展: 十年经验、现实困境及善治推动[J]. 中国农村经济, 2019, 35(9): 48-69. |
| [20] |
蒋文峰, 王文娟. 从供给侧结构性改革看我国"看病难"与"看病贵"的解决策略[J]. 求实, 2017, 59(8): 55-66. |
| [21] |
庞瑞芝, 李帅娜. 我国医疗资源配置结构性失衡与"看病贵": 基于分级诊疗体系的视角[J]. 当代经济科学, 2022, 44(3): 97-110. |
| [22] |
孙晶晶, 董舞艺, 崔牛牛, 等. 中国已经发生健康贫困的女性化了吗: 基于"全国健康扶贫动态监测系统数据"的研究[J]. 人口与发展, 2022, 28(4): 75-90. |
| [23] |
满小欧, 马超. 长期护理保险对中国城市老人健康水平、医疗支出与家庭照护影响[J]. 中国公共卫生, 2023, 39(8): 971-975. |
| [24] |
刘跃, 刘慧敏, 李艾春, 等. 农村家庭健康贫困脆弱性多维风险因素探析[J]. 中国卫生事业管理, 2019, 36(5): 363-365, 382. |
(编辑 薛云)





