2018—2023年底,国家医保局开展了9批国家药品集中采购(以下简称国采),降低了药品整体价格,减轻患者用药负担。[1]2021年,国务院办公厅发布《关于推动药品集中带量采购工作常态化制度化开展的意见》,明确提到“做好中选价格与医保支付标准协同”,随着国采工作不断开展,品种覆盖不断增加、药品价格不断降低,我国药品医保支付标准管理受到重要影响。
目前,国家药品集采范围包括原研药、参比制剂、通过一致性评价的仿制药品、其他仿制药品等,虽然仿制药基本已通过质量和疗效一致性评价,但是据统计,大多数国采仿制药仍旧存在临床研究数据不足、与原研药有效性和安全性等无法达到完全一致等问题。[2-3]2019年国务院深化医药卫生体制改革领导小组印发了《关于以药品集中采购和使用为突破口进一步深化医药卫生体制改革若干政策措施的通知》(国医改发〔2019〕3号),要求以药品集中采购和使用为突破口,促进医疗、医保、医药联动,如何确定国采药品医保支付标准是其中一个重要环节。现阶段对于国采的原研药与仿制药医保支付标准,基本按照通用名制定统一医保支付标准,在具体操作实施过程中,各省市进行不同方式的探索。例如,广东省第六批国采非中选产品以同类别(即同药品名称同剂型同规格)的中选产品最高中选价格为支付标准;湖北省以同通用名中选品种的中选价为基准,调整第1~5批非中选药品医保支付标准,出现部分非中选原研药挂网价降低90%以上作为药品医保支付标准的情况,大大提升患者选用非中选原研药的自付费用。
对国采原研药与仿制药的医保支付标准管理,如果简单按照“同通用名实行同一医保支付标准”原则进行确定,忽略仿制药与原研药之间质量和临床疗效的实际差异、市场实际价格等属性,从长期来看,可能会对我国生物医药产业行业环境及未来创新发展带来不利影响。在国采工作实现常态化的背景下,本文以原研药为视角,参考典型国家和地区药品医保支付标准管理体系,总结典型国家和地区对仿制药与原研药在医保支付标准管理方面的经验,结合我国的国情,对我国国采后续配套政策提出建议。
近年来,虽然医疗卫生体制改革不断深化,但是依然存在药品价格虚高、流通不规范等问题,加重了患者用药负担,为推动药品价格回归合理水平、净化流通环境、改善行业生态,2019年1月国务院办公厅发布《国家组织药品集中采购和使用试点方案》(国办发〔2019〕2号),开始组织国家药品集中采购和使用试点工作,随后陆续发布多个文件(表 1),明确要求探索国采药品医保支付标准与采购价协同机制,在不同时期具有不同侧重要求,主要包括:(1)医保目录内的国采药品,以中选价格为基准确定医保支付标准;(2)原研药、参比制剂、通过一致性评价的仿制药,实行同一医保支付标准;(3)患者使用价格高于支付标准的药品,超出支付标准的部分由患者自付,低于支付标准的药品,按实际价格支付;(4)部分价格与中选药品价格差异较大的药品,可以渐进调整支付标准,在2~3年内调整到位。
| 表 1 国采文件关于药品医保支付标准的相关规定 |
原研药包括中选原研药和非中选原研药。对于中选原研药以国采中选价为基准确定医保支付标准,是基于政府与企业互相确定的药品价格和用量的关系[4],具有合理性、公平性;对于非中选原研药医保支付标准主要以国采中选仿制药价格为基准进行确定(小于或等于中选仿制药价格),如果与中选仿制药价格差异较大(非中选价是中选价2倍以上),在2~3年内通过渐进式下调调整到位,原研药与通过一致性评价仿制药具有相当的医保支付待遇(表 2)。若2年调整到位,则平均每年至少需要降低25%,若3年调整到位,则平均每年至少需要降低16.7%,并随着价差的增大而增大,在某种程度上会对于具有明显临床疗效优势的原研药产生负面影响。
| 表 2 非中选原研药医保支付标准调整大致示意表(元) |
1989年,德国引入药品参考定价制度,2011年出台《医药行业改革法案》(Arzneimittelmarkt- Neuordnungsgesetz,AMNOG),形成以AMNOG定价与参考定价相结合的药品医保支付标准管理体系,对于有附加值的创新药实行AMNOG定价,以最终谈判协商或仲裁价格作为医保支付标准,对于无附加值创新药和非创新药以参考价格作为医保支付补偿的上限价格。联邦联合委员会(G-BA)或委托德国医疗质量和效率研究所(IQWiG)对药品进行临床效益和成本效益的评价,分为创新药和非创新药;由企业、IQWiG对创新药进行附加价值评价,根据是否具有附加价值或有无疗效优势分为具有附加价值的创新药和无创新价值的创新药。
附加价值评价主要涉及专利药与对照治疗方案相比具有附加价值的可能性及附加价值水平的评估:(1)附加价值可能性分为四个等级,评价结果由高到低分别为证据、提示、迹象以及无法评估;(2)附加价值水平划分为6个等级,分别为重大、可观、轻微、难以计量、无附加效益以及临床效益低。根据对药品附加值的评估结果,只有当附加价值可能性至少为“迹象”,以及附加价值水平至少为“难以计量”时,才表明IQWiG对所评估药品附加值持积极肯定的态度。[5]此时,可认定为该创新药具有附加价值,否则被认定为无附加价值。
2.1.2 日本日本于20世纪中叶建立药价基准制度,凡是适用于医疗保险的药品,统一由厚生劳动省进行定价。[6]基于药品的创新性,将药品分为创新药和非创新药。根据市面上是否有类似药品将创新药进行分类,分为有和没有类似药品的创新药,其中,没有类似药品的创新药创新程度较高。对于非创新药的细分,不同于其他多数国家或地区只是区分为原研药和仿制药,日本将仿制药细分为首仿药、其他仿制药,同时根据市场竞争程度等因素进一步细分。
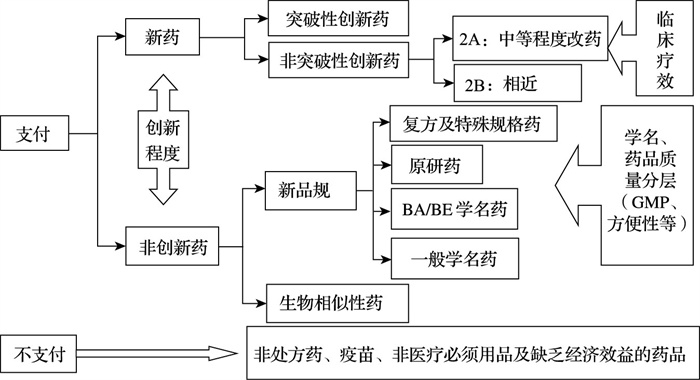
2.1.3 中国台湾地区中国台湾地区自1999年开始实施药品基准价格制度,根据药品创新程度、临床疗效以及药品质量等多项因素对药品进行分类(图 1),并分别确定支付标准,每两年或一年通过市场实际交易价格调查,对药品进行分组分类调整。
|
图 1 中国台湾地区药品医保支付标准制定分类图 |
(1) 有附加价值的创新药价格确定
德国对具有附加价值的创新药实行AMNOG定价法,以最后形成的协商价格或仲裁价格为药品医保支付标准。
(2) 其他药品参考价格确定
德国对于无附加价值的创新药以及非创新药采取参考价格作为药品报销的最高价格,以药品参考价格为基准实行报销补偿制度。参考价格制定核心是依据生物等效性或治疗等价性将参考价格体系范围中的药品划分为3个等级和不同亚组,同亚组内的药品有同样的药品支付标准即参考价格。比如过专利期的原研药与其仿制药,它们具有相同的活性成分且质量疗效一致,则此类药品形成的参考价格组称为学名药参考价格组。即使药品活性成分不同,但常用于治疗相同的疾病和症状,也可形成相应的参考价格组,即疗效参考价格组。
药品分组:基于解剖学治疗及化学分类系统(Anatomical Therapeutic Chemical, ATC)、生物等效性和治疗结果相似性、药品属性分为3个等级和不同亚组:(1)在治疗效果上相当且具有相同活性成分的药物,通常指原研药及其仿制药;(2)在药理上和治疗上具有相当活性成分的药物,特别是化学结构类似的药品,通常包含同种药品的me-too类药物等;(3)具有不同活性成分,具有相当药理作用和治疗效果的药物,特别是合剂。每一级别中若某一参考价格组中的药品有多种不同剂型在市场上销售,为了满足药品可替换性需求,会在本组设立亚组。
价格制定:在确定每一组别固定参考价格之前,德国国家法定医疗保险基金协会(GKV-SV)会确定每一组的标准包装,遴选标准为绝大多数厂商在市场上都有销售的药品包装,主要按照药品的规格与包装来确定。[7]参考价格制定遵循以下原则:(1)同一参考价格组内占有至少20%处方量的药品的价格在固定价格之下; (2)标准包装的固定价格应位于所有标准包装实际交易价格所形成的价格区间的下三分位处。同时,为了防止固定参考价格被恶意抬高,市场份额小于1%的药品不纳入计算范围。[8]
2.2.2 日本(1) 创新药
没有类似药品的创新药:此类药品创新程度较高,采用成本计算法对其进行支付标准确定,包括生产成本、销售费用、管理费、利润、流通费、消费税等因素。后期以国外平均价格为基准进行一定调整,过高会降低其支付标准,低于一定程度同样会调高其支付标准。
有类似药品的创新药:此类药品创新程度相对不高,在类似药品每日药品费基础上,结合药品创新性、实用性、市场性、儿科用药等多要素进行不同比例的加算。
(2) 非创新药
原研药的支付标准由其专利期内支付标准进行较小比例下调进行确定。首仿药支付标准上限为原研药支付标准的70%或60%(根据市场竞争程度进行确定)。对于新上市的其他仿制药以目录中仿制药的最低价确定;当目录中仿制药数量超过20个,新上市的其他仿制药支付标准为目录中仿制药中最低价的90%。
2.2.3 中国台湾地区(1) 新药
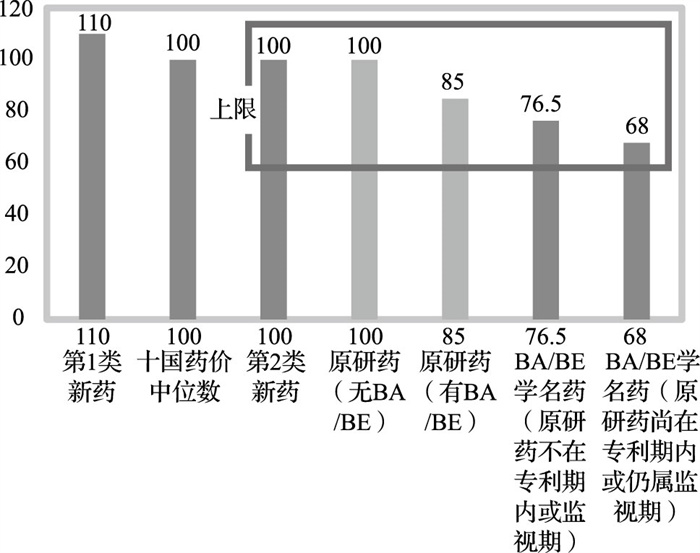
对于突破性创新药(第1类新药),致力于族群特异性疗效及安全性的研发,在台湾地区实施临床试验达到一定规模,以英国等十国药价①中位数的1.1倍(即加算10%)核价;对于非突破性创新药(第2类新药)以十国药价中位数为上限。
① 十国药价:按汇率折算后英国、德国、日本、瑞士、美国、比利时、澳洲、法国、瑞典、加拿大十国的药品价格。
(2) 新品规
第一,原研药以十国药价中位数或中位数的0.85倍为支付标准上限(受是否处于监视期、是否收录BA/BE学名药等因素影响)。
第二,BA/BE学名药不高于已收录BA/BE的最低支付标准;同时不超过原研药支付标准,根据原研药是否在专利期或监视期内,进行80%或90%的折算。
第三,一般学名药以不高于已收录同成分、规格、剂型、剂量的最低支付标准;不得高于BA/BE的药品支付标准;不高于原研药支付标准的80%。
此外,还受剂型、复方、规格、质量分层(PIC/S GMP或FDA/EMA、DMF、便民包装)等因素的影响。
(3) 生物相似性药品
不高于十国药价中位数或原研药或原研药的十国药价中位数的0.85倍(图 2)。
|
*假设十国药价中位数为100元。 图 2 中国台湾地区不同药品的简要定价效果图 |
德国为了使药品医保支付标准适应不断变化的市场,GKV-SV每年会对参考价格进行审查,及时调整参考价格。非标准包装参照标准包装的价格并结合回归分析模型计算得到药品参考价格。
日本于2014年引入“价格带”汇总机制,2018年对其进行进一步改革,根据原研药价格水平划分价格区间,以仿制药市场实际交易价格进行量价加权汇总,实现对原研药和仿制药支付标准的调整。[9]
我国台湾地区通过药品市场实际交易价格调查,获取各品规的市场实际交易价格,对支付标准进行调整。根据药品不同属性,如是否在专利期内、超过专利期的长短及健保收载年份的长短,制定不同的调整方式,使其更接近药品市场实际的加权平均销售价格,具体调整方式可参考本课题组前期论文成果[10],调整过程中会对调幅(暂调标准与调整前支付标准二者差距的百分比)设置最大降幅保护机制,例如若调幅为“25%(不含)~30%(含)”,则其最大降幅为12.5%。
2.4 小结典型国家和地区在药品医保支付标准政策设计时,会参考多项要素(表 3),实现原研药与仿制药之间存在客观的价格差异,且原研药支付标准通常高于仿制药,药品市场实际交易价格在药品医保支付标准的制定与调整中发挥重要作用。典型国家和地区设置的部分特色机制有效保持了医药行业的健康稳定发展,例如我国台湾地区根据药品市场实际交易价格进行调整的同时,设置最大降幅等保护机制,避免出现药品医保支付标准的过度降低,损害医药企业利益;德国除了市场实际交易价格,还会参考处方量、市场对药品的认可程度等因素,为了避免极端数据影响,市场份额小于1%的药品不纳入计算范围,客观保护行业健康发展;日本在对原研药支付标准确定时,会在其专利期内支付标准的基础上进行较小比例下调,仿制药是在原研药支付标准的基础上进行较大比例下调,在降低医保支付标准的同时,维持仿制药与原研药的一定价格差异。
| 表 3 典型国家和地区医保支付标准管理参考要素 |
典型国家和地区在药品医保支付标准政策设计中,会参考药品质量因素,对原研药和仿制药的医保支付标准进行分别确定,并形成原研药与仿制药的价格差异,如我国台湾地区BA/BE学名药支付标准不得超过原研药支付标准,根据原研药是否在专利期或监视期内,进行80%或90%的折算。但目前我国国采品种的原研药,若中选则以国采中选价为基准进行确定,若未中选则主要以中选仿制药价格为基准进行确定,导致原研药医保支付标准与仿制药基本持平,忽略了原研药与仿制药之间的质量差异。
3.1.2 基于市场实际交易价格的支付标准调整机制典型国家和地区在药品医保支付标准确定过程中会参考药品市场实际交易价格。如我国台湾地区通过药品市场实际交易价格调查,根据药品不同属性制定不同的调整方式,使药品接近市场实际的加权平均销售价格;德国会参考实际交易价格、市场份额等因素对药品医保支付标准进行确定。目前我国国采与药品医保支付标准衔接时,在致力于降低药品价格、缩小不同品种价格差异的同时,在一定程度上忽略了因药品质量、临床疗效等因素而导致的药品市场实际交易价格存在的差异,致使出现“同价不同质”的现象。
3.1.3 充分开展仿制药一致性评价工作在当前政策背景下,国采药品同通用名实行同一医保支付标准是建立在我国仿制药质量和疗效一致性评价工作的基础上,但现实来看,部分通过一致性评价的仿制药与原研药还是存在一定的临床疗效差异。反观日本和我国台湾等国家和地区,都较早进行了仿制药一致性评价工作,加之药品品种数量与我国大陆相比相对较少,典型国家和地区的仿制药一致性评价工作得到顺利开展,对于药品质量提升更有帮助,为药品医保支付标准制定提供前提条件。
3.2 建议 3.2.1 建立科学的药品医保支付标准管理体系自2015年起,随着我国药品招采制度改革、国家医保谈判等工作的不断开展,在药品价格改革方面取得重大进展,原国家计委发布的《药品价格管理暂行办法》(计价管〔1996〕1590号)已无法适应我国药品价格管理,新的《药品价格管理办法》尚未发布,药品医保支付标准管理缺乏具体文件支持,因此为规范我国药品医保支付标准管理,建议尽快出台相关的政策文件,在药品医保支付标准制定时,除考虑药品创新性、集采是否中选等因素外,视情况将药品质量差异、临床疗效差异、市场交易价格等多重因素进行综合考虑,对药品医保支付标准进行精细化分类管理,建立科学的药品医保支付标准管理体系。
3.2.2 构建药品市场价格交易监测机制《药品管理法》第八十四条明确提到“国家完善药品采购管理制度,对药品价格进行监测,开展成本价格调查,加强药品价格监督检查”,但当前我国尚未构建完备的药品价格监测机制,对药品医保支付标准的调整也较少参考药品市场实际交易价格。建议建立健全药品价格监测体系,形成以市场价格为导向的药品医保支付标准管理机制,同时建议对药品医保支付标准设置一定的降价保护机制,对于与中选药品价格差异巨大,2~3年内无法调整到位的,可适当延长调整年限。
3.2.3 推进并优化仿制药一致性评价工作由于目前我国开展仿制药一致性评价工作相对较晚,待评价品种相对较多,短时间内无法完成全部品种的一致性评价工作,需要进一步推进仿制药一致性评价工作。此外,在继续推进仿制药一致性评价工作的同时,还需要不断优化一致性评价的相关技术要求,如需要制定更加科学的参比制剂遴选机制、严谨的评价标准、严格的审评体系和严密的监管制度等,最终实现仿制药与原研药的临床疗效、质量一致,与当前国采品种同通用名实行同一医保支付标准的管理趋势相匹配。
作者声明本文无实际或潜在的利益冲突。
| [1] |
胡善联. 国家组织药品集中采购的卫生经济学理论基础及完善建议[J]. 中国卫生资源, 2021, 24(1): 12-14, 23. |
| [2] |
陈思煌, 谢菡, 魏璟璇, 等. 药品集中采购政策背景下仿制药与原研药有效性和安全性对比的系统综述[J]. 中南药学, 2023, 21(10): 2787-2792. |
| [3] |
刘瑜, 裴育. 一致性评价政策解读及仿制药与原研药差距分析[J]. 基层医学论坛, 2022, 26(31): 135-138. |
| [4] |
胡善联. 带量采购的经济学理论基础和影响分析[J]. 卫生软科学, 2019, 33(1): 3-5. |
| [5] |
伍琳, 陈永法. 韩国和德国专利药价格谈判模式比较研究及启示[J]. 中国卫生政策研究, 2015, 8(10): 62-67. |
| [6] |
地方厚生(支)局あて厚生労働省保険局薬価算定の基準について[EB/OL]. (2020-02-07)[2024-03-08]. https://www mhlw go jp/content/12400000/000593956 pdf
|
| [7] |
常峰, 崔鹏磊, 夏强, 等. 德国药品参考价格体系对构建我国医保支付标准的启示[J]. 中国卫生政策研究, 2015, 8(7): 55-60. |
| [8] |
姚东宁, 邵蓉. 德国药品参考定价制度对我国的启示[J]. 价格理论与实践, 2014(9): 58-60. |
| [9] |
王琳宁, 路云. 日本"价格带"汇总的医保支付标准调整方式及启示[J]. 中国医疗保险, 2023(2): 12-18. |
| [10] |
邵蓉, 任磊, 蒋蓉. 台湾地区医疗保险药品支付价格调整体系研究[J]. 价格理论与实践, 2017(4): 80-83. |
(编辑 刘博)





