2. 武汉大学健康治理研究中心 湖北武汉 430072;
3. 国家医疗保障研究院华科基地 湖北武汉 430030;
4. 重庆市卫生健康统计信息中心 重庆 401120;
5. 湖北省妇幼保健院 湖北武汉 430070
2. Health Governance Research Center, Wuhan University, Wuhan Hubei 430072, China;
3. HUST Base of National Institute of Healthcare Security, Wuhan Hubei 430030, China;
4. Chongqing Health Statistics Information Center, Chongqing 401120, China;
5. Maternal and Child Health Hospital of Hubei Province, Wuhan Hubei 430070, China
人口流动是社会生产力发展和人类文明进步的历史必然现象,规模巨大的流动人口极大地改善了我国劳动力资源配置和劳动生产率,成为创造中国经济奇迹的重要因素。[1]第七次全国人口普查显示,我国流动人口规模达3.76亿,约占全国总人口的1/4。然而,个人素养、职业地位、经济状况和制度壁垒等多重制约导致中国流动人口处于健康弱势地位。[2]2016年,《“健康中国2030”规划纲要》要求逐步缩小不同人群基本卫生服务的差异和健康不平等。2020年,《中共中央国务院关于深化医疗保障制度改革的意见》要求优化医疗保障公共服务,以适应人口流动需要。医疗保险是维护人民健康的重要制度,但其制度的碎片化和待遇保障差异导致的不平等在流动人口中日益突出:一是非强制参保叠加人口流动特点导致参保问题突出,流动人口参保率低于非流动人口10个百分点左右[3];二是制度设计导致的参保类型差异,流动人口参保类型以城乡居民医保为主,但居民医保和职工医保在筹资标准、保障水平和报销政策等方面存在显著差距[4];三是流动属性引起的参保地和居住地“两地分离”现象普遍,进一步加剧了流动人口健康保障的不平等[5]。
2 文献回顾与理论框架 2.1 医疗保险视角下流动人口健康不平等研究现状医疗保险是影响卫生服务利用及健康的关键因素,已有研究主要从是否参保、参保类型和参保地点三个维度分析了医疗保险对流动人口医疗服务利用、医保受益水平和健康状况不平等的影响。医疗服务利用方面,医疗保险有效提高了流动人口医疗服务利用水平,并且这种影响因流动人口的参保特征、流动特征和人群特征而异,参加职工医保和居住地参保的流动人口就诊和住院的概率更高。[6-7]医保受益水平方面,医疗保险能够补偿就医过程中产生的费用,其中,参加职工医保的流动人口受益水平最高,住院自付费用最低[8],同时,在居住地参保能够获得更高的报销比例和便捷性,减少自付费用[9]。健康状况方面,关于医疗保险对流动人口健康水平的影响研究结论并不一致。有研究认为参加医疗保险,特别是居住地参保能够减少流动人口患病次数,改善生存质量,提高健康水平[10-11];也有研究发现医疗保险的健康促进作用并不显著,甚至可能增加流动人口慢性病患病率,降低自评健康水平[12]。
然而,目前的研究主要基于流行病卫生统计学视角,利用回归统计模型从单一维度分析了医疗保险对于流动人口卫生服务利用、医保受益水平及健康的影响,仍然无法测量医疗保险导致的健康不平等水平及其贡献大小。更重要的是相关研究对于医疗保险导致的流动人口健康不平等缺乏理论框架支撑,健康不平等内涵、相关影响因素的选择及其之间的逻辑关系尚不清晰,导致医疗保险影响流动人口健康不平等的机制尚不明确。因此,本研究在进一步厘清医疗保险视角下流动人口健康不平等内涵的基础上构建理论框架,通过全国性数据系统测量医疗保险导致的流动人口健康不平等水平并进行分解,以深入分析医疗保险对流动人口健康不平等的影响及其作用机制,为优化流动人口医疗保障制度、弥合健康差距提供证据。
2.2 健康不平等定义与理论框架健康不平等通常也被称为“健康差异”,主要分为纯粹的健康不平等和与社会经济地位相关的健康不平等。前者指某一时期内不同群体间的健康分布差距[13],不考虑社会经济等因素的影响;后者则按照教育、职业、收入、地域等维度对研究对象进行分层,得到特定社会经济条件下的健康分布差异[14]。同时,健康不平等的内涵也从健康结果逐渐拓展到广义上的健康资源、卫生服务可及性和利用水平等健康决定因素的分布差异。[15-16]
理论框架可以进一步厘清健康不平等决定因素及其相互关系,学界具有代表性的理论框架包括健康社会决定因素行动框架[17]、健康公平模型[18]和安德森卫生服务利用行为模型[19]等。健康社会决定因素行动框架指出健康结果不平等的深层原因是社会分层的基本结构和社会条件不同导致个人获得和利用健康资源机会的不平等;健康公平模型则重点关注社会公平因素,旨在解决不同社会群体之间的健康状况差异;安德森卫生服务利用行为模型从宏观和微观多层次分析个体卫生服务利用行为及其最终健康结果的决定因素。然而,以上模型主要关注健康结果或卫生服务利用的决定因素和差异状态,对于健康不平等测量及其因果关系关注不足。Dover等[20]基于以上经典模型,将健康社会决定因素和卫生服务利用影响因素融入健康公平因果测量框架,开发了适用于衡量广义健康不平等的测量框架,本研究在其基础上进一步精简优化(图 1)。该框架关注到社会分层过程和卫生政策等因素对健康不平等的影响,为健康不平等的测量和形成机制研究提供了理论指导。
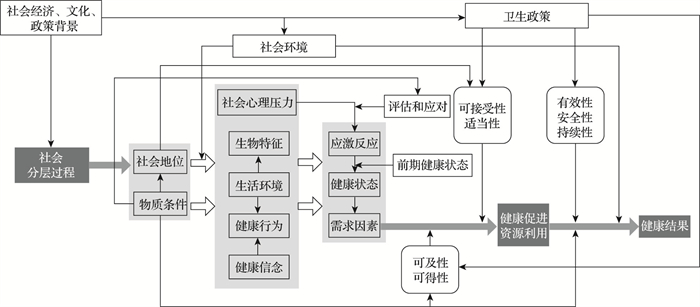
|
图 1 健康公平测量框架 |
本研究采用与社会经济地位相关的广义健康不平等的概念,将医疗保险视角下的健康不平等定义为不同参保特征分层下的群体之间医疗服务利用、医保服务利用和健康结果方面可避免的差异。并基于Dover的健康公平测量框架,选取宏观层面的社会分层过程和微观层面的个体生物特征、物质条件、健康需要以及健康促进资源利用等关键因素,构建了医疗保险视角下流动人口健康不平等测量框架(图 2)。具体而言,是否参保、参保类型和参保地点对健康促进资源利用和健康结果的影响存在差异,代表了参保特征在流动人口中的社会分层标准;微观层面各维度影响因素为性别、年龄、婚姻状况、收入、教育、职业、户籍、居住地区、是否患病等,以及流动方向和流动范围等流动人口特殊因素。
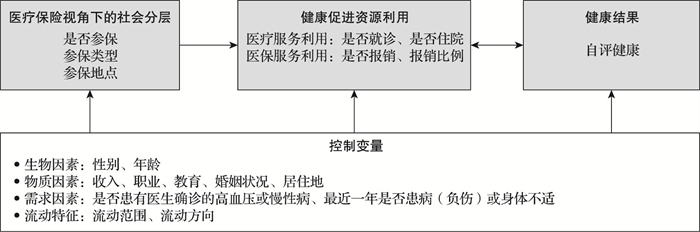
|
图 2 医疗保险视角下流动人口健康不平等测量框架 |
本文研究对象为以生活或工作为目的,跨区县流动1个月及以上,15周岁及以上的流动人口,数据来自2017、2018年中国流动人口动态监测调查(China Migrants Dynamic Survey, CMDS)。在剔除无法识别参保特征、重复参保或参加公费医疗的流动人口后,共筛选出有效样本275 688个,其中2017年157 584个,2018年118 104个。
3.2 变量定义 3.2.1 因变量本研究的目的是分析医疗保险导致的广义健康不平等,因此从医疗服务利用、医保服务利用和健康结果三个维度选取代表性指标作为因变量。
(1) 医疗服务利用
选择“是否就诊”和“是否住院”2个指标反映流动人口医疗服务利用。前者取自2017年问卷问题“最近一次患病(负伤)或身体不适时,您首先去哪里看的病/伤”,将“本地社区卫生站(中心/街道卫生院)”“本地个体诊所”“本地综合/专科医院”合并为“是”,赋值为1,“本地药店”“在老家治疗”“本地和老家以外的其他地方”“哪也没去,没治疗”合并为“否”,赋值为0。后者取自2018年问卷问题“最近一年,您本人是否住过院”,将“是”赋值为1,“否”赋值为0。
(2) 医保服务利用
选择“是否报销”和“报销比例”2个指标反映流动人口医疗保险利用情况。将“是”赋值为1,“否”赋值为0;“报销比例”通过流动人口最近一次住院的总费用和自付费用数据计算获得。
(3) 健康结果
选择“自评健康”反映流动人口健康结果。该变量来自2017、2018年问卷问题“您的健康状况如何?”,将“不健康,但生活能自理”和“生活不能自理”合并为“不健康”,赋值为1,“基本健康”赋值为2,“健康”赋值为3。
3.2.2 自变量本研究选择是否参保、参保类型、参保地点3个指标反映流动人口参保特征。是否参保中,将各项基本医疗保险项目均未参加赋值为0,参加任意一项赋值为1;参保类型中,将城乡居民基本医疗保险、新型农村合作医疗、城镇居民基本医疗保险合并为“城乡居民基本医疗保险”,赋值为0,“城镇职工医疗保险”赋值为1;参保地点中,将“本地(即居住地)参保”赋值为1,“户籍地”或“其他地方”参保赋值为0。同时,构造交互项(参保类型*参保地点),在本地参加城镇职工医疗保险流动人口赋值为1,未在本地参加城镇职工医疗保险流动人口赋值为0,在回归模型中含义为参保地点对城镇职工参保人群的影响相对于参保地点对城乡居民参保人群的影响的增量,反映参保类型对于参保地点影响的调节作用。
3.2.3 控制变量从生物特征、物质条件、需求因素和流动特征四个维度选取代表性指标作为控制变量。其中,生物特征纳入性别、年龄;物质条件纳入家庭人均月收入(省内五等分)、受教育程度、婚姻状态、职业状况、居住地;需求因素纳入是否患有医生确诊的高血压或慢性病、最近一年是否患病(负伤)或身体不适,当因变量为“是否就诊”和“是否住院”时同时纳入自评健康;流动特征纳入流动范围、流动方向。变量赋值详见表 1。
| 表 1 变量赋值与样本基本情况 |
同传统回归分析方法相比,集中指数(Concentration Index, CI)不仅能够测量流动人口的健康不平等水平,同时,能够量化各类因素对健康不平等的贡献度,揭示导致不平等的具体原因。在此基础上通过控制不可避免因素的影响,可计算出水平不平等集中指数(Horizontal Inequity Index, HI),反映可避免的健康不平等;CI的绝对值越大,代表健康不平等的程度越高。
3.3.1 集中指数本研究选取集中指数方法如公式(1)所示:
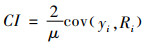
|
(1) |
其中,CI代表集中指数,yi表示医疗服务利用、医保服务利用、健康结果测量指标,μ为yi的均值,Ri表示第i个样本在社会经济等级分布中的排序。CI>0表示高收入人群在医疗、医保服务利用或健康状况方面水平更高;CI < 0表示低收入人群医疗、医保服务利用或健康状况方面水平更高;CI=0表示不存在健康不平等;CI的绝对值越大,代表健康不平等的程度越高。
3.3.2 集中指数分解首先,构建一个回归模型建立因变量y与影响因素x之间的关系,如(2)所示:
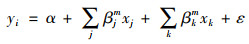
|
(2) |
其中,xj为不可避免的影响因素,如年龄、性别;xk为可避免的影响因素,如参保特征、物质条件、需求因素和流动特征等,βjm和βkm为各变量的系数,ε是残差项。因此,对于yi的集中指数被分解为:
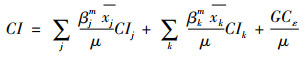
|
(3) |
其中,CIj、CIk分别为xj、xk的集中指数,xj、xk分别为xj、xk的均值,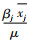
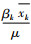
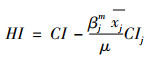
|
(4) |
其中,HI为水平不平等集中指数,反映在相同不可避免条件下群体中yi的分布差异。
4 实证结果 4.1 样本基本情况表 1显示,调查对象参保率为92.42%,主要参保类型为城乡居民(80.29%),参保地点集中在户籍地或其他地方(74.91%),在本地参加城镇职工的比例为16.81%。男性(51.33%)略多于女性(48.67%),多数年龄为15~44岁(76.67%),接受过初中或以上的教育(82.48%),已婚或同居(82.41%),就业中(82.05%)。居住地主要分布在东部地区(40.62%),东北地区最少(7.70%)。约1/3调查对象在过去一年有患病、负伤或身体不适(32.44%),且主要为跨省流动(50.60%)、“乡—城”流动(80.29%)、流入本地半年及以上(91.17%)。
4.2 流动人口医疗、医保服务利用及自评健康状况流动人口就诊率为50.43%,住院率为27.16%;69.26%的住院流动人口报销了住院费用,平均报销比例为48.60%;自评为健康的占83.83%(表 2)。
| 表 2 流动人口医疗、医保服务利用及自评健康情况 |
不同参保特征流动人口之间存在显著差异。参保流动人口就诊率和住院率高于未参保流动人口(P<0.001)。相较于参加城乡居民医保的流动人口,参加城镇职工医保的流动人口报销率、报销比例和自评健康水平更高,但就诊率更低(P<0.001)。相较于非本地参保的流动人口,本地参保流动人口住院率(P=0.041)、报销率、报销比例及自评健康水平均更高(P<0.001)。相较于未在本地参加城镇职工医保的流动人口,在本地参加城镇职工医保的流动人口报销率、报销比例和自评健康水平更高(P<0.001),但就诊率(P<0.001)和住院率(P=0.003)更低。
4.3 流动人口健康不平等现状医疗保险视角下各指标的集中指数均大于零,即高收入水平的流动人口医疗服务利用、医保服务利用和自评健康水平更高。其中,住院服务利用的不平等程度最高(CI=0.134),自评健康不平等程度最低(CI=0.024)。区分不同参保特征流动人口,参保流动人口医疗服务利用、医保服务利用和自评健康水平的不平等程度均低于未参保人群;相较于参加城乡居民医保的流动人口,参加城镇职工医保的流动人口医疗服务利用的不平等程度更高,但医保服务利用和自评健康的不平等程度更低;相较于非本地参保流动人口,本地参保流动人口自评健康的不平等程度更高,但医疗和医保服务利用的不平等程度更低。交互项方面,相较于未在本地参加城镇职工医保的流动人口,在本地参加城镇职工医保的流动人口门诊服务利用的不平等程度更高,但住院服务利用、医保服务利用和自评健康的不平等程度均更低(表 3)。
| 表 3 流动人口医疗、医保服务利用及自评健康集中指数 |
集中指数分解结果如表 4所示。模型一至模型三显示,参保特征对流动人口医保服务利用不平等的影响最大,对自评健康的影响较小。具体来说,参加医疗保险扩大了不同收入水平流动人口门诊和住院服务利用不平等,贡献率为0.14%和1.03%。参加城镇职工医保虽然能够降低不同收入水平流动人口门诊服务利用的不平等(贡献率为-1.12%),但也导致住院服务利用、报销率和报销比例的不平等程度显著增加,贡献率分别为4.57%、34.89%和45.42%。本地参保扩大了不同收入水平流动人口在医疗和医保服务利用方面的不平等水平,贡献率由高到低为报销比例(22.30%)、报销率(19.58%)、住院服务利用(4.31%)和门诊服务利用(0.65%)。
| 表 4 流动人口医疗、医保服务利用及自评健康集中指数分解 |
模型四中,交互项的值反映了参保类型对于参保地点影响的调节作用,即相较于参加城乡居民医保的流动人口,参加城镇职工医保的流动人口健康不平等受到参保地点影响更小,在本地参加城镇职工医保后,住院服务利用、报销率、报销比例和自评健康不平等程度均得到降低,贡献率分别为-10.49%、-11.19%、-9.71和-0.37%,而门诊服务利用的不平等程度略有增加,贡献率为0.68%。除此之外,模型一到模型四中各项水平不平等指数均为正值,剔除不可避免的因素后,流动人口内部仍存在和收入相关的健康不平等。
5 讨论本研究发现,高收入水平的流动人口在医疗和医保服务利用以及健康结果方面表现更好,医疗保险扩大了流动人口住院服务利用、医保服务利用和自评健康的差异,缩小了门诊服务利用方面的差异。同时,医疗保险对流动人口健康不平等的影响呈多层次特征,参加医疗保险促进了医疗服务利用,参保类型起到了主要作用,在流入地参加城镇职工医保能够降低流动人口的健康不平等程度。医疗保险制度的社会分层效应和健康社会效应差异是影响不同参保状况流动人口之间健康不平等的内在机制。
5.1 医疗保险的社会分层效应理论上,医疗保险制度的公平属性要求其作为一种逆社会分层的力量,修正社会经济地位导致的健康不平等问题。然而,现阶段我国基本医疗保险处于纵向分割和保障水平不平等状态,不同医保制度在覆盖对象、统筹层次、筹资模式、待遇水平及经办能力上差距显著,这直接产生了医疗保险视角下的社会分层现象。同时,医疗保险的层次化设计与社会人口结构的分层具有高度耦合性,其社会分层效应既包含医疗保险资源的差异,也反映了人群的职业、收入、教育、地区等相关资源的分布差异,两者协同效应导致了流动人口内部在健康促进资源的获取和健康水平上存在差异的进一步放大。
5.2 医疗保险的健康社会效应差异不同社会经济水平的流动人口在健康观念、就医行为、医保受益水平上存在显著差异,在医疗保险场域内形成了“马太效应”,最终导致流动人口健康促进资源利用和健康结果的不平等进一步扩大。第一,医疗保险对社会经济地位不同的流动人口的卫生服务利用促进作用存在差异。高收入流动人口能够通过卫生保健服务促进健康,实现高健康水平再生产,相反,低收入流动人口则主要通过医疗服务利用恢复健康,固化低健康水平。第二,医疗保险降低疾病经济负担的作用会因为参保类型或参保地点的资源优势得到强化,导致不同参保模式的流动人口医疗保险利用和保障水平存在差异。医疗保险碎片化和属地管理特征与人口“流动性”之间的矛盾,凸显了职工医保和本地参保的作用优势,异地参保的流动人口面临医疗和医保服务可及性难以兼顾的困境。
6 建议 6.1 多方协同持续提升流动人口参保率制度层面,进一步放开流动人口在居住地、就业地参保的户籍限制,鼓励有条件的地区探索适应就业形式多样化的参保缴费方式;建立全民参保数据库,依托基层网格化的组织优势,实现流动人口参保信息的精准记录和动态管理;强化对困难特殊人群的费用保障和连续参保人员的待遇激励,持续健全基本医疗保险长效机制参保。[21]组织层面,督促用人单位主动承担基本医疗保险缴费义务,确保为流动人口在内的所有员工提供稳定且充足的医疗保障;积极推动商业医疗保险与基本医疗保险的合作,缓解基本医疗保险制度“属地性”和流动人口“流动性”之间的矛盾。个体层面,推广健康教育,广泛开展参保动员,引导流动人口树立自身健康第一责任人意识,强化参保的内在动机;拓宽流动人口获取医保信息的渠道,打破资源获取与利用的信息壁垒,提高流动人口参保选择意愿和能力。
6.2 不断缩小职工医保与居民医保待遇差异一方面,政府相关部门通过采用倾斜性的“补需方”投入,推进缴费水平与经济发展和居民支付能力相适应,完善职工医保个人账户共济保障机制等方式,不断提升居民医保的筹资能力,缩小两者之间的筹资差距。另一方面,根据流动人口的健康需要持续优化居民医保报销范围、支付方式和待遇保障,同时加强欺诈骗保监管,逐步缩小两者之间的待遇差距。在此基础上,进一步推进基本医疗保险制度的整合,积极探索职工医保与居民医保的有效衔接机制,如通过门诊共济、家庭联保或调剂金等改革逐步实现医保基金之间的风险共济,并在当前“两保合一”的基础上逐步实现“三保合一”,最终消除参保类型导致的健康不平等。
6.3 进一步加强基本医保可携带性和经办能力,逐步完善医疗保险转移接续和异地就医直接结算政策围绕流动人口特点优化政策设计和经办服务。首先,不断提高医疗保险统筹层次,推进医保报销目录、诊疗项目的统一,从制度上有效缩小参保地和居住地“两地分离”的人口基数,从而解决一定空间范围内的流动人口因参保地点导致的健康不平等。其次,对于在流入地长期居住的流动人口,放宽户籍限制,做好医疗保险转移接续工作,尽可能就地参保;对于高流动频率的人群则主要通过异地就医直接结算来满足其医疗服务需求。通过充分发挥医疗保险转移接续和异地就医直接结算政策的协调互补作用,提高基本医疗保险的可转移性和可携带性,克服参保地与就医地不一致带来的报销困难,减小跨省流动人口“两地分离”导致的健康资源差异。具体而言,需要加强顶层设计,持续优化医疗保险转移接续和异地就医直接结算的操作指南和实施细则,提高相关法律规章的层级效力;建立转入地与转出地、参保地与就医地之间的协调合作机制,明确支出责任与事权划分,提升就医和报销过程的便捷性,切实保障流动人口健康权益。
作者声明本文无实际或潜在的利益冲突。
| [1] |
何雄浪, 史世姣. 人口流动对区域经济增长的影响: 基于中国地级市面板数据的实证分析[J]. 金融与经济, 2021(3): 63-70. |
| [2] |
和红, 曹桂, 沈慧, 等. 健康移民效应的实证研究: 青年流动人口健康状况的变化趋势及影响因素[J]. 中国卫生政策研究, 2018, 11(2): 1-9. |
| [3] |
王超群. 中国基本医疗保险的实际参保率及其分布特征: 基于多源数据的分析[J]. 社会保障评论, 2020, 4(1): 67-84. |
| [4] |
郑超, 王新军, 孙强. 城乡医保统筹政策、居民健康及其健康不平等研究[J]. 南开经济研究, 2021(4): 234-256. |
| [5] |
Chen S, Chen Y, Feng Z, et al. Barriers of Effective Health Insurance Coverage for Rural-to-urban Migrant Workers in China: A Systematic Review and Policy Gap Analysis[J]. BMC Public Health, 2020, 20(1): 408. DOI:10.1186/s12889-020-8448-8 |
| [6] |
Pan L, Wang C, Cao X, et al. Unmet Healthcare Needs and Their Determining Factors among Unwell Migrants: A Comparative Study in Shanghai[J]. International Journal of Environmental Research and Public Health, 2022, 19(9): 5499. DOI:10.3390/ijerph19095499 |
| [7] |
Han J, Meng Y. Institutional Differences and Geographical Disparity: The Impact of Medical Insurance on the Equity of Health Services Utilization by the Floating Elderly Population—Evidence from China[J]. International Journal for Equity in Health, 2019, 18(1): 91. DOI:10.1186/s12939-019-0998-y |
| [8] |
Cai X, Yang F, Bian Y. Gap Analysis on Hospitalized Health Service Utilization in Floating Population Covered by Different Medical Insurances: Case Study from Jiangsu Province, China[J]. International Journal for Equity in Health, 2019, 18(1): 84. DOI:10.1186/s12939-019-0992-4 |
| [9] |
Yao Q, Li H, Liu C. Use of Social Health Insurance for Hospital Care by Internal Migrants in China: Evidence from the 2018 China Migrants Dynamic Survey[J]. Frontiers in Public Health, 2022(10): 1008720. |
| [10] |
程令国, 张晔. "新农合": 经济绩效还是健康绩效?[J]. 经济研究, 2012, 47(1): 120-133. |
| [11] |
侯建明, 赵丹. 我国流动人口健康自评状况及其影响因素分析[J]. 人口学刊, 2020, 42(4): 93-102. |
| [12] |
武玉. 中国老年流动人口健康的城乡差异及影响因素研究[J]. 东北农业大学学报(社会科学版), 2022, 20(1): 56-65. |
| [13] |
Gakidou E E, Murray C J, Frenk J. Defining and Measuring Health Inequality: An Approach Based on the Distribution of Health Expectancy[J]. Bulletin of the World Health Organization, 2000, 78(1): 42-54. |
| [14] |
Braveman P, Gruskin P. Defining Equity in Health[J]. Journal of Epidemiology and Community Health, 2003, 57(4): 254-258. |
| [15] |
World Health Organization. Equality in Health Care: A WHO/SIDA Initiative[M]. Geneva: WHO, 1996.
|
| [16] |
美国国立卫生研究院. 减少并最终消除健康差异的战略研究计划和预算第一卷[EB/OL]. [2024-02-23]. https://www.nimhd.nih.gov/docs/2002_2006__vol1_031003ed_rev.pdf
|
| [17] |
世界卫生组织. 用一代人的时间弥合差距[R]. 日内瓦: 世界卫生组织, 2008.
|
| [18] |
Diderichsen F, Evans T, Whitehead M. The Social Basis of Disparities in Health[J]. Challenging Inequities in Health: From Ethics to Action, 2001(1): 12-23. |
| [19] |
李月娥, 卢珊. 医疗卫生领域安德森模型的发展、应用及启示[J]. 中国卫生政策研究, 2017, 10(11): 77-82. |
| [20] |
Dover D C, Belon A P. The Health Equity Measurement Framework: A Comprehensive Model to Measure Social Inequities in Health[J]. International Journal for Equity in Health, 2019, 18(1): 36. |
| [21] |
国务院办公厅. 国务院办公厅关于健全基本医疗保险参保长效机制的指导意见[EB/OL]. (2024-08-01)[2024-08-13]. https://www.gov.cn/zhengce/zhengceku/202408/content_6965742.htm
|
(编辑 刘博)





