2. 中国人民大学健康保障研究中心 北京 100872
2. Centre for Health Protection Research, Renmin University of China, Beijing 100872, China
近年来,老年群体共病问题成为健康管理领域的热点话题。罹患多重共病容易导致老年患者生理功能失衡,显著增加医疗资源消耗和经济负担。有研究显示,我国60岁及以上老年群体的共病流行率高达74.6%。[1]随着老龄化程度不断加深,老年慢性病患者基数仍在不断扩大,共病问题将给卫生服务系统、家庭照护和医疗保障等带来诸多挑战。
目前已有大量研究关注老年群体慢性病负担及其影响因素[2-3],但是对共病负担的研究偏少,且主要集中在讨论慢性病数量增加的后果[4-7]。慢性病的医疗负担会因卫生系统、区域、个人特征和疾病组合而有所差异,且其影响因素之间存在复杂关联[6],仅从疾病数量上关注共病的医疗负担存在局限,因为不同疾病的治疗模式和服务定价有差异,在不同的共病模式下影响医疗负担的因素也可能存在差异。本研究利用2020年中国健康与养老追踪调查(China Health and Retirement Longitudinal Study, CHARLS)数据探讨中国老年群体典型共病模式与医疗负担之间的关系,基于不同的共病模式分析影响老年慢性病患者医疗负担的因素。为完善现有慢性病管理体系,加快构建整合式医疗卫生服务体系提供参考。
1 资料与方法 1.1 资料来源本研究使用CHARLS 2020年采集的截面数据进行分析。该数据经专业培训人员通过面对面访问的方式收集,使用多阶段PPS随机抽样来保证人群代表性,具有质量高、代表性强的优点。本轮数据采集共包含19 395位受访者。本研究选取年龄在60岁及以上、患有慢性病的样本,剔除关键变量上存在缺失的样本后,最终纳入样本8 310例。将年龄限定在60岁及以上,是因为中国共病流行率在60岁有显著的增长拐点。[8]
1.2 研究方法研究根据问卷中慢性病信息生成了高血压、血脂异常、糖尿病或血糖升高、癌症等恶性肿瘤、慢性肺部疾病、肝脏疾病、心脏病、中风、肾脏疾病、胃部疾病或消化系统疾病、情感及精神问题、与记忆有关的疾病、帕金森症、关节炎或风湿病、哮喘15个二分类变量,通过赋值统计老年人患共病情况。
本研究采用健康生态学理论作为医疗负担影响因素分析框架。该理论强调健康受个人、环境、社会、政策等多层次因素影响[9],常用于慢性病和健康治理研究[10-11],近年来逐步扩展到对于疾病后果的研究中[12-13]。本研究将医疗负担影响因素分为人口特质、社会网络、社会经济地位和政策环境四个层次,前三者统属于微观的个体特征。人口特质包含年龄、性别2个变量[14-15];社会网络包含配偶情况、社交活动2个变量[16-18];社会经济地位包含个人收入、受教育年限2个变量[10, 19];政策环境层面包含养老保险、医疗保险、卫生技术人员、户籍和地理区域5个变量[20-22]。卫生技术人员变量由2020年卫生健康统计年鉴中的城乡每千人口医疗卫生技术人员数依照省份地区变量与CHARLS数据匹配得到;地理区域变量根据问卷PSU地区编码按照西部地区、中部地区与东部地区生成三分类变量。此前研究将个人行为因素,如体力活动、睡眠、吸烟和饮酒情况也纳入到健康生态学模型中。[12, 23]个人行为与医疗负担间的关联存在争议,但又与健康结果密切相关,因而在本研究中作为控制因素。
本研究探讨的医疗负担结合了医疗服务利用与经济支出[4, 24],包括三个变量,即近一月是否门诊就医、近一年是否住院、家户人均医疗支出[25-26]。门诊和住院服务利用为二分类变量;家户人均医疗支出由家庭年度医疗支出除以家户总人数后取对数,为连续型数值变量。
1.3 统计分析本研究采用Stata 18.0和Mplus 8.3统计软件进行分析。在分析前对数据中的异常值进行了处理。分析时首先对中国老年慢性病患者基本情况、患慢性病和医疗负担情况进行统计描述,随后使用潜在类别分析(Latent Class Analysis, LCA)识别样本老年人的典型共病模式,统计共病模式与慢性病种数的交叉情况。最后,在典型共病模式基础上,对门诊与住院概率模型进行二元Logit回归分析,对医疗支出模型进行线性回归分析,探讨不同共病模式中老年慢性病医疗负担的影响因素。开展回归分析时检查排除了模型多重共线性问题。
2 研究结果 2.1 老年慢性病患者的基本情况本研究共纳入分析样本8 310个。样本中老年人平均年龄为67.95岁,性别比例基本持平,平均受教育年限为4.98年,近80%的样本有配偶,收入从低到高按四分位划分,组内老年人占比分别为31.30%、18.70%、25.11%和24.89%。社会养老保险和社会医疗保险参保率分别达87.24%和95.28%,所在地区平均每千人口有7.53位卫生技术人员。样本非农业户籍老人占比27.86%;东、中、西部地区老年人约各占1/3。近期利用过门诊和住院卫生服务的老年人分别占总样本的21.47%和22.74%,家户人均医疗支出的对数值为5.74。
样本中老年人的共病率高达69.60%,平均患慢性病2.81种,接近一半的样本(49.20%)同时患有3种及以上慢性病,最高者同时患12种慢性病。在CHARLS纳入调查的15种慢性病中,老年人最常见的5种分别是高血压(48.95%)、关节炎或风湿病(46.08%)、胃部或消化系统疾病(34.50%)、血脂异常(31.40%)和心脏病(28.26%)。
| 表 1 样本老年慢性病患者的基本情况 |
使用潜在类别分析方法、基于多个分类模型的拟合指数最终确定五分类模型具有典型性,其熵值为0.638。表 2中根据各题项的条件概率对类别进行了命名,分别为高发共病组(6.58%)、呼吸系统疾病组(5.17%)、心血管代谢疾病组(27.38%)、胃病关节炎疾病组(17.10%)和低共病率组(43.77%),各组内老年人平均患慢性病数量分别为7.61、4.47、3.77、3.44和1.07种。低共病率组包括仅患单种慢性病以及部分非特异性共病老年人。
| 表 2 基于潜在类别分析的共病模式 |
表 3报告了典型共病模式与各项医疗负担的回归分析结果。共病模式与医疗负担各指标之间存在显著关联(P < 0.001)。组间比较可见,高发共病组老人的门诊、住院和卫生支出负担最严重,该组老人月内门诊与年内住院几率分别是低共病率组老人的4.66和5.85倍,家户人均医疗支出则是其6.44倍①。除高发共病组,其他三组老人的门诊和住院几率也都显著高于低共病率组。支出方面,心血管代谢疾病组老人的家户人均医疗支出是低共病率组的2.77倍,呼吸系统疾病组、胃病关节炎疾病组老人的支出则相对较低。
① 基于exp(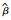
| 表 3 典型共病模式与医疗负担的回归分析 |
表 4汇报了不同共病模式下老年群体门诊服务利用的影响因素。其中,呼吸系统疾病组与胃病关节炎疾病组的基准Logit回归模型未通过卡方检验。低共病率组虽然整体模型通过检验,但是表中所列社会经济因素均与老年人门诊没有显著关联。
| 表 4 不同共病模式下门诊服务利用影响因素分析结果 |
在高发共病组中,最高收入老年群体的门诊发生几率是最低收入群体的3.41倍;有职工养老保险的老年人门诊几率低;有医疗保险的老年人较未参保老年人的门诊服务发生率更高,其中城镇职工医保、公费医疗老年人门诊几率分别是无医保群体的6.78和5.68倍;非农户籍老人的门诊发生率较农业户籍老人低;东部、中部老人门诊发生率较西部低。在心血管代谢疾病组中,每多参与1种社交活动,患这类共病的老年人门诊几率显著提升20%;卫生技术人员数量增加会显著降低这类共病老年人的门诊几率。
2.4 不同共病模式下老年群体住院影响因素分析表 5汇报了不同共病模式下老年群体住院服务利用的影响因素。其中,高发共病组的基准Logit回归模型未通过卡方检验。低共病率组、呼吸系统疾病组、胃病关节炎疾病组老年人住院几率都与年龄和地理区域显著相关。年龄每增加1岁,这几组老人的住院几率分别增加2.2%、4.5%和3.6%;相较于西部地区,东部地区老年人住院几率都明显更低;中部地区低共病率组老人的住院几率也比西部地区低。在呼吸系统疾病组中,老年男性的住院几率是女性的2.09倍。卫生技术人员与胃病关节炎疾病组老年人住院几率呈显著负相关。
| 表 5 不同共病模式下住院服务利用影响因素分析结果 |
心血管代谢疾病组老人的住院影响因素与其他组有较大差异,主要与收入和医疗保险显著相关。该组中,相较于最低收入群体,收入中上和最高的老年人的住院几率分别降低43%和50.1%。有公费医疗、参加职工医保、城乡居民医保、新农合的老人,过去一年住院的几率分别是没有医疗保险者的3.35、2.43、2.27和1.9倍。
2.5 不同共病模式下老年群体医疗支出影响因素分析表 6汇报了不同共病模式下老年群体医疗支出的影响因素。其中,呼吸系统疾病组的线性回归模型未通过F检验。在低共病率组和胃病关节炎疾病组里,老年人年龄每增加1岁,其医疗支出分别增加3.3%和4.0%;在低共病率组和心血管代谢疾病组里,相较于没有配偶的老年人,有配偶的老年人医疗支出明显更高。受教育年限与低共病率组、高发多重共病组和心血管代谢疾病组老年人的医疗开支都呈正相关。
| 表 6 不同共病模式下医疗支出影响因素分析结果 |
参加医疗保险和老年人医疗支出也显著相关。在低共病率组中,有职工医保、新农合、公费医疗待遇的老年人比未参保者的医疗支出分别增加了74.3%、60.3%和101.3%;在心血管代谢疾病组中,参加了职工医保、居民医保和新农合的老年人医疗支出分别增加89.6%、84.0%和63.4%。相较于西部地区,中部和东部地区低共病组老年人的医疗支出更低;中部地区胃病关节炎疾病组老年人的医疗支出也比西部地区更低。
3 讨论 3.1 共病显著增加老年群体的医疗负担本研究中,老年慢性病患者平均患慢性病2.81种,共病率高达69.60%,略低于此前研究。[1]使用潜在类别分析方法,本研究将患有慢性病的60岁及以上老年人按共病模式分为高发共病组、呼吸系统疾病组、心血管代谢疾病组、胃病关节炎疾病组、低共病率组五类,类别划分与另一项研究一致。[27]本研究中,共病与疾病负担显著相关,这与其他基于疾病数量得出的结论类似。[4, 28]与低共病率组相比,其他四类典型共病模式都显著增加了老年人的门诊、住院几率及医疗支出。其中,高发共病组内老年人平均患共病7.61种,各项医疗负担最重,这集中体现了慢性病数量累积对老年人晚年医疗资源利用、家庭经济支出的负面影响。
与单纯强调疾病数量的研究不同,本研究进一步发现,即使患慢性病数量类似,处在不同共病模式下的老年人医疗负担也有明显差异。呼吸系统疾病组在门诊和住院服务发生率上明显高于心血管代谢疾病组和胃病关节炎疾病组,费用上则是心血管代谢疾病组老年人的整体医疗支出更高,这可能与不同疾病的治疗方式和服务定价有关。
3.2 老年个体特征与医疗负担的关系因共病模式而异总体上,老年慢性病患者的人口特质、社会网络、社会经济地位三类微观变量对于其医疗负担都有解释力,但各变量的解释力在不同的共病模式下有差异。人口特质层面,年龄每增长一岁,胃病关节炎疾病组老人的住院几率增加3.6%,医疗支出增加4.1%。然而,年龄与心血管代谢疾病组老人医疗负担的相关性不显著。这可能与不同疾病的患病特点、诊疗手段和服务定价有关。医疗负担的性别差异只在呼吸系统疾病组中显现,男性老人的住院几率是女性的2.09倍。此前研究也发现,呼吸系统疾病对男性造成的健康损失高于女性。[29]
在社会网络层面,低共病率组和心血管代谢疾病组里有配偶的老年人医疗支出明显更高。这可能是因为研究使用的是家户平均医疗支出,家里有两个老年人意味着医疗服务利用更多、支出更高。然而,配偶情况在其他共病模式下对医疗负担均无解释力,应归因于数据还是疾病特征有待进一步验证。在心血管代谢疾病组中,每多参与1种社交活动,老年人门诊发生几率显著提升20%。社交活动可能造成老年慢性病患者较大的情绪波动,易发生心血管不良事件,使得门诊发生率增加。同时,社交活动也会增强老年群体的信息渠道和情感支持,促进其就诊。[30]对于胃病关节炎疾病等病组,社交活动对医疗负担的解释力并不显著,这可能与疾病的病理特征有关,即某些疾病更容易导致老年人日常行为能力受限。
社会经济地位方面,收入在高发共病组老人门诊服务利用以及心血管代谢疾病组老人住院服务利用方面具有解释力。在高发共病组中,最高收入老年群体的门诊发生几率是最低收入群体的3.41倍。经济能力好的老年人通常获取信息的渠道更多、健康意识更强,因而更注重定期就医、做好慢性病管理,其付费能力也更强。[19, 31]住院方面则呈现了相反结论,在心血管代谢疾病组里,相较于最低收入群体,收入中上和最高的老年人过去一年住院的几率分别降低43%和50.1%。低收入老人通常健康管理意识较差,对门诊服务的利用率也较低,容易因延误治疗而导致“重症入院”的情况,从而拉高住院率。
3.3 政策环境要素与医疗负担的关系因共病模式而异本研究中,医疗保险、户籍、卫生技术人员和地理区域四个政策环境要素与老年慢性病患者的医疗负担相关,其显著性在不同的共病模式下有差异。在高发共病组中,有城镇职工医保、公费医疗、城乡居民医保、新农合的老年人,其门诊几率分别是未参保者的6.78、5.68、4.06和2.77倍。在心血管代谢疾病组中,有公费医疗、职工医保、城乡居民医保、新农合的老年人,其住院几率分别是未参保者的3.35、2.43、2.27和1.9倍。整体上,医疗保险会释放老年人的医疗需求,推高其医疗服务利用率,这与此前研究结果一致[31],体现出了医保在推动慢性病患者“应治尽治”、健康管理上的积极功能。同时,研究中也能看到不同参保类型间的差异,筹资和待遇高的险种里,老年慢性病患者门诊和住院发生率更大。
此前研究表明老年慢性病患者门诊服务利用存在显著的城乡差异,农村地区的医疗资源相对有限,因而农业户籍老人的门诊率更低。[31-32]本研究进一步区分共病类型,在高发共病组中验证了这一结论。然而,户籍与老年慢性病患者住院服务发生率无显著关联。相较于门诊,住院服务通常意味着疾病症状更严重,医疗服务利用的黏性更强。
已有研究发现中老年慢性病患病情况与卫生技术人员、基层医疗机构、卫生财政支出等卫生资源区域公平性指标相关。[21]本研究中,区域卫生技术人员数量与心血管代谢疾病组老人的门诊率呈负相关,也与胃病关节炎组老人的住院率呈负相关。不同病种的病理和健康管理需求不同,可能导致了卫生技术人员数量对这些病种的影响呈现差异。相比于西部地区,中部和东部地区老年慢性病患者的门诊、住院发生率及医疗支出负担也更低,在多数共病组合下都如此。社会经济越发达、卫生人力资源越丰富的地区,越可能在慢性病预防和健康教育方面投入更高,越可能更及时开展疾病筛查、干预、治疗和管理,防止慢性病恶化以及降低共病发生率。
4 政策建议 4.1 卫生系统应适时探索开展共病管理老年群体身体机能弱,共病率高。当前碎片化的单病种管理模式与其患病特征不符,可能影响慢性病管理的效率。对具有关联的疾病实施单病种管理容易导致过多给药,难以避免药物相互影响带来的副作用,同时还会增加医疗资源消耗和患者经济负担。目前,共病管理已逐渐成为国际卫生发展趋势,英国、澳大利亚等多国已发布共病管理指南,强调在医疗机构和社区层面从患者整体需求出发协调各方行动。[33]相关研究也表明,针对重点人群实施全周期共病管理在提高医疗效率、降低成本方面具有明显优势。[34]我国近年来发布的《“健康中国2030”规划纲要》《中国防治慢性病中长期规划(2017—2025年)》等文件都强调实施慢性病综合防控,提高健康管理效率,因而未来开展共病管理势在必行。
2020年我国启动了“三高”共管项目,旨在以高血压、高血糖、高脂血症为抓手探索慢性病防控新模式,在实践上迈出了由单病种管理转向共病管理的重要一步。随着老龄化的加剧,老年群体共病问题将日渐凸显,其共病数量多、种类多、负担重,未来有必要将“三高”共管进一步拓展到其他常见老年慢性病共病组合上,比如胃病关节炎组、呼吸系统疾病组等。
4.2 根据典型共病模式设计分类管理方案推进老年群体多病共管需要整合不同科室的医疗资源,并协调多方医疗服务,这无疑会增加协调成本和复杂性。因此,基于群体所表现出的典型共病模式来优先探索分类管理显得尤为重要。本研究利用全国代表性数据,将60岁及以上老年慢性病患者按其共病特征划分为五类,能够清晰反映各类共病模式的特征,帮助设计有针对性的医疗服务和管理策略。
对于高发共病组的老人,其慢性病数量多,疾病之间相互作用明显,治疗复杂且医疗负担重。卫生政策应重点针对该群体强化社区健康管理和家庭医生签约服务,落实健康监测、用药指导、饮食建议等服务,及时跟踪病情变化,减少新增并发症带来的高强度住院需求。对于呼吸系统疾病组,虽然其卫生支出相对较低,但是门诊和住院发生率高,而且病情波动易引发急性事件,未来可考虑在社区开展呼吸系统康复训练,帮助患者管理慢性呼吸系统疾病,降低住院率。对于胃病关节炎疾病组老人,其病理特征带来日常活动受限较严重,应针对性地提供疼痛管理、运动和营养指导等。总之,基层慢性病管理资源配置应参考共病模式,提供综合、协调的医疗和康复服务,“以患者为中心”有效管理多重慢性病。
4.3 持续推进健康保障体系的公平性从区域看,西部地区老年慢性病患者的门诊和住院率更高,医疗支出负担更重,这种情况在多数共病模式下均有体现。除了基于共病模式进行精细化管理外,还应从宏观层面提升健康保障体系的公平性和资源分配的均衡性。未来应引导卫生资源向西部欠发达地区倾斜,根据老年慢性病患者常见、负担重的共病组合来合理配置基层医疗资源,增强医疗卫生服务的可及性和连续性,降低老年群体共病发生率及医疗负担。
医保政策历来是影响患者医疗负担的重要因素,本研究发现有医疗保险会明显释放高发共病组、心血管代谢疾病组老人医疗服务需求,这可能是由于这两组人群的疾病治疗成本较高。未来医保政策应考虑不同共病模式的医疗负担差异,对负担明显过重的疾病组提高报销比例或者设立专项慢病医保,确保患者能够负担必要的医疗服务。同时,本研究还发现不同参保类型之间也存在医疗负担差异,未来医疗保障还应重视制度间的公平性,加强对居民医保的筹资管理和补贴,及时关注因收入较低而漏保、脱保的老人,通过补贴参保等方式增强其医疗服务的经济可及性,降低因延误治疗而导致“重症入院”的情况。
5 本研究的局限本研究存在一定的不足。首先,本研究使用的是截面数据,在因果推断上具有局限性,未来可考虑结合多期追踪调查数据考察社会经济因素变动、老年人共病进程和医疗负担之间的动态关系。其次,受限于问卷题项,本文考察的健康生态学变量不尽全面,对医疗负担的维度挖掘也不充分,未来可考虑自设问卷或利用其他数据资源做补充。最后,问卷中的慢性病患病信息由受访者本人提供,信息可能不全面,造成共病模式识别偏差。未来可考虑利用大数据技术对开放权限的患者诊疗数据进行分析,对本研究的结论加以补充和验证。
作者声明本文无实际或潜在的利益冲突。
| [1] |
Geng Y, Jie W, He Y, et al. Prevalence and Patterns of Multimorbidity Among Adults Aged 18 Years and Older: China, 2018[J]. China CDC weekly, 2023, 5(2): 35-39. DOI:10.46234/ccdcw2023.007 |
| [2] |
王佳丽, 朱红霞, 赵丹, 等. 老年慢性病共病患者治疗负担及其影响因素的护理进展[J]. 护理与康复, 2024, 23(1): 87-89. DOI:10.3969/j.issn.1671-9875.2024.01.020 |
| [3] |
赵莹, 王晨, 孙玉倩, 等. 住院老年慢性病病人治疗负担现状及其影响因素研究[J]. 现代预防医学, 2022, 49(6): 1078-1081, 1117. |
| [4] |
范潇茹, 陈莎, 施予宁, 等. 我国中老年人慢性病共病现状及其对卫生服务利用和医疗费用的影响研究[J]. 中国全科医学, 2022, 25(19): 2371-2378. DOI:10.12114/j.issn.1007-9572.2022.0220 |
| [5] |
Brilleman S L, Purdy S, Salisbury C, et al. Implications of comorbidity for primary care costs in the UK: a retrospective observational study[J]. British Journal of General Practice, 2013, 63(609): e274-e282. DOI:10.3399/bjgp13X665242 |
| [6] |
McPhail S M. Multimorbidity in chronic disease: impact on health care resources and costs[J]. Risk management and healthcare policy, 2016(9): 143-156. |
| [7] |
豆丽园, 黄娟, 叶森, 等. 社区老年慢性病共存患者治疗负担现状及影响因素研究[J]. 中国全科医学, 2021, 24(13): 1671-1675. |
| [8] |
刘帅帅, 张露文, 陆翘楚, 等. 中国中老年人多重慢性病现状调查与健康损失因素探究: 基于CHARLS 2018数据[J]. 实用医学杂志, 2021, 37(4): 518-524. DOI:10.3969/j.issn.1006-5725.2021.04.020 |
| [9] |
潘秋予, 李印龙, 麦陈耀, 等. 健康生态学研究进展[J]. 济宁医学院学报, 2022, 45(4): 229-233. DOI:10.3969/j.issn.1000-9760.2022.04.001 |
| [10] |
齐元涛, 柳言, 杜金, 等. 基于健康生态学模型的我国老年人慢性病共病影响因素研究[J]. 中国全科医学, 2023, 26(1): 50-57. DOI:10.12114/j.issn.1007-9572.2022.0458 |
| [11] |
李林瑾, 肖丽勤, 张丹. 基于健康生态学模型的广东省老年共病患者患慢性病数量影响因素研究[J]. 中国全科医学, 2024, 27(2): 208-216. DOI:10.12114/j.issn.1007-9572.2023.0396 |
| [12] |
毛瑛, 朱斌, 井朋朋, 等. 个人特质、社会环境与医疗服务利用: 基于健康生态学的实证研究[J]. 西北大学学报(哲学社会科学版), 2016, 46(2): 146-158. |
| [13] |
Kaneko M, Shimizu S, Kuroki M, et al. Ecology of medical care for 90, individuals: An exhaustive cross-sectional survey in an ageing city[J]. Geriatrics & Gerontology International, 2022, 22(6): 483-489. |
| [14] |
Fabbri E, Zoli M, Gonzalez-Freire M, et al. Aging and multimorbidity: new tasks, priorities, and frontiers for integrated gerontological and clinical research[J]. Journal of the American Medical Directors Association, 2015, 16(8): 640-647. DOI:10.1016/j.jamda.2015.03.013 |
| [15] |
Kalgotra P, Sharda R, Croff J M. Examining health disparities by gender: A multimorbidity network analysis of electronic medical record[J]. International journal of medical informatics, 2017, 108: 22-28. DOI:10.1016/j.ijmedinf.2017.09.014 |
| [16] |
管军, 张亮, 綦斐, 等. 基于社会资本理论的农村慢性病综合管理模式分析[J]. 中国卫生经济, 2010, 29(3): 65-67. DOI:10.3969/j.issn.1003-0743.2010.03.022 |
| [17] |
王培刚, 陈心广. 社会资本、社会融合与健康获得: 以城市流动人口为例[J]. 华中科技大学学报(社会科学版), 2015, 29(3): 81-88. DOI:10.3969/j.issn.1671-7023.2015.03.011 |
| [18] |
周广肃, 樊纲, 申广军. 收入差距、社会资本与健康水平: 基于中国家庭追踪调查(CFPS)的实证分析[J]. 管理世界, 2014(7): 12-21, 51, 187. |
| [19] |
Ni Y, Zhou Y, Kivimäki M, et al. Socioeconomic inequalities in physical, psychological, and cognitive multimorbidity in middle-aged and older adults in 33 countries: a cross-sectional study[J]. The Lancet Healthy Longevity, 2023, 4(11): e618-e628. DOI:10.1016/S2666-7568(23)00195-2 |
| [20] |
潘杰, 雷晓燕, 刘国恩. 医疗保险促进健康吗?: 基于中国城镇居民基本医疗保险的实证分析[J]. 经济研究, 2013, 48(4): 130-142, 156. |
| [21] |
刘影, 姜俊丞, 景汇泉. 我国中老年人群慢性病患病率及患病种类区域差异与医疗卫生资源的相关性研究[J]. 中国全科医学, 2024, 27(12): 1452-1459. DOI:10.12114/j.issn.1007-9572.2023.0365 |
| [22] |
李华, 俞卫. 政府卫生支出对中国农村居民健康的影响[J]. 中国社会科学, 2013(10): 41-60, 205. |
| [23] |
姚芳虹, 邹昀瑾, 张锐, 等. 健康生态学理论情境下老年群体健康治理的逻辑研究: 来自CFPS数据的经验证据[J]. 中国卫生事业管理, 2021, 38(11): 820-825, 834. |
| [24] |
Tang H, Li M, Liu L Z, et al. Changing inequity in health service utilization and financial burden among patients with hypertension in China: evidence from China Health and Retirement Longitudinal Study(CHARLS), 2011—2018[J]. International Journal for Equity in Health, 2023, 22(1): 246. DOI:10.1186/s12939-023-02062-7 |
| [25] |
金琇泽, 路云. 中国老年人共病状况及其对医疗卫生支出的影响研究[J]. 中国全科医学, 2019, 22(34): 4166-4172. DOI:10.12114/j.issn.1007-9572.2019.00.616 |
| [26] |
Li J, Shi L, Liang H, et al. Health care utilization and affordability among older people following China's 2009 health reform: vidence from CHARLS pilot study[J]. International Journal for Equity in Health, 2019, 18(1): 1-9. DOI:10.1186/s12939-018-0897-7 |
| [27] |
Zhang Q, Han X, Zhao X Y, et al. Multimorbidity patterns and associated factors in older Chinese: Results from the China health and retirement longitudinal study[J]. BMC geriatrics, 2022, 22(1): 470. DOI:10.1186/s12877-022-03154-9 |
| [28] |
Zhao Y, Atun R, Anindya K, et al. Medical costs and out-of-pocket expenditures associated with multimorbidity in China: quantile regression analysis[J]. BMJ global health, 2021, 6(2): e004042. |
| [29] |
Patwardhan V, Gil G F, Arrieta A, et al. Differences across the lifespan between females and males in the top 20 causes of disease burden globally: a systematic analysis of the Global Burden of Disease Study 2021[J]. The Lancet Public Health, 2024, 9(5): e282-e294. |
| [30] |
Chi Z, Han H. Urban-rural differences: the impact of social support on the use of multiple healthcare services for older people[J]. Frontiers in public health, 2022(10): 851616. |
| [31] |
喻月慧, 贺敬芯, 许博. 我国老年慢性病患者门诊服务利用情况、影响因素及城乡差异分析[J]. 医学与社会, 2024, 37(4): 23-29. |
| [32] |
邓仁丹, 万洋, 王桂花, 等. 中国不同地区中老年人门诊服务利用及影响因素研究[J]. 现代预防医学, 2022, 49(17): 3164-3169. |
| [33] |
Hakobyan S, Vazirian S, Lee-Cheong S, et al. Concurrent disorder management guidelines. Systematic review[J]. Journal of Clinical Medicine, 2020, 9(8): 2406. |
| [34] |
Atlantis E, Fahey P, Foster J. Collaborative care for comorbid depression and diabetes: a systematic review and meta-analysis[J]. BMJ open, 2014, 4(4): e004706. |
(编辑 刘博)




