2. 北京大学公共卫生学院 北京 100191;
3. 清华大学未央书院 北京 100084;
4. 首都经济贸易大学统计学院 北京 100070;
5. 北京肿瘤医院 北京 100089
2. School of Public Health, Peking University, Beijing 100191, China;
3. Weiyang College, Tsinghua University, Beijing 100084, China;
4. School of Statistics, Capital University of Economics and Business, Beijing 100070, China;
5. Beijing Cancer Hospital, Beijing 100089, China
作为国际公认的较为科学的医疗保险支付方式,按疾病诊断相关分组(Diagnosis Related Groups, DRG)付费是根据疾病类型、治疗方法、严重程度以及对医疗资源的消耗程度等因素,将住院患者分成若干诊断组,并制定各诊断组支付标准后预付医疗费用。2019年,国家医保局、财政部、国家卫生健康委、国家中医药局联合印发《关于按疾病诊断相关分组付费国家试点城市名单的通知》(医保发〔2019〕34号),按照“顶层设计、模拟测试、实际付费”三步走的思路,启动全国范围内的DRG付费改革工作。作为试点城市之一,北京市在前期模拟运行基础上,于2022年开启全市范围的住院DRG付费改革。改革涵盖66家医疗机构的城镇职工基本医疗保险人群,要求将该参保人群单次住院治疗的全部费用均纳入DRG付费范围。
DRG付费核心理念是筹资方对同类疾病或同类治疗制定资源消耗的平均标准,医疗服务提供方在平均标准下进行资源调控。[1]与按项目付费模式由供方完全决定治疗强度和数量而筹资方只能在事后清算相比,DRG付费模式在医疗服务发生前就确定了资源消耗水平,一定程度控制了供方通过增加服务数量提高收益,改变了医疗服务模式和管理思路。在DRG付费政策引导下,医疗服务提供方增加收益的方式由既往的增加产出变为成本控制以获得成本和支付标准之间的差额收益,因此能够激励医院提高医疗服务效率和加强成本管控。[2-4]
但同时,同类疾病或治疗方式的DRG支付标准根据一次住院花费测算得到,同一病例即使是同一诊断,只要是多次住院,就会按照该疾病支付标准多次结算,而且发生在门诊的费用并不计入支付标准内。这就会出现供方为了增加支付标准均值和实际住院费用的差值即收益,将一次住院拆分为多次,或者将住院期间所需的检查或治疗转移到门诊等其他诊疗单元。[5-7]相关研究认为,将住院服务转移到门诊有利于降低医疗总成本,控制成本的核心在于通过使用新技术、增加日间诊疗等模式,来减少需求。[8-10]实施DRG付费后,医疗服务转移仅是成本在诊疗单元间的转移。美国、韩国、瑞士等国家实施DRG付费后,能够观察到住院医疗服务会转移到门诊,但人均医疗费用并没有降低,也就是住院医疗服务转移到门诊后,减少的住院成本转移到了门诊。[11-13]
在国家医保局启动试点城市DRG付费之前,已有部分城市作了DRG支付方式改革的先期探索,并有较多评估此项政策效应的研究,包括费用控制情况[14-15]、医疗服务能力变化[16]、服务效率和医疗质量变化[17],以及对分级诊疗制度的推动效果[18]等。在医疗服务效率和质量评价方面,侧重于评价是否存在非计划再住院、住院床位周转效率以及死亡风险变化[14, 19-21],但暂未有研究从成本转移角度分析实施DRG付费后,费用和住院时长变化以及是否存在将住院服务转移到门诊的行为。基于此,本研究利用门诊电子病历和住院病案首页,探索实施DRG付费后是否发生将医疗服务从住院转移到门诊的情况,并进一步探索改革是否达到控本增效的作用,为DRG付费工作的持续推进提供来自试点城市实证证据的决策支持。
1 资料与方法 1.1 研究设计本研究为回顾性病例对照研究,立论假设是门诊医疗服务需求增加而住院服务需求变化不明显。在实证分析前,分别分析了2016—2023年实施DRG付费医院的每一医院门诊人次数和住院人次数的年度复合增长率,以2016年为基期,2023年每一医院门诊人次数复合增长率增速快于之前年份,而住院人次数复合增长率虽高于2021年和2022年,但明显低于2019年。由此初步判断,实施DRG付费可能出现住院服务向门诊转移的情况。
北京市正式实施DRG付费时间为2022年3月15日,考虑政策实施后患者出院结算存在滞后性。因此,以2022年4月为节点将数据分为改革前(2021年4—10月)和改革后(2022年4—10月)。选择DRG付费对象(北京市城镇职工医疗保险)作为付费组,未纳入DRG付费的病例(北京市城乡居民基本医疗保险、异地城镇职工、城乡居民、自费和公费患者)作为对照组。
1.2 测量变量医院对患者单次住院服务成本的控制通常体现在压缩每次住院的时长,并对应单次住院治疗费用的减少,而控制的住院需要则是安排到门诊,比如将住院时排期的检查、检验等安排在住院前的门诊,体现在门诊即是在住院前后较近时间段里门诊就诊次数的增加。基于此,本研究同时关注住院和门诊需求变化,通过分析平均住院日、次均住院费用来探索DRG付费后供方住院诊疗策略的改变。采用入院前30天内再门诊率(hospital revisits rates)和出院后30天内再门诊率反映门诊服务行为的变化。入院前30天内再门诊是指病人在等待住院30天内,因同一疾病到同一医院门诊就诊一次以上。出院后30天内再门诊是指病人在出院后因同一疾病到同一医院门诊就诊。
对于入院前后门诊率的观察时间段分为两个,一是相同诊断下患者入院前30天内在门诊就诊一次以上。由于门诊电子病历和住院病案首页为采集来源不同的两个数据库,而同一患者在观察时间内存在多次门诊或多次住院情况,需建立唯一识别标识将同一患者门诊电子病历和住院病案首页进行匹配。本研究整合门诊电子病历和住院病案首页的逻辑如下:首先,基于住院病案患者身份识别信息,结合机构信息和疾病诊断编码,作为该病例的唯一识别标识,匹配门诊电子病历。由于常规诊疗过程是先门诊再入院,且从门诊就诊到安排住院需要等待一定时间。对三级医院入院等候时间分析可知,从门诊开具住院单到安排住院等待天数区间为1~150天。为最大化匹配门诊和住院分析数据,在住院首页入院时间为2022年4月基础上,将门诊电子病历分析时间范围向前追溯半年,即分析病例的门诊就诊时间从2021年10月起;二是相同诊断下患者出院后30天内到门诊一次以上。
1.3 资料来源和纳入排除标准本研究数据来源于北京市卫生健康大数据与政策研究中心法定采集的北京地区门诊电子病历和住院病案首页数据。门诊电子病历数据采集了全市30家医疗机构的门诊就诊记录,包括就诊时间、就诊类型、门诊诊断、费用等,其中有17家医院是北京市第一批DRG付费改革医院。住院病案首页信息收集了全市969家医疗机构的住院患者记录数据,包括个人信息、住院时间、住院费用、住院诊断、实施的手术或操作治疗、医疗付费类型等。
本研究采用的数据范围为实施DRG付费医疗机构的门诊电子病历和住院病案首页。纳入和排除标准如下:
纳入标准:(1)填报门诊电子病历的医院;(2)注册地在北京且于2022年3月15日正式进行DRG付费改革的医院;(3)考虑不同级别和类型医疗机构的异质性,以及数据可得性,只纳入实施DRG付费的三级综合医院。
排除标准:(1)仍按项目付费据实结算的病组;(2)住院总费用≤5元;(3)住院天数>60天;(4)进行DRG分组时未能入组或者入组后为歧义病例;(5)急诊数据;(6)门诊退号数据。
最终纳入15家三级综合医院开展分析,包括委属委管医院4家、市属医院9家、区属医院2家。2022年15家三级综合医院的门诊量和住院量分别占实施DRG付费医疗机构的47%和49%,占全市三级综合医院的60%和63%,代表性较好。
1.4 统计分析为阐明DRG付费的实施对入院前后住院时间和门诊就诊的影响,本研究采用倾向性评分匹配(Propensity Score Matching, PSM)后进行双重差分(Difference In Difference, DID)分析,前端PSM模型负责为受处理个体筛选对照对象,以减少付费组和对照组病例的选择偏倚,后端DID模型负责识别政策冲击所产生的影响。
1.4.1 倾向性评分匹配首先,将样本分为两组,一组为付费组,表示参与DRG付费改革,一组为对照组,表示未参与DRG付费改革。匹配方法是从对照组中寻找和实施DRG付费概率接近的未参与改革病例,其概率公式如下:
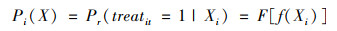
|
(1) |
Pi(X)为倾向性得分,Pr为正态累积分布函数。Xi为匹配变量,代表可能存在的混杂因素,本研究选取性别、年龄、治疗类型、疾病难度、病组权重、主要诊断大类(Major Diagnostic Category, MDC)和离院方式作为匹配变量,MDC根据DRG分组体系分为26大类。F为logit函数,通过logistic回归计算倾向得分。付费组与对照组采用0.1宽度卡尺、1:1匹配。采用R4.3.2和Rstudio进行数据预处理,并用MatchIt包构建PSM模型。
1.4.2 双重差分法在进行PSM后,本研究将匹配后的病例汇聚成以医疗机构为分析单位的数据库,进行DID分析,模型公式如下:

|
(2) |
其中,Yiht为平均住院日、例均住院费用、入院前30天内再门诊率、出院后30天内再门诊率其中之一。βReformit×Timet为政策实施前后和是否实施DRG付费两个虚拟变量之间的交互项。Reformit为付费组哑变量,表示该组在政策前自愿参与DRG。Timet为时间哑变量,表明DRG付费后的服务提供。εit为随机干扰项。DID构建采用StataMP 17.0。
2 结果 2.1 倾向性评分匹配结果匹配前病例数为1 122 857例,其中DRG付费组545 872例,对照组576 985例。经匹配后病例数共955 708例,占匹配前例数85.11%。匹配后性别、年龄、治疗类型、是否伴合并症或并发症、病组权重和离院方式标准偏差均低于0.1,均衡性检验差异均无统计学意义。表 1为匹配后数据基本情况。
| 表 1 主要变量描述统计(n, %) |
表 2展示了实施DRG付费前后医疗服务指标的变化情况。改革后,付费组和对照组平均住院日分别下降0.18天和0.17天,次均住院费用分别下降3.03%和3.38%。30天内门诊率均呈上升趋势,其中,入院前30天内再门诊率付费组和对照组分别增加0.33和0.44个百分点,出院后30天内再门诊率分别增加0.68、0.60个百分点。
| 表 2 基于PSM的测量变量分析结果 |
如表 3所示,从平均住院日来看,“付费*改革”交互项回归系数β1为-0.273,表明实施DRG后,付费组平均住院日比对照组减少0.273天。同样,住院次均费用β1为-1 560,表明DRG付费后付费组住院次均费用比对照组减少了1 560元。入院前30天内门诊率和出院后30天内再门诊率回归系数分别为0.063和0.118,但检验结果没有统计学意义。
| 表 3 基于PSM后的DID结果 |
DRG付费是基于国家顶层设计,医保统筹地区主管部门根据地区实际情况,有序逐步推动改革政策实施,达到统筹地区病种全覆盖,而覆盖对象为该统筹地区参与医保人员。本研究对照组包括了异地来京就医人群,这部分人群受所在区域政策影响,对模型可能造成干扰。为了验证模型稳健性,将对照组去除异地来京就医人群(非本地户籍且非本地常住居民)后,采用1:2最近邻匹配,卡尺范围为0.1进行倾向性评分。匹配后再次进行DID分析,得到结果如表 4所示。可以看出,DID结果趋势和结论与表 3一致,说明DID结果是稳健的。
| 表 4 PSM后的DID结果(对照组排除外地来京就医患者) |
医疗保障是减轻群众就医负担、增进民生福祉、维护社会和谐稳定的重大制度安排,也是中国特色医疗保障制度建设的重要内容。[22]2011年北京市启动6家医院108个病组的DRG付费试点,针对试点效果的研究发现,住院次均费用下降,但对住院时间和再入院率没有显著影响。[19]本研究对2022年北京市15家DRG付费综合医院的647个病组的分析发现,住院次均费用下降,平均住院日减少,但入院前30天内再门诊率和出院后30天内再门诊率未发生明显变化。无论是2011年的小范围试点,还是2022年在全市范围内的支付方式改革,都体现了实施DRG的控费效果。2011年试点时,医疗机构能够自行选择退回到按项目付费,而2022年参与DRG付费医院城镇职工基本医疗保险病人均需通过DRG付费结算,促使医疗机构缩短平均住院日以降低成本。以上结果提示改革在缩减卫生服务成本、提高医疗服务效率方面初步发挥了作用,为DRG付费政策在北京继续实施,并由目前66家医疗机构推广至全市医疗机构、覆盖全部病种提供了较好的数据支撑。
尽管改革初期控费效果明显且未发生成本转移,但需警惕随着病组支付标准改变可能产生的医疗行为和医疗质量的变化。既往研究认为实施DRG短期内次均费用和平均住院日下降,本研究观察到改革带来的短期效果是DRG工具应用于保险领域带来的正向效应。但随着政策的深入,医疗机构会通过选择病人、成本转移、分解住院、提前出院等行为来降低并控制单次住院费用[1, 23-24],因此有必要对改革带来的医疗行为和质量的变化予以长期观察,以监测可能出现的风险,为决策者及时调整政策提供证据支撑。
3.2 DRG付费后暂未出现住院医疗服务向门诊转移与既往研究结果不同,本研究发现入院前30天内再门诊率和出院后30天内再门诊率未发生明显变化,即实施DRG付费后暂未发现住院医疗服务转移到门诊。究其原因,一是与我国多数省市不同,北京市门急诊医疗服务也有医保报销政策,年度累计达到门急诊起付标准后即可享受报销政策,而门诊费用包含在总额预算中,这就使得医院需要考虑将住院服务转移到门诊带来总额超支风险。此外,DRG支付方式改革启动后,北京市医保局实施基本医疗保险总额预算管理(BJ-GBI),BJ-GBI是指年初对医院发展空间进行精确预算,年末对该院发展质量进行评价并进行费用清算的医疗机构质量评价体系,涵盖了“服务效率”“规范诊疗”等评价维度,北京市医保局根据评价结果决定年度清算费用,以此进一步规范实施DRG付费后的医疗行为。二是DRG付费改革联合带量采购缓解了改革带来的成本控制压力。DRG病组支付标准目前采用实施付费前3年(2019—2021年)住院病例的费用测算得到,而近年来逐步开展的药品、高值医用耗材带量采购后控制的费用部分仍包括在病组支付标准内,因此医院对病组费用的调控空间仍较大。对关键知情者访谈得知,截至2022年10月,实施DRG付费的66家医院均实现差额盈余,盈余病组占88%,手术和治疗性操作病组盈余率更高。在此背景下,医疗机构尚不需要为了控制成本、获得医保基金盈余而将住院服务将其转到门诊。
3.3 进一步优化病组支付标准测算,完善额外支付配套措施国内现行DRG付费是以历史医疗费用水平为前提制定付费标准,在改革初期,这种测算模式有利于医院较平稳过渡,但随着医疗服务价格逐渐回归正常轨道,基于历史费用测算的费用标准盈余空间将逐渐压缩。如何在平衡激励、技术发展和成本控制的同时制定病组的适宜价格,是未来实施DRG付费面临的重要挑战。病组权重和支付标准的适宜性通过影响医院对单个病人盈亏的判断进而改变医院对病人管理的决策(改变编码、减少重症收治等)。[25]此外,病组标准测算的是同一疾病或相似治疗方式的平均资源消耗水平,而对于病情复杂等特殊病例或运用创新医疗技术的病例,也需进一步厘清付费标准和准则。
4 本研究的局限性和未来研究方向受数据可得性限制,本研究仅对实施DRG付费改革前后7个月的数据进行分析,观察政策带来的短期效应并得出相应结论。但随着该医保支付方式在全国的推广,改革带来的长期效应仍未可知,与其他国家观察到的效果是否一致还有待进一步研究。此外,PSM-DID属于事后的准自然实验模型,其中,PSM模型能筛选受处理对象使付费组和对照组个体特征相对平衡,并提高DID模型识别政策效应的可信度。但PSM适用于面板数据,DID适用于截面数据,通过PSM模型筛选的个体进一步转为截面数据时可能出现信息损耗,导致对照组不甚稳定。尽管本研究通过MDC进行逐期匹配以降低模型的数据适用范围带来的干扰,但仍无法完全避免模型局限性的影响。
在未来研究中,一是对改革带来的效应适时进行长期动态评估,掌握医疗服务行为的转变,以利于管理者及时调整政策。二是深入挖掘电子病历医嘱信息,在定量分析的基础上,通过解构单个疾病诊疗特征研判住院服务单元成本转移的倾向。
作者贡献:陈吟负责文章撰写和修改;于世昊负责数据清洗、整理和分析;王香真负责数据分析;刘晓宇负责数据清洗、模型代码的指导,协助撰写文章统计方法;隗和澎负责对文章的知识性内容作批评性审阅;郭默宁负责对文章框架和内容予以指导,协助修改讨论部分。
作者声明本文无实际或潜在的利益冲突。
| [1] |
Or Z. Implementation of DRG Payment in France: Issues and recent developments[J]. Health Policy, 2014, 117(2): 146-150. DOI:10.1016/j.healthpol.2014.05.006 |
| [2] |
Voss G B W, Limpens P G P, Brans-Brabant L J H, et al. Cost-variance analysis by DRGs: A technique for clinical budget analysis[J]. Health policy (Amsterdam), 1997, 39(2): 153-166. DOI:10.1016/S0168-8510(96)00868-8 |
| [3] |
Williams S V. The impact of DRG-based prospective payment on clinical decision making[J]. Med Decis Making, 1985, 5(1): 23-29. DOI:10.1177/0272989X8500500106 |
| [4] |
方金鸣, 陶红兵. DRG支付制度下医疗资源消耗和医保定额设置的博弈研究[J]. 中国卫生经济, 2021, 40(5): 21-24. |
| [5] |
Kahn K L, Keeler E B, Sherwood M J, et al. Comparing outcomes of care before and after implementation of the DRG-based prospective payment system[J]. JAMA, 1990, 264(15): 1984-1988. DOI:10.1001/jama.1990.03450150084036 |
| [6] |
Zhang T, Lu B, Yan Z, et al. Impacts of a new episode-based payment scheme on volume, expenditures, and efficiency in public hospitals: A quasi-experimental interrupted time-series study in Jinhua, China[J]. Risk Manag Healthc Policy, 2022, 15: 1659-1669. DOI:10.2147/RMHP.S376516 |
| [7] |
Sheaff R, Morando V, Chambers N, et al. Managerial workarounds in three European DRG systems[J]. Journal of Health Management, 2020, 34(3): 295-311. |
| [8] |
Fossett J W, Choi C H, Peterson J A. Hospital outpatient services and Medicaid patients' access to care[J]. Med Care, 1991, 29(10): 964-976. DOI:10.1097/00005650-199110000-00003 |
| [9] |
He D, Mellor J M. Do changes in hospital outpatient payments affect the setting of care?[J]. Health Serv Res, 2013, 48(5): 1593-1616. DOI:10.1111/1475-6773.12069 |
| [10] |
Vitikainen K, Linna M, Street A. Substituting inpatient for outpatient care: what is the impact on hospital costs and efficiency?[J]. Eur J Health Econ, 2010, 11(4): 395-404. DOI:10.1007/s10198-009-0211-0 |
| [11] |
Choi J W, Kim S, Park H, et al. Effects of a mandatory DRG payment system in South Korea: Analysis of multi-year nationwide hospital claims data[J]. BMC health services research, 2019, 19(1): 776. DOI:10.1186/s12913-019-4650-8 |
| [12] |
Davis C, Rhodes D J. The impact of DRGs on the cost and quality of health care in the United States[J]. Health policy (Amsterdam), 1988, 9(2): 117. DOI:10.1016/0168-8510(88)90029-2 |
| [13] |
Busato A, von Below G. The implementation of DRG-based hospital reimbursement in Switzerland: A population-based perspective[J]. Health Res Policy Syst, 2010(8): 31. |
| [14] |
冯虹, 张玉玺. DRGs试点的住院费用控制效果分析与推行建议[J]. 北京联合大学学报(人文社会科学版), 2019, 17(3): 116-124. |
| [15] |
Qian M, Zhang X, Chen Y, et al. The pilot of a new patient classification-based payment system in China: The impact on costs, length of stay and quality[J]. Social Science & Medicine, 2021, 289: 114415. |
| [16] |
张馨元, 韩优莉, 薄云鹊, 等. 由后付制向预付制转变对医生行为影响的实验研究[J]. 中国卫生经济, 2020, 39(4): 28-32. |
| [17] |
Meng Z, Hui W, Cai Y, et al. The effects of DRGs-based payment compared with cost-based payment on inpatient healthcare utilization: A systematic review and meta-analysis[J]. Health policy (Amsterdam), 2020, 124(4): 359-367. DOI:10.1016/j.healthpol.2020.01.007 |
| [18] |
李祥飞, 田可君, 龚超. 医保支付方式对分级诊疗效果影响的系统动力学仿真研究[J]. 中国公共卫生管理, 2022, 38(3): 314-319. |
| [19] |
Jian W, Lu M, Chan K Y, et al. Payment Reform Pilot In Beijing Hospitals Reduced Expenditures And Out-Of-Pocket Payments Per Admission[J]. Health Aff (Millwood), 2015, 34(10): 1745-1752. |
| [20] |
傅杨杨, 朱怀军, 卞晓洁, 等. DRG支付下胃癌手术患者住院费用医保结余影响因素分析[J]. 中华医院管理杂志, 2023, 39(5): 326-331. |
| [21] |
胡广宇, 刘立煌, 吴世超, 等. 基于间断时间序列分析的DRG-PPS改革效果研究[J]. 中国卫生政策研究, 2019, 12(10): 23-28. |
| [22] |
中共中央, 国务院. 中共中央国务院关于深化医疗保障制度改革的意见[EB/OL]. (2020-02-25)[2024-05-22]. https://www.gov.cn/zhengce/2020-03/05/content_5487407.htm
|
| [23] |
Ellis R P, McGuire T G. Hospital response to prospective payment: Moral hazard, selection, and practice-style effects[J]. Journal of health economics, 1996, 15(3): 257-277. |
| [24] |
Thompson J D. DRG prepayment: its purpose and performance[J]. Bull N Y Acad Med, 1988, 64(1): 28-51. |
| [25] |
Carter G M, Rogowski J A. How recalibration method, pricing, and coding affect DRG weights[J]. Health Care Financ Rev, 1992, 14(2): 83-96. |
(编辑 刘博)





