2. 清华大学医院管理研究院 北京 100084;
3. 广州工商学院 广东广州 528138;
4. 金华市医疗保障局 浙江金华 321000
2. Institute for Hospital Management of Tsinghua University, Beijing 100084, China;
3. Guangzhou College of Technology and Business, Guangzhou Guangdong 528138, China;
4. Jinhua Healthcare Security Administration, Jinhua Zhejiang 321000, China
在住院支付全面实施按疾病诊断相关分组(Diagnosis-Related Groups, DRG)付费和按病种分值付费(Diagnosis-Intervention Packet, DIP)之后,门诊统筹及支付方式改革将成为我国医保支付方式改革的关键任务。2021年4月13日,国务院办公厅发布《关于建立健全职工基本医疗保险门诊共济保障机制的指导意见》(国办发〔2021〕14号),逐步将多发病、常见病的普通门诊费用纳入统筹基金支付范围,医药费用分担率由50%起步。[1]2024年8月1日,国务院办公厅发布《关于健全基本医疗保险参保长效机制的指导意见》(国办发〔2024〕38号)提出,在巩固住院待遇水平基础上,可根据经济社会发展水平和医保基金承受能力,稳步提升基本医保门诊保障水平。
门诊与住院服务之间的关系是替代效应还是互补效应是当前医疗保险支付政策研究的重点。替代效应的观点认为门诊服务在一定程度上能取代住院服务,从门诊医疗费用分担的角度研究门诊服务对于住院人次和费用的影响。相关研究证明,基于医保基金以收定支原则,在年度总额预算确定、制度安排覆盖门诊和住院服务的条件下,门诊服务价格上升时住院服务人次下降,二者交叉弹性为负。[2]有研究发现,我国新型农村合作医疗的门诊统筹能促进农民有病及时治疗,这在某种程度上可以防止小病发展成大病,因此门诊统筹模式的住院率低于家庭账户模式(家庭共济)。[3]新型农村合作医疗的门诊与住院费用呈正相关关系,但门诊次数和门诊报销金额与住院总费用呈负相关关系,说明门诊与住院服务有一定的“替代”关系,门诊对住院的“替代”主要是在住院费用上,而不是住院次数上。[4]全民医保的实现使得参保者享受门诊就诊、体检比例增加,提前出院的比例下降。[5]随着职工医保门诊统筹改革的实施,朱凤梅等研究发现,门诊和住院服务之间存在替代关系,门诊保障制度改革通过提高职工医保患者的年门诊就诊率,显著降低了年住院率。[6]参保职工的住院总人数和住院总费用出现显著下降,这意味着门诊服务是住院服务的替代品,成本分担的减少可以释放门诊服务的不足,从而减少对住院服务的过度需求。城乡居民医保门诊统筹实施以后,农村中老年人的住院次数和费用显著降低。[7]也有研究发现门诊与住院服务具有互补效应,二者呈现共同增长趋势。随着门诊人次增加,患重病的概率也会提高,进而导致住院总人数、人均医药费用以及住院率的增加。[8]以病种为对象的研究发现,门诊和住院服务具有相关性。李音发现子宫肌瘤患者的门诊总费用、门诊基金支付等因素能增加住院总费用,门诊和住院的服务利用在一定程度上呈互补关系。[9]
现有研究大多单纯从门诊统筹或费用分担的角度去研究门诊与住院服务的影响,忽略了门诊及住院的支付方式共同对医疗费用的影响,也缺少从不同支付方式的角度去分析门诊与住院服务的关系。医疗保险的国际实践显示,医保通过支付方式改革可以激励医疗机构主动控费,控制医疗费用的不合理增长。[10]住院费用的支付模式由按项目付费的后付制方式,过渡到以DRG支付制度为主的预付制方式,这已成为国际医疗保险支付方式改革的趋势。[11]基于住院付费改革经验,各国开始在门诊付费中推行预付制,具体形式有以按门诊病例分组(Ambulatory Patient Groups, APG)付费和按人头付费。从实施效果看,二者分别在控制门诊和住院医疗费用增长方面具有重要作用。[12]美国多个州(如爱荷华州等)的Medicaid和第三方付费机构应用APG后,成功抑制了医疗费用的不合理上涨。[13]金华市于2016年就开始探索实施住院DRG付费,并在2020年推行APG点数付费以及对家庭医生签约的参保人进行按人头打包支付方式改革。本文使用浙江省金华市8个区县2020—2022年医保数据,研究医保支付方式改革对医疗服务及费用的影响,以更好地认识门诊在整个医疗系统中的作用以及门诊与住院服务的关系,以期为医疗政策改革提供理论支持和案例证据。
2 金华市医保支付改革的具体做法2020年,《中共中央、国务院关于深化医疗保障制度改革的意见》提出“要聚焦临床需要、合理诊治、适宜技术,完善医保目录、协议、结算管理,实施更有效率的医保支付,更好保障参保人员权益,增强医保对医药服务领域的激励约束作用”。金华市充分发挥我国全民医保和基金地方统筹的闭环管理体制优势,完善区域医保总额预算管理,建立了涵盖住院DRG付费、患者导向型付费(Patient Driven Payment Model, PDPM)、门诊“人头打包+APG”组合付费的多元复合式医保支付系统,有效避免了单项改革出现的困境,形成了多方协同发展机制。[14]”金华市医保支付机制建设的系统工程可以分为四个方面(图 1)。
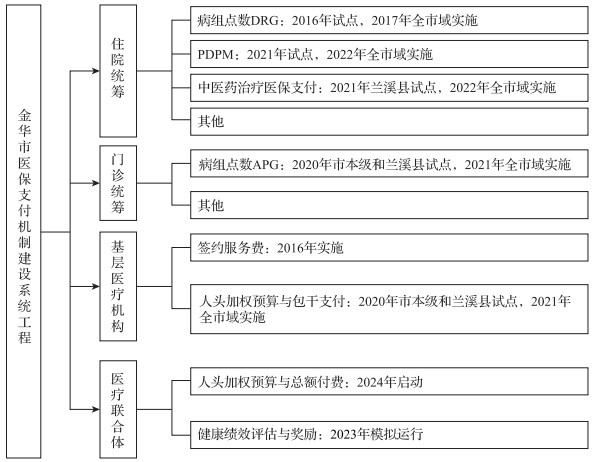
|
图 1 金华市医保支付机制建设系统工程结构图 |
住院DRG付费改革。2016年,金华市制订《金华市区基本医疗保险付费方式改革试点办法》,在市中心医院、市中医医院、婺城区洋埠镇卫生院等7家医院,试点实施总额预算下按病组付费结合点数法医保付费改革,2017年起,分阶段进入全市域全面实施。同年9月,金华被列为浙江省医保支付改革唯一试点城市。2019年11月21日,根据《浙江省基本医疗保险住院费用DRG点数付费暂行办法》(浙医保联发〔2019〕21号),全省推广推行DRG点数法付费改革。2019年6月5日,国家医疗保障局公布确认全国30个DRG国家试点城市名单,金华市为浙江省唯一入围城市。2021年,金华市入选DRG示范城市。自2022年1月1日起,金华市全面做实基本医保市级统筹,统一全市医保支付方式。2023年起,金华市对80个DRG病组实行同病同价政策,并逐步完善重症医疗的特病单议政策和程序。
门诊统筹和组合付费政策。一是制定了基层医疗机构的人头打包支付政策,加权要素包括年龄、性别、主要疾病等,开拓了医保支付按照人头和疾病风险进行精细化分配的新模式;二是创建了中国版APG分组方法和付费政策。2020年5月,金华市门诊支付改革获批浙江省级试点;2021年全市域实施“人头打包+APG”门诊组合付费政策。2022年3月21日,浙江省医保局印发《浙江省全面推进医保支付方式改革三年行动计划》(浙医保发〔2022〕14号),决定2022—2024年分期推进门诊支付方式改革。
康复PDPM点数法付费。为破解长期住院患者“被频繁转院”,金华市从2021年开始对疾病急性期治疗结束后仍需进行后续住院治疗的患者采取“患者导向型付费(PDPM)”支付方式改革。2021年8月, 金华市出台《金华市基本医疗保险急性后期住院费用付费办法(试行)》(金医保发〔2021〕68号),同年10月1日起在金华市区、永康市试行“康复PDPM”付费。2022年4月25日,金华市“康复PDPM点数法”付费改革获省医保局试点批复,成为全省唯一试点。2022年4月26日,金华市印发《关于全市推进医保急性后期住院按“PDPM点数法”付费试点的通知》,开始在全市范围内推广“PDPM点数法”付费改革。
中医价值疗效付费探索。坚持中西医并重发展的原则,2022年10月8日,金华市印发了《中医按疗效价值付费办法(试行)》(金医保发〔2022〕65号),从10个与西医手术治疗同等效果的中医治疗病种开始,2024年扩增至16个,并按相应DRG手术组标准的一定比例支付医保费用。2024年9月1日起试行中医优势病种付费,首批有10个病种。
3 资料来源与研究方法 3.1 数据来源本文使用的数据包括两部分:(1)金华市2020—2022年的医疗服务数据,包括城镇职工基本医疗保险、城乡居民基本医疗保险参保人在不同级别医疗机构中的门诊费用、门诊人次、住院费用、住院人次数据,主要来自于金华市医疗保障局。(2)与医保支付相关的医保改革实施时间、经济发展状况数据来自于《金华统计年鉴》以及金华市人民政府网站公开资料。
3.2 变量选择被解释变量为住院服务与住院费用,分别使用年度住院人次和年度住院费用来衡量。自变量是门诊服务、门诊费用与医保支付改革,分别使用年度门诊人次、年度门诊费用、DRG和APG的实施年限来衡量。已有研究发现,医疗费用的增长与人均GDP显著相关[15],本文加入人均GDP作为控制变量(表 1)。
| 表 1 变量测量与定义 |
具体变量选择。由于职工医保和居民医保的筹资与待遇政策均有差异,门诊、住院人次与费用均按职工和居民分开测量。在医保支付改革部分,金华市的DRG改革主要分三个时间截点:2016年7月市本级开始实施付费改革; 2018年1月,兰溪市、永康市、浦江县开始实施; 2018年7月全域进行了DRG改革。因此按照该地截至本年度已实施DRG的年限分别赋值,实施一年赋值为1,实施两年赋值为2,以此类推。金华市门诊“人头打包+APG”组合付费改革分两个阶段,2020年在市本级和兰溪市进行试点,2021年在全域实施。门诊APG实施一年赋值为1,实施两年赋值为2,以此类推。
3.3 研究方法本文使用双向固定效应模型分析医保支付方式改革和门诊服务对住院服务的影响。双向固定效应模型同时考虑个体固定效应和时间固定效应,模型的表达式为:
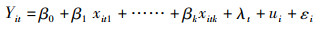
|
其中λt代表时间固定效应,用来解释“第t期”对被解释变量的效应。ui代表个体固定效应,用来解释样本个体的差异。Yit代表i地区t年住院医疗服务的变量,在不同的模型中分别指住院人次、住院费用、住院次均费用;x1~xk代表解释变量,分别代表门诊人次、门诊费用、DRG实施年限、APG实施年限等变量;εi为随机误差,代表未观察到的解释变量的影响。
4 结果 4.1 基本情况如表 2所示,2020—2022年,金华市各区县住院人次均值为120 404人次,门诊均值为6 644 137人次;住院费用均值为105 123万元,门诊费用均值为79 887万元。
| 表 2 金华市各区县变量描述性统计结果 |
从人次和费用两个方面建立回归模型,分析医保支付方式改革对门诊和住院服务的影响。考虑到职工医保和居民医保的筹资与待遇政策存在差异,二级医院和三级医院的医疗服务能力存在差异,能开展住院服务的一级医疗机构较少,本文在人次和费用方面分设五个模型。模型一为总门诊服务对住院服务的回归;模型二为职工医保门诊服务对住院服务的回归;模型三为居民医保门诊服务对住院服务的回归;模型四为二级医院门诊服务对住院服务的回归;模型五为三级医院门诊服务对住院服务的回归。所有回归均使用双向固定效应模型,控制了分析单位和年度的变化。
4.2.1 医保支付方式改革对医疗服务的影响如表 3所示,门诊人次对住院人次有显著的正向影响,分职工和居民来看也呈现相同的结果,说明从就诊人次看,门诊和住院之间存在互补效应。DRG改革对住院人次有显著的正向影响,说明随着DRG改革的实施,住院人次呈上升趋势。门诊“人头打包+ APG”组合付费改革的实施与住院人次呈负向关系,说明随着改革实施时间增长,住院人次呈下降趋势。交互项分析显示,“人头打包+APG”与门诊人次的交互项对职工医保住院人次有显著负向影响,对居民医保住院人次有显著的正向影响,说明实施门诊“人头打包+APG”组合付费改革在一定程度上减缓了职工医保门诊与住院人次同步增长的趋势,但对居民医保门诊与住院人次的同步增长有助推作用。分医院级别看,二级与三级医院的门诊人次均对住院人次有显著的正向影响,DRG的实施对二、三级医院住院人次均有显著的正向影响,“人头打包+APG”组合付费改革的实施对二、三级医院住院人次均有显著的负向影响。“人头打包+APG”与门诊人次的交互项对三级医院住院人次有显著的正向影响,对二级医院住院人次的影响不显著。
| 表 3 门诊人次与住院人次的回归分析结果 |
如表 4所示,五个模型均显示门诊费用对住院费用有显著的正向作用,说明门诊和住院费用具有互补效应。DRG的实施对住院总费用和居民医保住院费用有显著正向影响,但对职工医保住院费用有显著的负向作用,说明DRG的实施虽然在职工医保中起到了控费作用,但居民医保医疗费用依然增长。门诊“人头打包+APG”组合付费改革的实施对整体住院费用的影响不显著,对职工医保住院费用有显著正向影响,对居民医保住院费用有显著负向影响,说明实施门诊组合付费改革后,居民医保住院费用得到了控制,但也带来了职工医保住院费用的上涨。交互项分析显示,“人头打包+APG”与门诊费用的交互项对整体的住院总费用有显著的负向影响,对职工医保住院费用有显著负向影响,但对居民医保住院费用的影响不显著。交互项的结果表明,“人头打包+APG”组合付费改革在一定程度上能够减缓职工医保门诊费用与住院费用同步增长的趋势。医保支付方式改革对住院费用的影响在二、三级医院之间呈现差异化,DRG的实施对二级医院的住院费用有显著负向影响,对三级医院有显著正向影响。“人头包干+APG”的实施对二级医院住院费用有显著的正向影响,对三级医院有显著的负向影响。“人头打包+APG”与门诊费用的交互项对二级医院的住院费用有显著负向影响,说明门诊支付方式在一定程度上弱化了门诊费用与住院费用同步增长的趋势。
| 表 4 门诊费用与住院费用的影响分析结果 |
本文研究发现,在医保支付改革政策的影响下,门诊与住院人次、门诊与住院费用均存在互补效应,这与之前认为门诊与住院服务存在替代效应的研究[2, 6, 13]结论并不一致,与认为门诊与住院服务存在互补效应的研究[8, 9]的结论相同。研究结论呈现差异的原因在于门诊与住院服务的关系讨论可能需要考虑医保政策的变化。当门诊与住院支付政策处于相对稳定的状态时,门诊与住院服务处于结构调整的阶段,二者呈现相互替代的关系。当门诊与住院支付政策均处于变革期时,门诊与住院服务可能处于增量改革的时期,二者呈现相互补充的关系。
5.1.2 门诊“人头打包+APG”支付改革可降低DRG改革带来的住院人次的增长从医保支付方式改革的效果看,随着DRG改革的实施,无论是职工医保还是居民医保,住院人次均呈上升趋势。这可能是由于DRG改革参照病组例均费用确定支付标准,并不控制住院次数。医疗机构在参与DRG改革的过程中,存在分解住院、挂床住院、重复入院的情况。国家医疗保障局2021年飞行检查中也验证了DRG改革带来了住院人次的增长。[16]DRG改革的实施使得职工医保住院费用的增长得到控制,但使得居民医保住院费用进一步增长。实施效果存在差异的原因可能是二者的筹资政策不同,DRG改革在实施时的预算总额和支付标准也有不同。门诊“人头打包+APG”组合付费改革的实施起到了降低住院人次的作用,原因可能是门诊支付改革以后医院将住院患者的部分检查环节前置到门诊,这样既可以起到增加门诊收入的作用,也可以降低住院DRG的费用成本。
分医院级别看,DRG的实施提高了二、三级医院的住院人次,并带来了三级医院住院费用的增长;门诊“人头打包+APG”支付改革的实施降低了二、三级医院的住院人次,并降低了三级医院的住院费用。DRG的实施使医疗服务进一步向三级医院集中,参保患者更愿意到三级医院就诊。门诊支付方式的改革使得三级医院将住院患者的检查检验费用前置到门诊,从而降低了住院费用。
5.1.3 门诊“人头打包+APG”支付激励医疗机构主动维护参保人健康,减缓了门诊与住院服务的互补效应在DRG改革实施的背景下,随着门诊“人头打包+APG”支付改革的实施,职工医保住院费用呈上升趋势,而居民医保住院费用呈下降趋势。在门诊“人头打包+APG”组合付费改革中,签约参保人与基层医疗机构按家庭医生签约,实行人头预算包干,未签约参保人产生的门诊费用和签约参保人在签约机构之外产生的门诊费用按门诊病历分组APG结算。门诊支付对住院费用的影响在职工医保和居民医保之间存在差异的原因可能是职工医保参保人中签约家庭医生的占比较少,门诊费用多采用APG来结算,而居民医保参保人中签约家庭医生的占比较多,门诊费用多使用人头打包来结算。相对于APG,按人头打包更能够激励基层医疗机构通过预防、健康管理等签约服务维护参保人健康,从而减少住院费用的产生。交互项的分析显示,门诊“人头打包+APG”支付改革起到了降低职工医保门诊与住院人次同步增长的趋势,也起到了降低职工医保门诊与住院费用同步增长的趋势,这说明门诊支付方式的改革能够起到减缓门诊与住院服务之间的互补效应。
5.2 政策建议一是通过大数据和智能审核加强住院DRG/DIP的费用监管,减少不合理的住院。按照国家医疗保障局的部署,加速推进医保基金智能监管系统的建设,尽快覆盖所有统筹区。在现有智能审核规则的基础上,通过人工智能模型应用识别分解住院、重复入院、轻症入院等违规现象,同时结合临床路径对医疗服务过程的合规性和必要性展开审核,将监管和审核与医保定点医疗机构绩效考核结合起来,约束和激励医疗机构开展规范住院服务。
二是增加医保支付改革项目之间的协同性,激励医疗机构主动维护参保人健康。在推行多元复合式支付方式改革的过程中,增加门诊、住院、慢性病、特殊病、康复等项目支付方式改革的协同性,鼓励医疗机构以参保患者为中心,提供从预防和健康管理到住院后的康复及护理在内的整合式医疗健康服务。
三是增强医疗资源配置与医保支付改革的联动性,促进分级诊疗。持续推进县域医共体和城市医疗集团建设,将医保总额预算按一定方式配置到医共体或医疗集团,年终清算时按照“合理超支分担、结余留用”的原则结合参保人健康维护效果进行奖励。优化不同级别、不同功能定位的医疗机构的资源配置,通过医联体建设增强基层医疗机构的服务能力,提高三级医院急危重症救治能力,通过医保支付激励二级医院承接常见病、多发病的治疗与开展康复等功能性服务,实现分级诊疗的目标。
作者贡献:于淼负责调研整理文献、设计论文框架、起草和修改论文;李泽耀负责梳理文献、采集整理分析数据、整理文字和格式;妥宏武负责开展实证分析、提炼研究结论和观点、撰写与修改论文;杨燕绥负责提出研究选题、设计研究方案、审核论文;吴冠频和金华强负责提供工作支持、指导调研和部署数据采集、审核论文;江小州负责实施数据采集和清洗、对数据进行校验、参与修改论文。
作者声明本文无实际或潜在的利益冲突。
| [1] |
国务院办公厅. 国务院办公厅关于建立健全职工基本医疗保险门诊共济保障机制的指导意见[EB/OL]. (2021-04-13)[2024-08-01]. https://www.gov.cn/gongbao/content/2021/content_5605104.htm
|
| [2] |
杨静, 高建民, 郭海涛, 等. 医疗卫生服务需求弹性国内外研究进展[J]. 现代预防医学, 2008, 35(6): 1084-1086. DOI:10.3969/j.issn.1003-8507.2008.06.040 |
| [3] |
左延莉, 胡善联, 刘宝, 等. 新型农村合作医疗门诊补偿模式对卫生服务利用和管理方式的影响[J]. 卫生经济研究, 2008(2): 18-20. DOI:10.3969/j.issn.1004-7778.2008.02.007 |
| [4] |
简伟研, 方海. 门诊服务对住院服务替代效应的实证分析[J]. 北京大学学报(医学版), 2015, 47(3): 459-463. |
| [5] |
ZHOU S, HUANG T, LI A, et al. Does universal health insurance coverage reduce unmet healthcare needs in China? Evidence from the National Health Service Survey[J]. International Journal for Equity in Health, 2021, 20(1): 20-43. DOI:10.1186/s12939-020-01357-3 |
| [6] |
朱凤梅, 张小娟, 郝春鹏. 门诊保障制度改革: "以门诊换住院"的政策效应分析: 基于中国职工医保抽样数据的实证检验[J]. 保险研究, 2021(1): 73-90. |
| [7] |
何文, 申曙光. 门诊统筹改变了农村中老年人的医疗行为吗: 来自医疗保险微观报销数据的经验证据[J]. 农业技术经济, 2022(9): 74-87. |
| [8] |
杜春霞, 宋占军. 门诊医疗服务对住院服务利用影响的实证研究[C]. 2022中国保险与风险管理国际年会论文集. 北京工商大学经济学院, 2022.
|
| [9] |
李音. 子宫肌瘤病种门诊与住院服务相关性研究[J]. 中国病案, 2020, 21(1): 54-58. DOI:10.3969/j.issn.1672-2566.2020.01.021 |
| [10] |
MEER J, ROSEN H S. Insurance and the utilization of medical services[J]. Social Science & Medicine, 2004, 58(9): 1623-1632. |
| [11] |
HUSSEY P, ANDERSON G F. A comparison of single-and multi-payer health insurance systems and options for reform ScienceDirect[J]. Health Policy, 2003, 66(3): 215-228. DOI:10.1016/S0168-8510(03)00050-2 |
| [12] |
VOSS G B, LIMPENS P G, BRANS-BRABANT L J, et al. Cost-variance analysis by DRGs; a technique for clinical budget analysis[J]. Health Policy, 1997, 39(2): 153-166. DOI:10.1016/S0168-8510(96)00868-8 |
| [13] |
GOLDFIELD N, AVERILL R, EISENHANDLER J, et al. Ambulatory Patient Groups, Version 3.0--a classification system for payment of ambulatory visits[J]. J Ambul Care Manage, 2008, 31(1): 2-16. DOI:10.1097/01.JAC.0000304091.21087.08 |
| [14] |
杨燕绥. 社会治理视角下新时代社会保障法律制度建设[J]. 人民论坛·学术前沿, 2024(18): 15-28. |
| [15] |
杨燕绥, 妥宏武. 卫生费用增长控制与医疗保障治理机制研究: 基于全国与省际数据的实证分析[J]. 国家行政学院学报, 2018(2): 52-58. |
| [16] |
国家医疗保障局. 国家医疗保障局2021年度医保基金飞行检查情况公告[EB/OL]. (2022-05-19)[2024-08-06]. https://www.nhsa.gov.cn/art/2022/5/19/art_109_8208.html
|
(编辑 赵晓娟)





